veröffentlichende Fachgesellschaft: Gesellschaft für Pädiatrische Onkologie und Hämatologie e.V. (GPOH)
Klassifikation gemäß AWMF: S2k
Datum der Veröffentlichung: 21.10.2025
Ablaufdatum: 20.12.2030
Quelle/Quelllink: https://register.awmf.org/de/leitlinien/detail/086-004
Abschätzung des Blutungsrisikos
- strukturierte Erhebung der Blutungsanamnese bildet das Fundament der Risikoeinschätzung
- Spontanblutungen (z. B. Epistaxis, Hämatome, Menorrhagien)
- Blutungen nach Traumata, Operationen oder zahnärztlichen Eingriffen
- familiäre Häufung von Blutungsereignissen
- Behandlung bei früheren Eingriffen (z. B. Einsatz von Antifibrinolytika oder Transfusionen
- empfohlene Instrumente zur standardisierten Quantifizierung der Blutungsneigung
- ISTH-Bleeding Assessment Tool (BAT): international validiert, insb. zur Differenzierung milder Blutungsphänotypen
- Pediatric Bleeding Questionnaire (PBQ): speziell für Kinder
- Pictorial Blood Loss Assessment Chart (PBAC): semi-quantitatives Tool zur Erfassung des menstruellen Blutverlusts
- Therapieentscheidungen nicht allein auf Basis laborchemischer Befunde treffen
allgemeine Maßnahmen zur Blutungsprophylaxe
- Gabe von Acetylsalicylsäure (ASS) vermeiden
- Nicht-steroidale Antirheumatika (NSAR) nur nach strenger Indikation verabreichen (Ausnahme: Hypermenorrhoe)
- jede*r Patient*in soll einen Notfallausweis erhalten, der regelmäßig überprüft und bei Bedarf aktualisiert werden soll
Therapien bei akuten Blutungssituationen
strukturierter Ansatz für initiales Management
- Einschätzung von Blutungsstärke, Blutverlust und Hämodynamik
- Beurteilung des Blutbildes (Hämoglobin und Thrombozyten)
- Beurteilung der plasmatischen Gerinnung/ Ausschluss eines kombinierten Gerinnungsdefekts
- Differenzierung zwischen traumatisch-, eingriffs- und hämostatisch-bedingter Blutung
- Prüfung auf begleitende Faktoren (z. B. Medikamente mit Thrombozytenwirkung, Infektionen)
Einschätzung der Blutungsschwere bei kritisch kranken Kindern
- schwere Blutung gemäß BASIC-Kriterien
- Organfunktionsstörung
- hämodynamischer Instabilität
- Hb-Abfall > 20 % innerhalb von 24 h
- Blutverlust ≥ 5 ml/kg/h
- funktionell relevanter Organblutung
lokale Maßnahmen (unabhängig von Grunderkrankung)
- Kompression, Tamponade, ggf. Tourniquet-Anlage
- chirurgische Blutstillung
- topische Applikation von Hämostyptika oder Tranexamsäure
- bei Bedarf interventionelle Verfahren (z. B. Embolisation bei arteriellen Blutungen, Ablatio uteri
systemische Therapie
- frühzeitiger Einsatz von Tranexamsäure (TXA), v.a. bei Schleimhautblutungen oder generalisierten Blutungen mit hyperfibrinolytischer Komponente; Kombination mit weiteren Maßnahmen ist möglich und sinnvoll
- Desmopressin (DDAVP) bei diversen Thrombozytenfunktionsdefekten unter strenger Berücksichtigung der Nebenwirkungen erwägen (CAVE: intranasale Applikation ist in der Akutsituation aufgrund der unsicheren Resorption nicht geeignet)
- rekombinanter Faktor VIIa (rFVIIa) als Option bei schwerwiegenden Blutungen, v.a. bei nachgewiesener Refraktärität ggü. Thrombozytentransfusionen oder fehlender Verfügbarkeit von Thrombozytenkonzentraten (CAVE: i.d.R. Off-Label-Use)
- Thrombozytentransfusionen in akuten Situationen indiziert, wenn alle vorangegangen Maßnahmen/Therapien keine Blutungskontrolle erreicht haben
- Therapieprinzip angepasst an klinische Situation
| Stufe | klinische Situation | Therapieprinzip |
|---|---|---|
| Stufe 0 | keine verstärkte Blutungsneigung oder minimale Blutung | „Watch and wait“, präventive Aufklärung, Blutungsmonitoring (Blutungs-Score) |
| Stufe 1 (milde Blutung) | Schleimhautblutungen, Menorrhagie, Epistaxis, posttraumatische Hämatome | TXA lokal/systemisch, DDAVP (bei bekanntem klinischen Ansprechen), kombinierte orale Kontrazeptiva (KOK) |
| Stufe 2 (moderate Blutung) | ausgeprägte Menorrhagie, prolongierte Blutung nach Eingriff | TXA + DDAVP + hormonelle Therapie; rFVIIa bei GT/BSS; TPO-RA bei Thrombozytopenie |
| Stufe 3 (schwere Blutung) | Operation, Trauma, Geburt | TXA, TK, rFVIIa |
| Stufe 4 (lebensbedrohliche Blutung) | TXA, TK + rFVIIa, SZT |
Monitoring und Nachsorge
- engmaschige Überwachung nach initialer Stabilisierung, v.a. bei:
- Patient*innen mit bekannter schwerer Blutungsneigung
- Patient*innen mit refraktärer Blutung oder Immunisierung
- Eingriffe in gut durchbluteten Arealen (z. B. Oropharynx, Urogenitaltrakt)
- Blutung in lebenswichtigen Organen
Handlungsempfehlungen für akute Blutungssituationen
- neben systemisch wirksamer Therapie lokale Maßnahmen, wie die Kompression, frühzeitig einsetzen
- Tranexamsäure bei akuten Blutungen frühzeitig einsetzen
- Behandlung mit rekombinantem Faktor VIIa bei Refraktärität ggü. Thrombozytentransfusionen oder fehlender/rascher Verfügbarkeit von Thrombozytenkonzentraten
- Gabe von Thrombozytenkonzentrat bei lebensbedrohlichen oder auf andere Therapiemaßnahmen refraktäre, klinisch relevante Blutungen
- Indikation zur Thrombozytenkonzentrat-Gabe bei akuten Blutungen unter Berücksichtigung der damit verbundenen Risiken grundsätzlich streng stellen
- Gabe von rekombinantem Faktor VIIa in der akuten Blutungssituation, um unter anderem das Risiko einer Immunisierung durch Blutprodukte zu reduzieren
- Desmopressin bei akuten Blutungen bei bekanntem klinischem Ansprechen erwägen
Behandlung spezieller Blutungen & Blutungssituationen
Epistaxis, Gingiva und Tonsillenblutung
- intranasale Gaben von Desmopressin aufgrund des unsicheren Ansprechens bei akuten Blutungen und Epistaxis vermeiden
- lokale Anwendung von Tranexamsäure bei wiederholt auftretender anteriorer Epistaxis
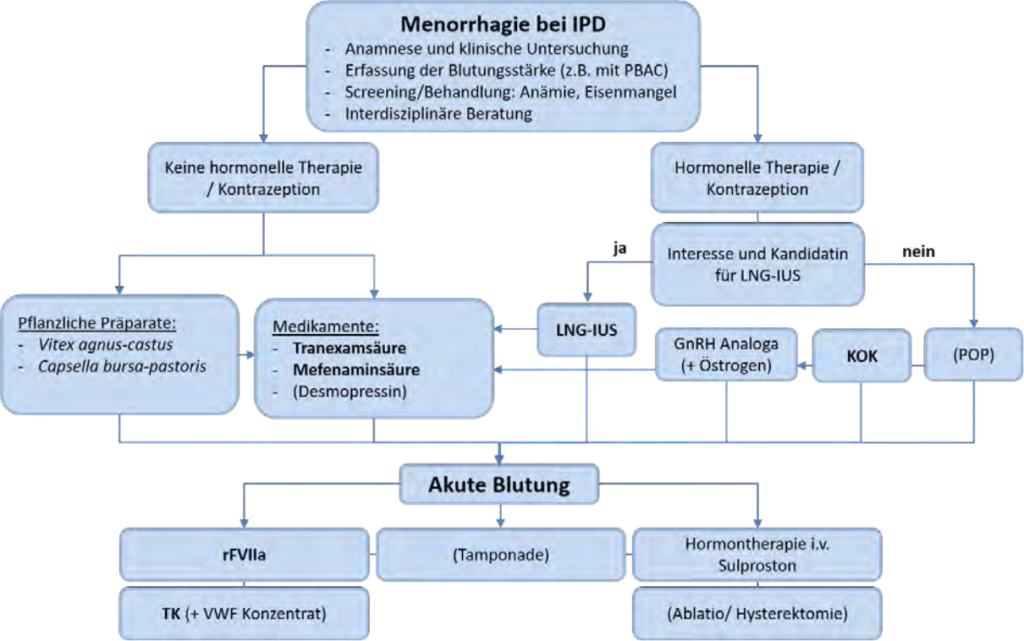
Menorrhagie
- Behandlung der Menorrhagie bei angeborenen thrombozytären Erkrankungen


Sei der Erste der einen Kommentar abgibt