veröffentlichende Fachgesellschaft: Société de Réanimation de Langue Française (SRLF)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 23.03.2026
Ablaufdatum:
Quelle/Quelllink: https://doi.org/10.1016/j.acvd.2026.02.001
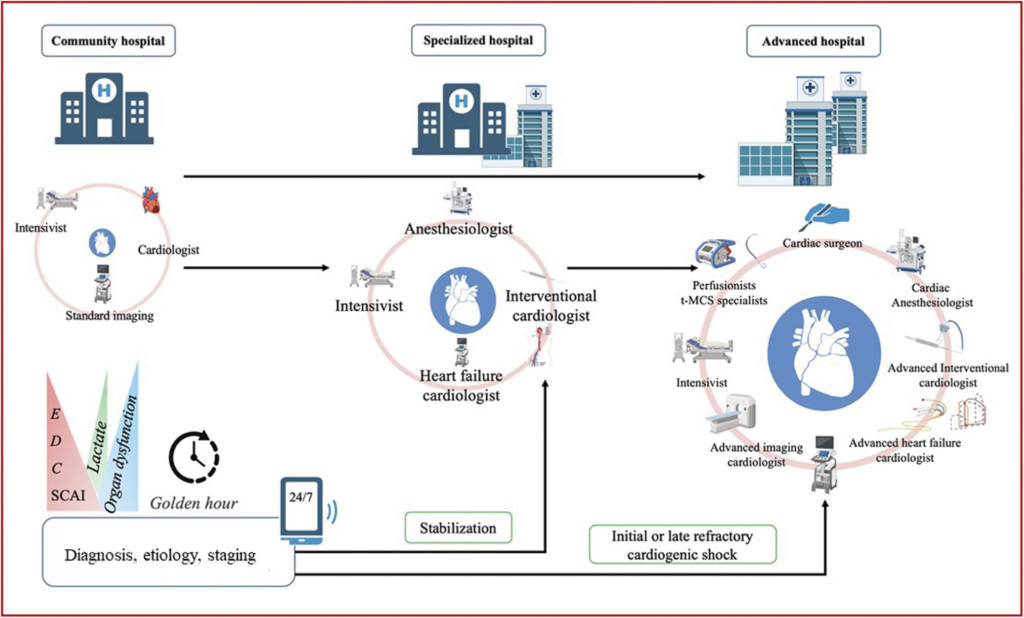
CS-Teams und Expert*innenzentren
- Betreuung von Patient*innen im kardiogenen Schock (Cardiogenic Shock, CS) durch multidisziplinären CS-Team
- Patient*innen im kardiogenen Schock in einem
- strukturierten regionalen Netzwerk besprechen und betreuen, das auf spezialisierten Zentren mit multidisziplinären Schockteam basiert und angemessene Überweisung und Behandlung auf Grundlage der verfügbaren Ressourcen und Expertise gewährleistet
symptomatische medizinische Therapie
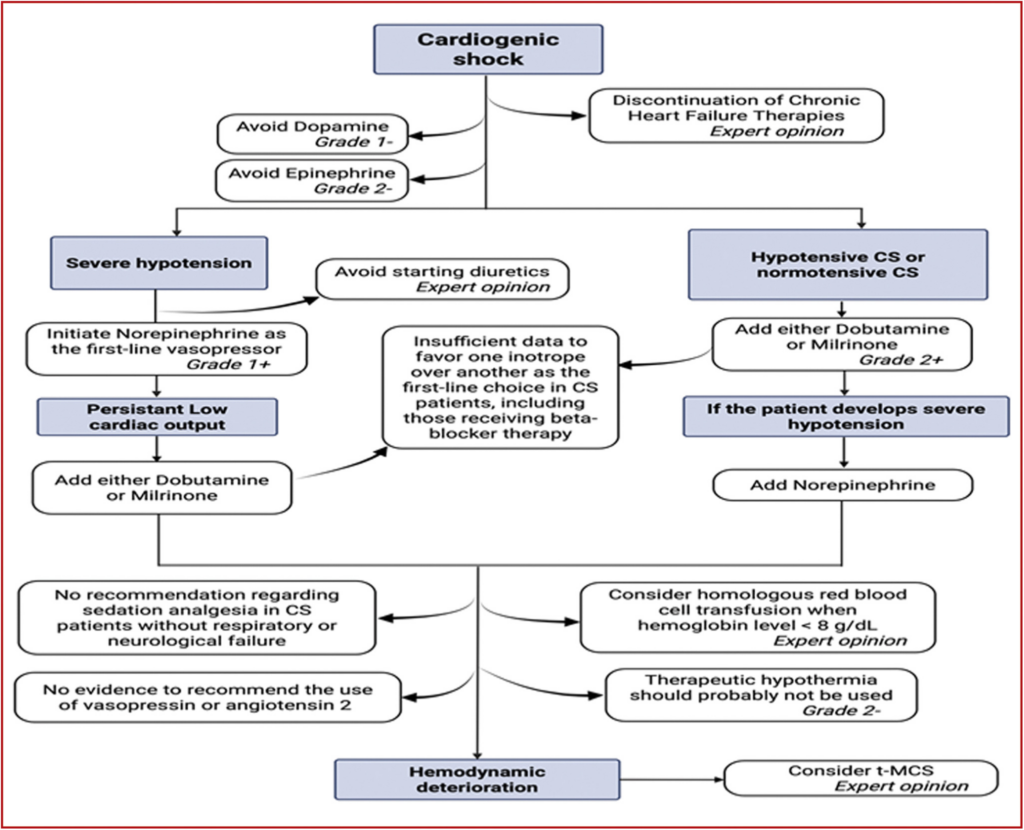
- Therapie der chronischen Herzinsuffizienz zum Zeitpunkt der CS-Diagnose einstellen, um Verschlechterung des hämodynamischen Status zu vermeiden
- keine Diuretika-Gabe bei CS-Patient*innen mit signifikanter hämodynamischer Instabilität, die hochdosierter Vasopressoren benötigen und/oder ein unzureichendes HZV haben
- Noradrenalin als Vasopressor der 1. Wahl
- kein Dopamin, es sei denn, es ist der einzige verfügbare Vasopressor
- kein Epinephrin
- keine Evidenz für die Gabe von Vasopressin oder Angiotensin II
- Inotropika-Einsatz bei Patienten mit CS wahrscheinlich notwendig
- Dobutamin oder Milrinon als Inotropikum der 1. Wahl
- ungenügende Daten für Empfehlung bzgl. Inotropika ggü. anderen Medikamenten bei CS-Patient*innen, inkl. derjenigen, die Betablocker-Therapie erhalten
- kein Einsatz von Epinephrin als Inotropikum
- mangels Evidenz keine Empfehlung bzgl. des Nutzens einer Sedierungsanalgesie zur Senkung des myokardialen Sauerstoffverbrauchs bei CS-Patienten ohne respiratorische oder neurologische Beeinträchtigung
- bei Hämoglobinwert < 8 g/dL Transfusion homologer Erythrozyten erwäge
- keine therapeutische Hypothermie
ätiologisches Management
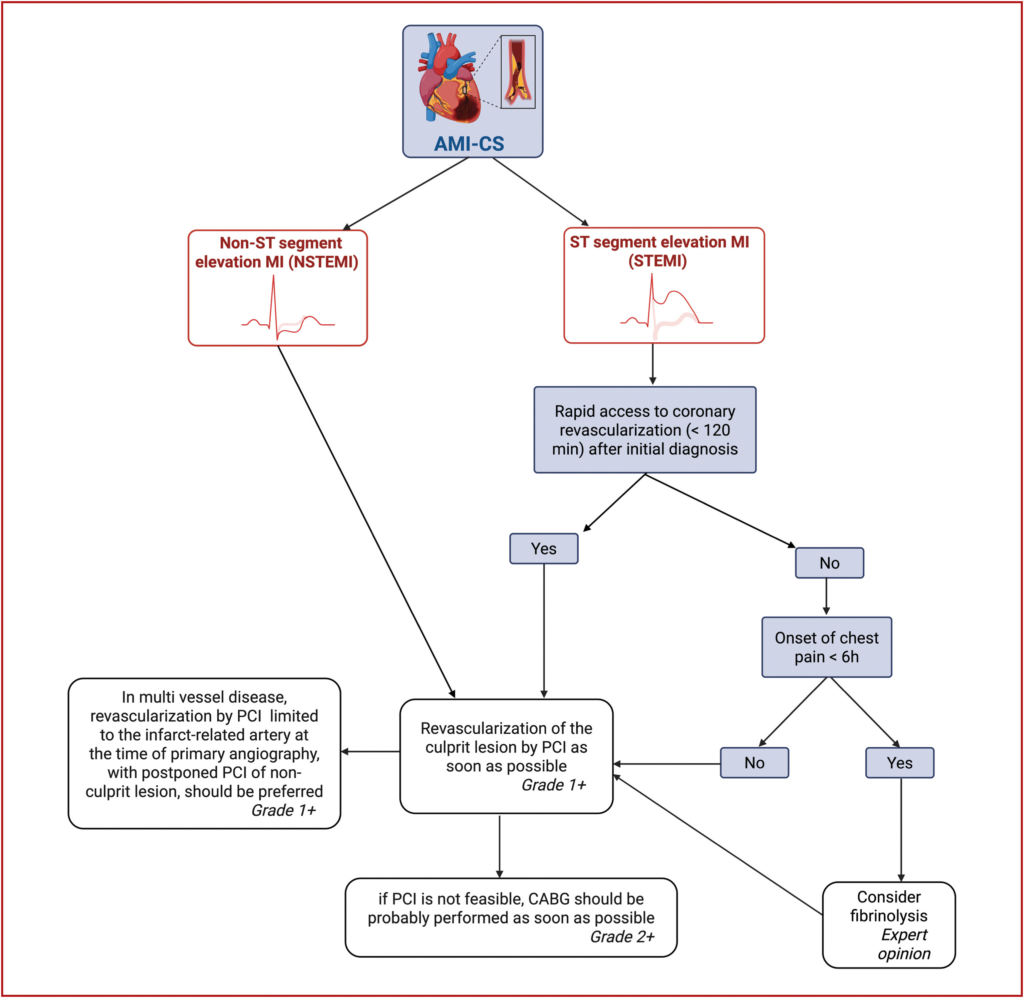
- Koronarangiographie so bald wie möglich bei Patient*innen mit akutem Myokardinfarkt (AMI) und kardiogenem Schock
- Revaskularisierung der ursächlichen Läsion mittels perkutaner Koronarintervention (PCI) so schnell wie möglich bei Patienten mit AMI (STEMI/NSTEMI) und kardiogenem Schock
- Revaskularisierung mittels PCI der infarktbezogenen Arterie nur zum Zeitpunkt der primären Angiographie bei AMI-CS-Patient*innen mit Mehrgefäßerkrankung (STEMI/NSTEMI) bevorzugen, wobei die PCI von nicht-infarktbezogenen Läsionen verschoben werden sollte, um das kombinierte Auftreten von Frühsterblichkeit/Nierenversagen zu reduzieren
- Fibrinolyse auf STEMI zu beschränken, wenn nach Erstdiagnose keine schnelle koronare Revaskularisation (< 120 min) mgl. ist und Beginn der Brustschmerzen < 6 h zurückliegt
- Revaskularisierung der ursächlichen Läsion mittels Koronararterien-Bypass-Operation (CABG) so bald wie mgl. bei Patient*innen mit akutem Myokardinfarkt und kardiogenem Schock (AMI-CS), wenn perkutane Koronarintervention (PCI) nicht möglich ist
Korrektur/Therapie von Herzklappenerkrankungen
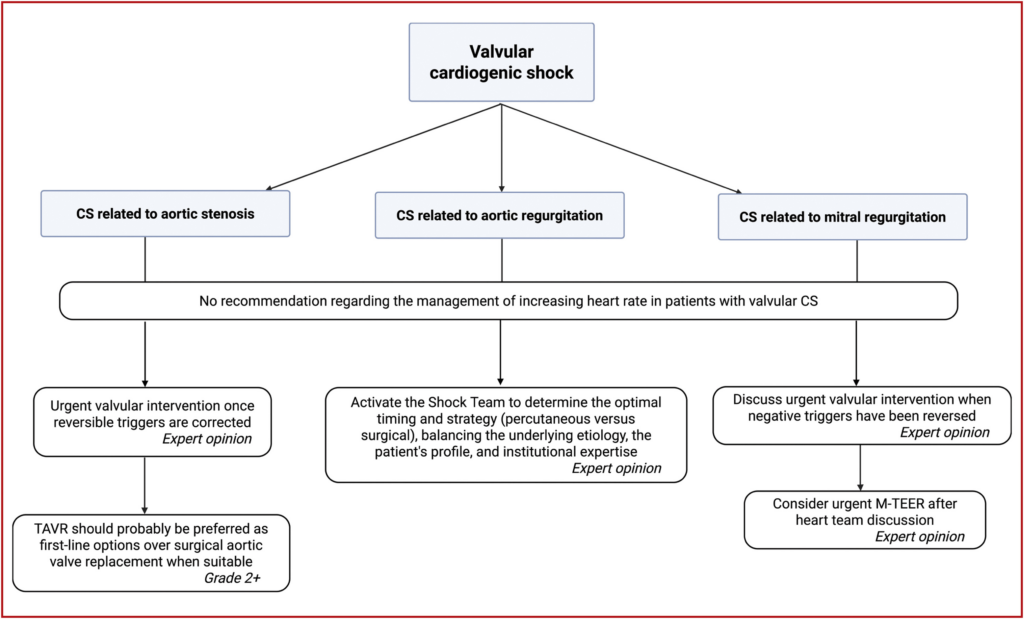
- dringende Klappenintervention bei Patient*innen mit kardiogenem Schock aufgrund einer Aortenstenose, wenn negative Auslöser beseitigt wurden
- transkathetergestützte Aortenklappenersatz dem chirurgischen Aortenklappenersatz als First-Line-Therapie vorziehen
- Aktivierung des „kardiogener Schock“-Team bei Patient*innen mit kardiogenem Schock aufgrund einer Aorteninsuffizienz, um Zeitpunkt und Wahl der besten Strategie (perkutaner vs. chirurgischer Ansatz) entsprechend dem zugrunde liegenden Prozess, dem Patient*innenprofil und der lokalen Expertise zu besprechen und zu entscheiden
- dringende Klappenintervention bei CS-Patient*innen im Zusammenhang mit Mitralklappeninsuffizienz erwägen, wenn akute/reversible negative Auslöser behoben sind
- nach Rücksprache im Team Erwägung einer dringenden transkathetergestützten Mitralklappenreparatur (M-TEER) bei Patient*innen mit CS im Zusammenhang mit schwerer Mitralklappeninsuffizienz#
- aufgrund fehlender Evidenz keine Empfehlung bzgl. Erhöhung der Herzfrequenz bei CS-Patienten
apparative Unterstützung
- Einleitung einer invasiven mechanischen Beatmung bei Patient*innen mit CS und akutem hypoxämischem Atemversagen
- wenn NIV als First-Line-Therapie versucht wird, vorsichtige Durchführung durch erfahrenes Team unter häufiger Neubewertung und Rücksprache mit Intensivmedizin, um keine Verzögerung der ETI zu riskieren
- keine HFNC-Therapie bei CS-Patient*innen mit hypoxämischem Atemversagen
Nierenersatztherapie
- keine Empfehlung bzgl. des frühzeitigen Einsatzes einer Nierenersatztherapie bei Patient*innen mit CS, die flüssigkeitsüberladen sind
temporäre Kreislaufunterstützung
- intraaortale Ballonpumpe (IABP)
- keine routinemäßige Anwendung der Intraaortale Ballonpumpe (IABP) bei CS-Patient*innen mit AMI als temporäre mechanische Unterstützung
- IABP-Einsatz als erste temporäre mechanische Unterstützung bei CS-Patient*innen mit mechanischen AMI-Komplikationen zur Überbrückung bis zur chirurgischen oder transkathetergestützten Reparatur
- kein routinemäßiger IABP-Einsatz als routinemäßige temporäre mechanische Unterstützung bei akuter dekompensierter Herzinsuffizienz
- Impella
- Impella bei AMI-CS-Patient*innen nach Rücksprache mit CS-Expertenteam erwägen
- bei CS-Patient*innen aufgrund einer überwiegenden Linksherzinsuffizienz Impella 5+ (5,0 oder 5,5)-Unterstützung erwägen
- veno-arterielle extrakorporale Membranoxygenierung (VA-ECMO)
- kein routinemäßiger VA-ECMO-Einsatz bei CS-Patient*innen mit AMI
- Einsatz einer VA-ECMO bei ausgewählten Patient*innen ohne akuten Myokardinfarkt und kardiogenem Schock nach Rücksprache mit CS-Expertenteam erwägen
- keine Anhaltspunkte für Implantation einer temporären mechanischen Kreislaufunterstützung vor oder nach PCI bei Patienten mit akutem Myokardinfarkt und kardiogenem Schock


Sei der Erste der einen Kommentar abgibt