veröffentlichende Fachgesellschaft: Deutsche Gesellschaft für Pädiatrische Kardiologie und Angeborene Herzfehler (DGPK)
Klassifikation gemäß AWMF: S2k
Datum der Veröffentlichung: 27.04.2022
Ablaufdatum: 26.04.2027
Quelle/Quelllink: https://register.awmf.org/de/leitlinien/detail/023-040
Grundsätzliches
- Unterscheidung in primäre UND sekundäre Form aufgrund organischer Erkrankung renaler, renovaskulärer, kardialer oder endokrinologisch-metabolischer Genese
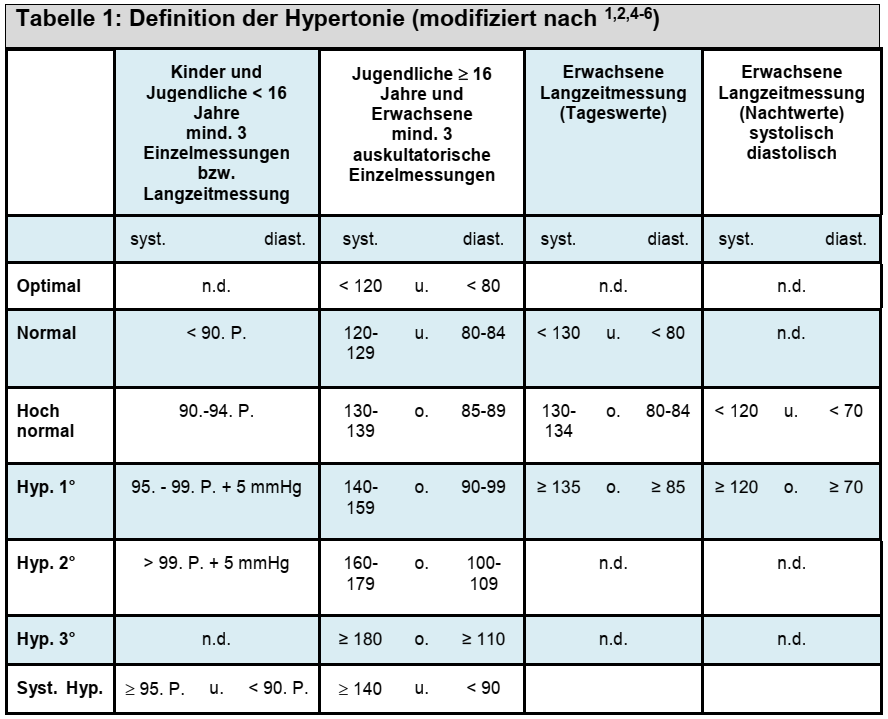
- ab dem 17. Lebensjahr sind die Grenzwerte für Erwachsene empfohlen
- da RR-Werte über dem 95. Perzentil als erhöht definiert werden, sollte statistisch die Prävalenz der Hypertonie im Kindesalter bei 5 % liegen, jedoch i.d.R. meist niedriger
- Hypertonieprävalenz in europ. Studien zw. 2,2 % – 13 %, abhängig vom eingeschlossenen Kollektiv und der Messmethode
- stärkster Risikofaktor ist erhöhter Body-Mass-Index (in dt. Studie 1,4 % mit Normalgewicht hypertensiv, aber bei 7,1 % übergewichtig und 25 % adipös)
Definition
- arterielle Hypertonie: dauerhafte RR-Erhöhung über bestimmten Schwellenwert
- (benigne) isolierte systolische Hypertonie: isolierter systolischer Bluthochdruck bei normalen diastolischen Werten (in Studien bei über 80 % vorhanden)
- therapieresistente Hypertonie: Blutdruck mit drei oder mehr Substanzen aus verschiedenen Medikamentenklassen (eines davon Diuretikum) nicht ausreichend einstellbar
- manifeste Hypertonie: Werte der ambulanten 24 h-RR-Messung > 95. Perzentile
- Praxis- oder „Weißkittel“-Hypertonie: normale Werte der ambulanten 24 h-RR-Messung trotz erhöhter Blutdruckwerte in der Praxis
- maskierte Hypertonie: normaler Praxisblutdruck bei erhöhten Werten der ambulanten 24 h-RR-Messung
- hypertensive Krise: plötzlicher Blutdruckanstieg (eindeutige Grenzwerte fehlend; amerik. LL: RR deutlich über Grenzwert für Hypertonie °II (>> 99. Perzentile + 5 mmHg) oder durch RR > 30 mmHg über 95. Perzentil) mit nur milden oder sogar fehlenden klinischen Symptomen (‚hypertensive urgency‘)
- hypertensiver Notfall: Blutdruckanstieg, bei dem zentralnervöse Symptome bestehen oder akute Gefahr für das ZNS, das Herzkreislaufsystem oder die Nierenfunktion besteht (CAVE: Vorliegen lebensbedrohlicher Begleiterkrankungen bzw. sekundärer Organmanifestationen wie z.B. hypertensive Enzephalopathie, hämolytisch-urämisches Syndrom, Z.n. Herz- oder Nierentransplantation relevanter als Höhe des Blutdruckes)
Klinik & Leitsymptome
- meist symptomlos, ggf. auch mit unspezifischen Symptomen wie Kopfschmerzen, Schwindel, Nasenbluten, Lern- oder Konzentrationsstörungen und Tinnitus verknüpft
- Symptome bei plötzlichem Blutdruckanstieg oder hypertensiver Krise: Sehstörungen, Kopfschmerzen, Nasenbluten, Atemnot, Krämpfe, Unruhe oder Zittern
- Gefahr von Endorganschäden wie linksventrikuläre Hypertrophie, Einschränkungen der systolischen und diastolischen Myokardfunktion, Herzinsuffizienz, Mikroalbuminurie, Proteinurie, Niereninsuffizienz, hypertensive Enzephalopathie, Fundus hypertonicus, Papillenödem, Exsudate, Netzhautblutungen, Netzhautablösung, Verdickung der Intima-Media der A. carotis oder endotheliale Dysfunktion
- langfristige kardiovaskuläre Folgeerkrankungen sind z.B. Arteriosklerose (v.a. elastische Arterien) Aortenaneurysma/-dissektion, Atheromatose in allen Arterien, KHK, Myokardinfarkt, ischämische Kardiomyopathie, hypertensive restriktive Kardiomyopathie, PAVK, chronische Niereninsuffizienz, hypertensive Nephropathie, vaskuläre Demenz oder ischämischer/hämorrhagischer Schlaganfall
Anamnese
Familienanamnese
- Hypertonie
- kardiovaskuläre Erkrankungen
- früher Herzinfarkt (<60. Lebensjahr)
- früher Schlaganfall (< 70. Lebensjahr)
- Diabetes mellitus
- Fettstoffwechselstörungen
- Adipositas
- hereditäre renale oder endokrinologische Erkrankungen
- Syndrome mit Hypertonie-Assoziation
Schwangerschaftsverlauf, Perinatalanamnese
- Einsatz artifizieller Reproduktionstechnologien
- (Prä-) Eklampsie
- HELLP-Syndrom
- Oligo-/Anhydramnion
- Geburtsgewicht
- Gestationsalter
- Hypoxie
- Nabelarterienkatheter
Hinweise auf sekundäre Hypertonie
- Harnwegsinfekte, Dysurie, Polydipsie, Polyurie, Nykturie, Hämaturie
- Ödeme
- Gewichtsverlust
- Gedeihstörung
- Herzrhythmusstörungen
- Schwitzen, Fieber, Blässe, kalte Extremitäten
- Claudicatio intermittens
- Flush-Symptomatik
- Virilisierung
- primäre Amenorrhoe
- männlicher Pseudohermaphroditismus
Schlafanamnese
- Schlafapnoe
- Schnarchen
- Müdigkeit
- nächtliches Aufwachen
Risikofaktoren
- Adipositas
- Früh- oder Mangelgeburtlichkeit, perinatale Komplikationen
- Intrakranielle Druckerhöhung
- Herz-Kreislauferkrankungen (Herzfehler, Vaskulopathien, Hämangiome, Fisteln)
- Chronische Nierenerkrankungen
- Z.n. Organtransplantation
- Systemerkrankungen (Diabetes mellitus, tuberöse Sklerose, Neurofibromatose, Ullrich-Turner-Syndrom)
- blutdruckwirksame Medikamente, z.B. Steroide (inkl.. Anabolika), NSAID, ß-Mimetika, Calcineurin-Inhibitoren (Cyclosporin A, Tacrolimus), Erythropoetin, zentrale Stimulantien (Methylphenidat, Atomoxetin), trizyklische Antidepressiva, Antipsychotika, Abführmittel, Ovulationshemmer
- exzessiver Glycyrrhizinsäure-Konsum (z.B. Lakritze), übermäßiger Salzkonsum, Energydrinks oder -shots mit Überschreiten der täglichen Koffeinmenge von 3 mg Koffein/kg Körpergewicht
- Drogenabusus (z. B. Kokain, Ecstasy, Amphetamine)
- obstruktives Schlafapnoe-Syndrom
- CAVE: Verlust des nächtlichen Blutdruckabfalls („dipping“) ist unabhängig vom absoluten Blutdruckniveau wichtiger Prädiktor für Mortalität und kardiovaskuläre Morbidität
Diagnostik
- Ziel der Diagnostik: Nachweis dauerhafter RR-Erhöhung, Ausschluss/Nachweis von sekundärer Hypertonie, Nachweis von Endorganschäden sowie Erstellung eines kardiovaskulären Risikoprofils
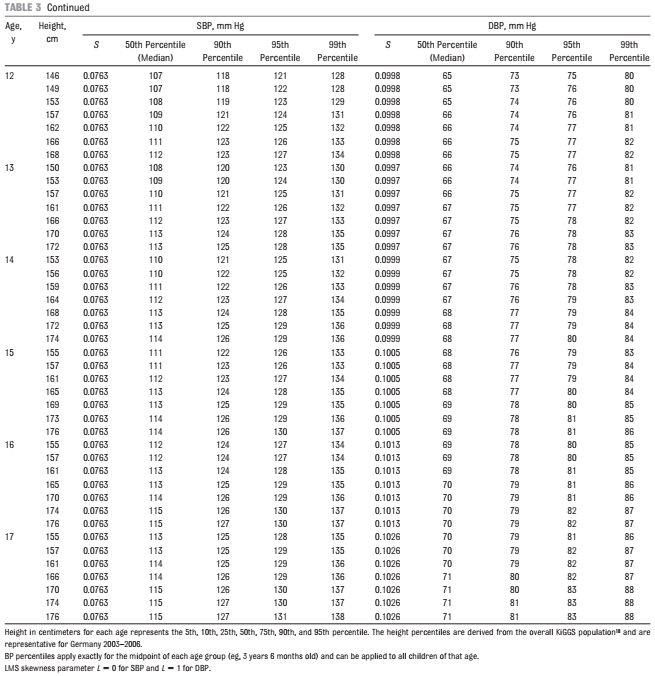
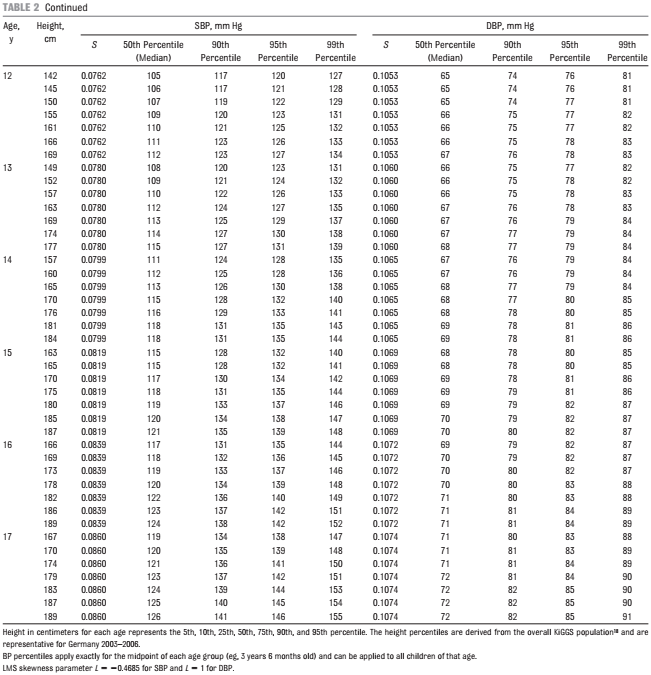
- bei Kindern & Jugendlichen < 16 Jahren geschlechts-, alters- und größenabhängige Referenzwerte zur Berechnung der Blutdruck-Perzentilen verwenden
- bei oszillometrischer RR-Messungen deutsche Referenzwerte aus KIGGS-Studie nutzen
- wenn bei Jugendlichen die Erwachsenen-Grenzwerte überschritten werden, niedrigere Grenzwert für Erwachsene wählen
- Diagnosesicherung der arteriellen Hypertonie erfolgt durch wiederholte und standardisierte Blutdruckmessungen
Blutdruckmessung
- Messungen sollte nach ca. 5-minütige Ruhephase erfolgen (Säuglinge: im Liegen; Kleinkinder & ältere Kinder: im Sitzen)
- Blutdruckmessung im Allgemeinen am rechten Oberarm und mit dreimaliger Wdh. (Mittelwert aus RRsys & RRdia aus 2. & 3. Messung dokumentieren)
- Manschette auf Herzhöhe positionieren
- innere Manschettenbreite (aufblasbarer Cuff) soll min. 40 % des Oberarmumfangs betragen & innere Manschettenlänge 80 – 100 % des Oberarmumfangs bedecken
- auskultatorische Messung weiterhin Goldstandard (CAVE: langsame Ablassgeschwindigkeit, um Beginn (Korotkoff-Ton 1) und Ende der Strömungsgeräusche (Korotkoff-Ton 5) auf ca. 2 – 3 mmHg genau zu erfassen)
- CAVE: Messwerte von oszillometrischen Messgeräten können bis zu 10 mmHg von auskultatorisch gemessenen Blutdruckwerten abweichen
körperliche Untersuchung
- Allgemeines: Größe (renaler Kleinwuchs), Gewicht, Body-Mass-Index (Adipositas), Syndrom-typische Fazies (z.B. Williams-Beuren-Syndrom, Monosomie X0)
- kardiovaskuläre Untersuchung
- Pulse und Blutdruckmessungen an allen 4 Extremitäten
- Strömungsgeräusche – Herz, Abdomen, Flanken, Rücken, Hals, Kopf, (z.B.: Aortenisthmus-, Nierenarterienstenose, Herzinsuffizienz oder linksventrikuläre Hypertrophie)
- Tachykardie (Hyperthyreose)
- abdominelle Untersuchung
- Raumforderung (z.B: Wilms-Tumor, Neuroblastom, Phäochromozytom, autosomal-dominante oder rezessive Zystennieren, Multizystisch-dysplastische Nieren, obstruktive Uropathie)
- Hepatosplenomegalie (autosomal-rezessive Zystennieren)
- Haut-Untersuchung
- Café-au-lait Flecken (Neurofibromatose)
- Akne, Hirsutismus, Striae (Cushing Syndrom)
- Virilisierung (adrenale Hyperplasie)
- Flush/Blässe (Phäochromozytom)
- Struma, Exophthalmus (Hyperthyreose)
- neurologische Untersuchung
- Hamartome (von Hippel-Lindau), Hirnnervenlähmungen, andere neurologische Auffälligkeiten (hypertensive Enzephalopathie)
- Muskelschwäche (Hyperaldosteronismus)
Basisdiagnostik
- Blutabnahme (Blutbild, Kreatinin, Harnstoff & Elektrolyte, TSH, Triglyceride, Cholesterin, LDL- / HDL-Cholesterin & LP(a) sowie Blutzucker
- Urinstatus
- Sonographie
- Echokardiographie
- Funduskopie
Therapie des hypertensiven Notfalls
- RR-Senkung um max. 25 – 30 % des systolischen Ausgangsblutdruckes in den ersten 6 – 8 h (CAVE: bei zerebraler Beteiligung Senkung um max. 15 %)
- bei i.v.-Medikation blutdruckkontrollierte Dauerinfusion bevorzugen
- titrierte Urapidil-Dauerinfusion als Medikation der 1. Wahl (0,5 – 4 mg/kg/h), alternativ Nifedipin als Dauerinfusion (0,5 – 1 µg/kg/min)
- bei hypertensiven Krise mit nur geringer klinischer Symptomatik wie Schwindel oder Kopfschmerzen ohne Hinweise auf Organschädigungen ggf. auch akute orale Therapie einleiten (z.B. Nifedipin, Isradipin, Captopril, Clonidin oder Minoxidil in niedriger Dosis)
- Transport auf Intensivstation
Normwerte für oszillometrische Blutdruckmessung
- Mädchen

- Jungen



Sei der Erste der einen Kommentar abgibt