veröffentlichende Fachgesellschaft: Heart and Stroke Foundation of Canada
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 03.06.2024
Ablaufdatum:
Quelle/Quelllink: https://www.strokebestpractices.ca/recommendations/cerebral-venous-thrombosis
Symptomatik
- Kopfschmerzen (87 – 89 %)
- Krampfanfall (24 – 40 %)
- fokale neurologische Defizite (18 – 48 %)
- Bewusstseinsstörung/Enzephalopathie (18 – 22 %)
- Sehverlust (13 – 27 %)
- Diplopie/andere kraniale Neuropathien (11 – 14 %)
Risikofaktoren und mit CVT assoziierte Zustände
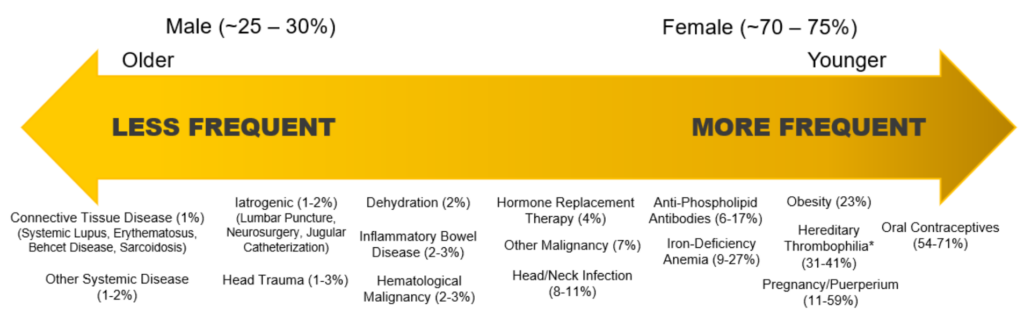
Anamnese & Diagnostik
- bei V.a./bestätigter CVT sollte dringend eine neurologische Bildgebung und klinische Untersuchung hinsichtlich der klinischen Stabilität, Krampfanfällen und einem erhöhten ICP erfolgen
- bei V.a. CVT unmittelbar nach klinischer Stabilisierung CT-/MRT(-Angiographie) zur Diagnosebestätigung (CAVE: isoliertes Kopf-CT ohne Kontrastmittel nicht ausreichend)
- kein Heranziehen der D-Dimer-Werte für Diagnosestellung, da die D-Dimer-Messung nur begrenzten diagnostischen Nutzen für den CVT-Ausschluss hat
- keine routinemäßige Lumbalpunktion zur Diagnosesicherung
- routinemäßige und regelmäßige klinische Überwachung auf Symptome eines erhöhten ICP
- empfohlene Laborparameter bei V.a. akute CVT: großes Blutbild, Elektrolyte, Glukose, INR, Kreatinin, eGFR, TSH, aPTT, Leberenzyme, Schwangerschaftstest (Beta-hCG; falls Vermutung besteht)
- bei visuellen Problemen oder Anzeichen für erhöhten ICP ophthalmologische Untersuchung innerhalb von 24 – 48 h nach Diagnosestellung
Therapie
- bei stationärer Behandlungsbedürftigkeit soll Vorstellung routinemäßig auf Stroke Unit stattfinden
- bei Bedarf zusätzliche unterstützende Therapien wie Flüssigkeitszufuhr sowie (medikamentöses) Management von Hirndruck, Kopfschmerz, Übelkeit/Erbrechen oder Krampfanfällen
- antithrombotische, medikamentöse Therapie
- schnellstmögliche Therapie mit niedermolekularen Heparin s.c. oder unfraktioniertem Heparin i.v. (niedermolekulares Heparin s.c. ist vorzuziehen; unfraktioniertes Heparin i.v. v.a. bei stark eingeschränkter Nierenfunktion oder chirurgischen/invasiven Eingriff)
- unfraktioniertes Heparin i.v. als initialer Bolus mit anschließender Infusion
- CAVE: keine Heparin bei Vorgeschichte bzgl. Heparin-induzierter Thrombozytopenie (HIT)
- keine Empfehlung für routinemäßige DOAK-Gabe als Antithrombotikum der 1. Wahl
- intrakranielle/subarachnoidale Blutung ist keine Kontraindikation für Antikoagulation
- keine systemische intravenöse Thrombolyse wird bei der CVT-Akutbehandlung
- schnellstmögliche Therapie mit niedermolekularen Heparin s.c. oder unfraktioniertem Heparin i.v. (niedermolekulares Heparin s.c. ist vorzuziehen; unfraktioniertes Heparin i.v. v.a. bei stark eingeschränkter Nierenfunktion oder chirurgischen/invasiven Eingriff)
- endovaskuläres Therapie
- kein routinemäßiger Einsatz als First-Line-Therapie zur CVT-Akutbehandlung
- Therapie bei (Risiko für) Krampfanfällen
- keine prophylaktische Gabe von Antiepileptika
- Gabe von Antiepileptika gemäß lokalem Protokoll bei Anfällen innerhalb von 7 Tagen nach Einlieferung (auch bei Status epilepticus)
- EEG erwägen bei episodischen oder länger anhaltenden unerwarteten Bewusstseinsveränderungen, um nicht-konvulsive Anfälle oder Status epilepticus auszuschließen
- Therapie bei akuten Kopfschmerzen
- CAVE: für das Management akuter Kopfschmerzen sind keine evidenzbasierten Empfehlungen vorhanden
- frühzeitige Behandlung mit Antikoagulation zur Senkung des venösen Drucks kann bei Behandlung der Kopfschmerzen hilfreich sein, da Cephalgie i.d.R. ICP-bedingt ist
- Acetazolamid-Gabe bei Kopfschmerzen, die auf erhöhten ICP zurückzuführen sind
- keine längerfristige NSAR-Einnahme zur Behandlung von Kopfschmerzen bei gleichzeitiger Antikoagulation (CAVE: Gefahr durch erhöhtes Blutungsrisiko)
- Therapie bei Papillenödem
- Acetazolamid-Gabe, ggf. mit Dosiseskalation in Abhängigkeit vom Ansprechen
- Hemikraniektomie zur Dekompression bei lebensbedrohlicher maligner Raumforderungen aufgrund Infarktion und/oder Blutung in Betracht ziehen


Sei der Erste der einen Kommentar abgibt