veröffentlichende Fachgesellschaft: Canadian Paediatric Society (CPS)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 28.03.2025
Ablaufdatum:
Quelle/Quelllink: https://cps.ca/en/documents/position/acute-head-trauma
Grundsätzliches
- SHTs sind eine der wichtigsten Morbiditäts- und Mortalitätsursachen bei Kindern und einer der führenden Vorstellungsgründe in Kindernotaufnahmen
- Inzidenz variiert je nach Definition
- geschätzte globale jährliche Rate liegt zw. 47 und 280 Fällen pro 100.000 Einwohner
- in den USA gibt es wegen SHTs bei Kindern < 14 Jahre jährlich 500.000 Vorstellungen in der Notaufnahme, 37.000 KH-Einweisungen und ca. 2.000 Todesfälle
- häufigsten Ursachen für SHTs bei Kindern und Jugendlichen sind
- Stürze
- Sportverletzungen
- Schlagverletzungen (v.a. Gegenstände
- Fahrradunfälle
- Unfälle mit Kraftfahrzeugen, v.a. als Fußgänger*innen
- nur ein kleiner Teil erleidet nachfolgend eine traumatische Hirnverletzung (TBI, „traumatic brain injury“), wobei eine klinisch relevantes traumatische Hirnverletzung definiert ist durch den Nachweis intrakranieller Verletzungen in der Bildgebung (subdurales Hämatom, epidurales Hämatom etc.), verbunden mit einem/mehreren der nachfolgenden Punkten: Notwendigkeit neurochirurgischer Eingriff, endotracheale Intubation, KH-Aufenthalt > 48 h und/oder Tod
- besondere Anatomie von Kindern sorgt für erhöhtes Risiko für intrakranieller Verletzung, v.a. wegen des größeren Verhältnisses von Kopf zu Körper, dünnerer Schädelknochen und des weniger myelinierten Nervengewebes
Schweregrade einer TBI gemäß GCS
- GCS 14 – 15: leichte Schädel-Hirn-Trauma
- GCS 9 – 13: mittelschweres Schädel-Hirn-Trauma
- GCS < 8: schweres Schädel-Hirn-Trauma
Symptomatik
- Kopfschmerzen
- Übelkeit und Erbrechen
- zunehmende Lethargie/Reizbarkeit und sich verschlechterndes Bewusstsein bis zur Bewusstlosigkeit
- Desorientierung und/oder Verwirrung
- Amnesie
- verschwommenes Sehen
- Krampfanfälle
- tastbare Schädelfraktur
- Anzeichen einer Schädelbasisfraktur (Waschbäraugen, Hämotympanon)
- okzipitales, parietales oder temporales Kopfhauthämatom
Management
- oberste Priorität hat die erforderliche Stabilisierung der Patient*innen (Vermeidung von Hypoxie & SHT/TBI- Sekundärschäden sowie Aufrechterhaltung des zerebralen Perfusionsdrucks
- strukturiertes Vorgehen gemäß cABCDE-Schema
- Anamnese
- Mechanismus des Kopftraumas
- Ereignis beobachtet oder unbeobachtet
- Zustand, in dem die Patient*innen aufgefunden wurde (Bewusstseinsstörungen, Krampfanfälle, fokal neurologische Symptome, zunehmende Kopfschmerzen etc.)
- Schädel-Hirn-Trauma infolge Kindesmisshandlung (THI-CM) v.a. bei Patient*innen mit verändertem Bewusstsein ohne ersichtlichen Grund oder wenn die klinischen Befunde nicht mit der Anamnese vereinbar sind, in Betracht ziehen
Bildgebung
- Schädel-CT als Diagnostik der 1. Wahl
- Schädel-CT bei allen Patient*innen mit mittelschwerem/schwerem Schädeltrauma (GCS
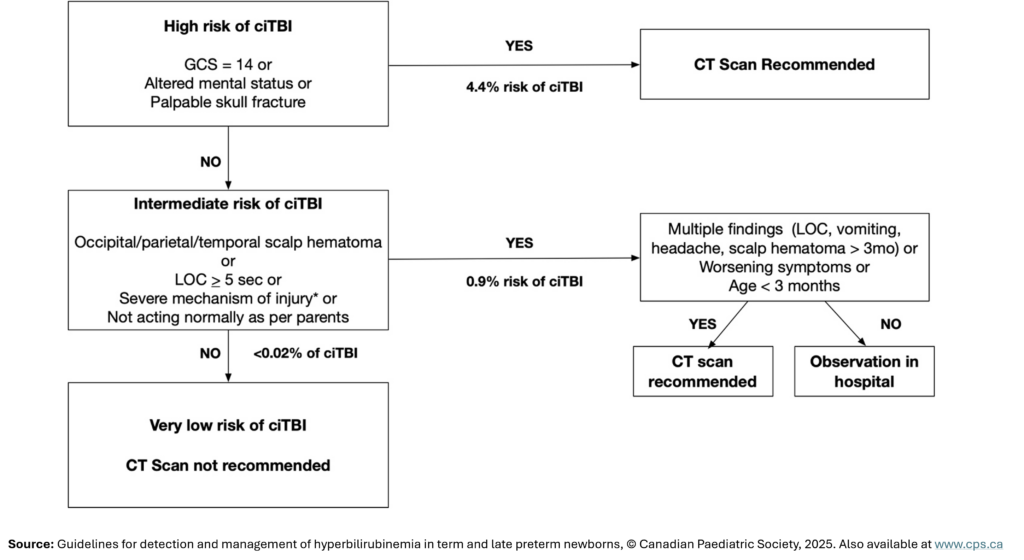
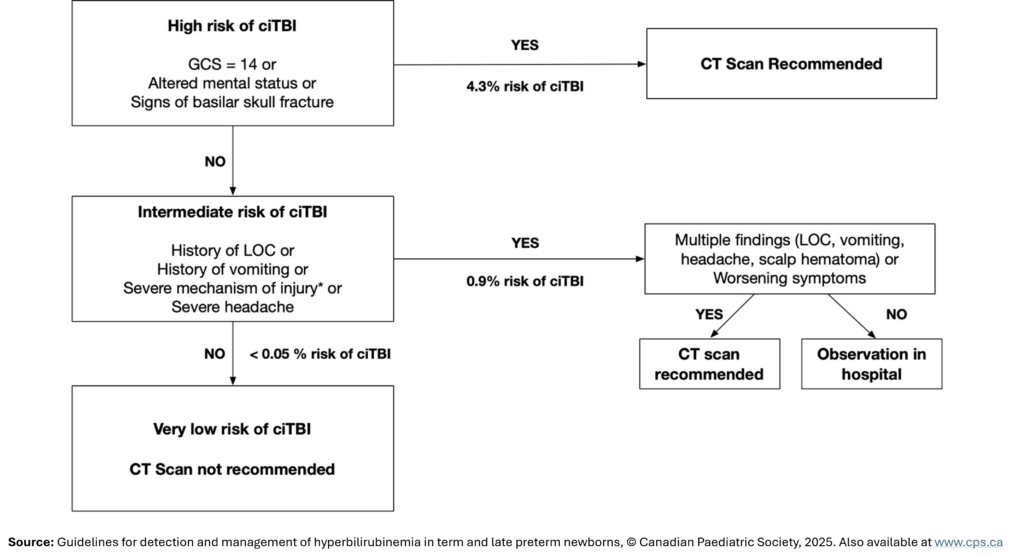
< 13) - bei Kindern mit leichtem SHT (GCS 14 + 15) Nutzung des Bildgebungsalgorithmus gemäß PECARN-Rule (siehe Bilder) sowie der zusätzlichen, nachfolgenden CATCH2- und CHALICE-Kriterien
- fokale neurologische Defizite
- wiederholtes Erbrechen > 3-mal (CHALICE) oder > 4-mal (CATCH2)
- beobachteter Bewusstseinsverlust > 5 min
- Amnesie > 5 min in der Anamnese
- Krampfanfall ohne Epilepsie in der Vorgeschichte
- gespannte Fontanelle bei Kind mit offener Fontanelle
- Bluterguss, Schwellung oder Risswunde am Kopf > 5 cm bei Kindern < 1 Jahr
- Indikationen für Schädelröntgen (CAVE: kein routinemäßiges Röntgen)
- Kindern < 3 Monate
- Kinder mit parietalen oder okzipitalen Hämatom, bei denen kein CT durchgeführt wird
- andere diagnostische Bildgebungsverfahren
- initial Ultraschall (POCUS) zur schnellen Schädelfrakturdiagnostik erwägen, wobei bei klinischen Bedenken für eine Hirnblutung aber das CT bevorzugt werden soll
- ggf. nach lokalen Standards Kurzsequenz-MRT zur Strahlungsreduktion
Therapie
- leichtes SHT (GCS 14 – 15)
- Entlassung in der Obhut der Eltern/Erziehungsberechtigten bei asymptomatischen Patient*innen > 2 Jahre ohne schwerwiegende Verletzungsmechanismen (CAVE bei Kindern < 2 Jahre)
- GCS, Bewusstsein, Pupillenkontrolle, Kraft/Muskeltonus und Beweglichkeit, Hautkolorit, Gefühl und Wärme, Blasenfunktion alle 2 h engmaschig kontrollieren
- klinische Beobachtung (4 – 6 h) bei Kopfschmerzen oder wiederholtes Erbrechen bei Erstuntersuchung oder Bewusstlosigkeit zum Zeitpunkt des Traumas oder eines schweren Verletzungsmechanismus PLUS regelmäßige Beurteilung, optional erneutes CT oder ggf. stationäre Aufnahme
- ausreichende Flüssigkeitsgabe bei anhaltendem Erbrechen
- bei positiven CT-Befunden neurochirurgisches Konzil
- mittelschweres SHT (GCS 9 – 13)
- sofortige CT-Bildgebung
- abhängig vom CT-Befund und Entwicklung des neurologischen Zustands Aufnahme auf pädiatrische Intensivstation (ICU) zur engmaschigeren Überwachung, v.a. bei Kindern mit GCS zw. 9 – 10
- ggf. Verlegung in spezialisiertes Zentrum, basierend auf klinischem Urteil und lokalen Ressourcen
- schweres SHT (GCS < 8)
- nach initialer Stabilisierung mit Intubation cCT-Diagnostik
- kontinuierliches Monitoring, wenn möglich auch etCO2
- mechanische Beatmung
- Volumentherapie und bei Bedarf Vasopressorengabe (Ziel: Normovolämie)
- Sedierung und Analgesie
- Sicherung einer normalen Körperkerntemperatur und einer Normoglykämie
- Korrektur der Koagulopathie
- ggf. Anfallsprophylaxe, hyperosmolare Therapie etc.
- Transport in Klinik/Zentrum mit spezialisierter Expertise


Sei der Erste der einen Kommentar abgibt