veröffentlichende Fachgesellschaft: French Society of Anaesthesia, Critical Care and perioperative Medecine (SFAR)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 29.03.2025
Ablaufdatum:
Quelle/Quelllink: https://sfar.org/intubation-en-urgence-dun-adulte-hors-bloc-operatoire-et-hors-unite-des-soins-critiques/
Alle Maßnahmen erfolgen mit dem Ziel, die Morbidität und Mortalität zu senken.
endotracheale Intubation – Indikationen
- endotracheale Intubation ist dem supraglottischen Atemweg bei der Atemwegssicherung vorzuziehen
- endotracheale Intubation ist dem supraglottischen Atemweg sowie der Beutel-Masken-Beatmung bei der kardiopulmonalen Reanimation, auch ECLS, vorzuziehen
- bei Patient*innen mit schwerem Schädel-Hirn-Trauma ist die endotracheale Intubation durch geübte Anwender*innen empfohlen
- bei Patient*innen mit schweren Schädel-Hirn-Trauma soll die Beatmung so erfolgen, dass der RRsys konstant bei > 110 mmHg bleibt und das etCO2 zwischen 35 – 45 mmHg gehalten wird
- keine klare Empfehlung für die Indikation einer endotrachealen Intubation bei der Obstruktion der oberen Atemwege aufgrund der Vielzahl der möglichen Ätiologien
- Freimachen des Atemwegs sowie Oxygenierung bei allen Erwachsenen, die wegen einer Obstruktion der oberen Atemwege und/oder der Glottisebene, priorisieren
- keine routinemäßige endotracheale Intubation bei Patient*innen mit einem penetrierenden Thoraxtrauma
- sofern bei einem penetrierenden Thoraxtrauma eine Intubation erforderlich ist, so ist das Vorhandensein eines Pneumothorax auszuschließen und ggf. zu entlasten bzw. drainieren
- keine Empfehlung für eine Intubation bei Patient*innen mit hämorrhagischem Schock, allein aufgrund der Schockindikation, wenn keine anderen formellen Indikationen vorliegen
endotracheale Intubation – Checkliste, Material, Ausbildung
- keine ausreichende Evidenz für eine Empfehlung zu den Auswirkungen der Verwendung von Checklisten oder kognitiver Hilfsmittel während der Intubation in Notfallsituationen
- folgendes Material sollte bei einer Notfall-Intubation im prä- und innerklinischen Bereich sofort verfügbar (funktionstüchtig und geprüft) sein
- Beatmungsmaske (Größe 3 – 5)
- Beatmungsbeutel
- Absaugsystem mit großem Absaugkatheter
- Sauerstoff
- Guedel-Tubus (Größe 3 & 4)
- Endotrachealtuben (Größe 5 – 8)
- Laryngoskop mit Macintosh-Spateln (Größe 3 & 4)
- Videolaryngoskop
- Kapnographie
- Führungsstab
- Bougie
- Magill-Zange
- SGA und Kriko-Thyrotomie-Set (chirurgisch) als Rückfallebene
- Material für eine schwierige Intubation sollte sofort zur Verfügung stehen
- bei endotrachealer Intubation im Notfallsetting außerhalb von OP und ITS sollte von vornherein als potenziell schwierige Intubation betrachtet werden
- keine Empfehlung für die routinemäßige/systematische Verwendung von für die Notfallsituation entwickelten prädiktiven Scores für schwierige Intubationen (z.B. LEMON Score, HEAVEN Score, PreDAIT Score…)
- bei der direkten Laryngoskopie sollte die Mindesterfahrung des/der Intubateur*in mind. 50 erfolgreiche direkte Laryngoskopien an Patient*innen betragen
- bei der Videolaryngoskopie sollte die Mindesterfahrung des/der Intubateur*in mind. 15 erfolgreiche Videolaryngoskopien an Patient*innen betragen
Optimierung der endotrachealen Intubation (unabhängig der Indikation)
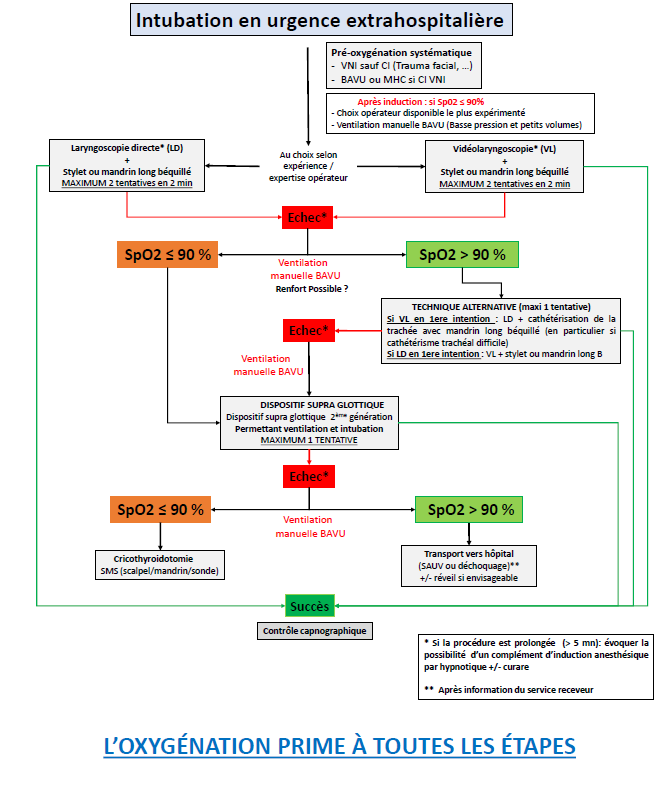
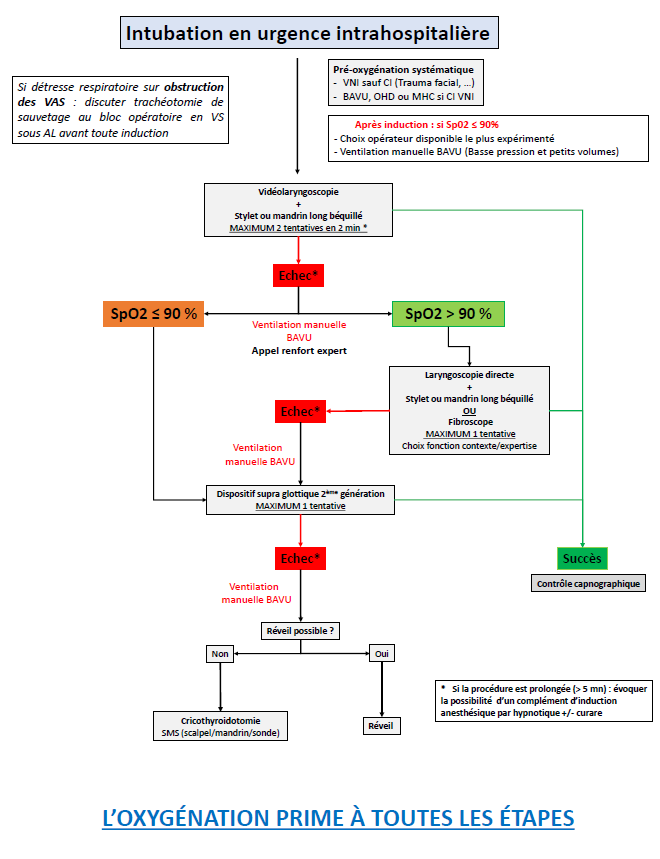
- vor notfallmäßiger endotrachealer Intubation wird eine routinemäßige Präoxygenierung empfohlen
- vor notfallmäßiger endotrachealer Intubation wird eine routinemäßige Präoxygenierung mittels nicht-invasiver Beatmung (NIV) empfohlen, sofern keine Kontraindikationen vorliegen
- keine Empfehlung für apnoeische Oxygenierung nach der Einleitung und vor der Laryngoskopie
- bei Entsättigung nach Einleitung und vor Laryngoskopie oder bei vor der Einleitung hypoxämischen Patient*innen manuelle Maskenbeatmung mit FiO2 von 100 %
- keine Empfehlung für Durchführung des Krikoiddruck bei einer notfallmäßigen endotrachealen Intubation
- Berechnung des Schock-Index vor der Notfallintubation, um die Patient*innen zu identifizieren, bei denen das Risiko eines kardiovaskulären Kollapses nach Intubation am größten ist (Schock-Index > 0,9)
- Verzicht/Vermeidung von Propofol als Sicherheitsmaßnahmen bei Patient*innen, bei denen ein Risiko für die Entwicklung eines kardiovaskulären Kollapses im Verlauf der Intubation besteht
- routinemäßige Gabe eines Hypnotikums sowie eines Muskelrelaxanz (Curare-Abkömmling) zur Erleichterung der endotracheale Intubation
Durchführung der endotrachealen Intubation
- routinemäßige Verwendung eines Führungsstabes oder Bougies
- keine Empfehlung für Videolaryngoskopie oder direkte Laryngoskopie im präklinischen Bereich aufgrund der heterogenen Datenlage (Erfahrung Intubateur*in, Art des Videolaryngoskops)
- Nutzung der Videolaryngoskopie im innerklinischen Bereich
- bei frustraner endotrachealer Intubation, aber aufrechterhaltener Sättigung (SpO2 > 90 %), Verwendung der alternativen Laryngoskopiemethode, die beim ersten Versuch nicht verwendet wurde (VL –> DL; DL –> VL)
- bei frustraner endotrachealer Intubation und schwerer Entsättigung (SpO2 ≤ 90 %) trotz Beutel-Maske-Beatmung, Einlage eines SGA der 2. Generation
- bei frustraner endotrachealer Intubation sowie frustraner SGA-Etablierung und schwerer Entsättigung (SpO2 ≤ 90 %) trotz Beutel-Maske-Beatmung rasche Durchführung einer Krikothyreotomie, um hypoxischen Herzstillstands zu verhindern
Management nach endotrachealer Intubation
- routinemäßige Nutzung der Kapnographie zur Bestätigung der korrekten Lage des Endotrachealtubus, SGA oder des Tubus nach chirurgischer Atemwegssicherung
- transtracheale und pulmonale Sonographie zur Bestätigung der korrekten Lage des Endotrachealtubus, wenn die Bestätigung durch Kapnografie nicht möglich ist
- Kombination aus Hypnotikum und Morphin zur Sedierung intubierter Patient*innen in einer Notfallsituation


Sei der Erste der einen Kommentar abgibt