veröffentlichende Fachgesellschaft: Royal College of Emergency Medicine (RCEM)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 01.10.2025
Ablaufdatum:
Quelle/Quelllink: https://rcem.ac.uk/clinical-guidelines/
Empfehlungen
- Fascia-Iliaca-Block sollte in Notaufnahmen als Teil der routinemäßigen analgetischen Strategien für Patient*innen mit Hüftfrakturen zur Verfügung stehen
- Analgesie bei Patien*innen mit Hüftfraktur so schnell wie möglich einleiten
- Durchführung des Fascia-Iliaca-Blocks nur durch Ärzt*innen, die eine Kompetenzprüfung absolviert haben (zusätzlich Führung eines Verzeichnisses mit allen Personen mit bestandener Kompetenzprüfung)
- engmaschig, mind. einstündige Überwachung der Patient*innen während und nach dem Eingriff auf Anzeichen einer Lokalanästhetika-Intoxikation und bzgl. möglicher Sedierungseffekte anderer möglicherweise verabreichter Analgetika (v.a. starker Opioide)
- 24/7-Verfügbarkeit von Intralipid zur Behandlung einer systemischen Intoxikation eines Lokalanästhetikums
- Vorhandensein einer SOP o.Ä. für den Fascia-Iliaca-Block mit Einzelheiten zur Kompetenzbewertung, zur Überwachung der Patient*innen, zur Behandlung von Komplikationen und relevante Informationen für Patient*innen/Pflegekräfte
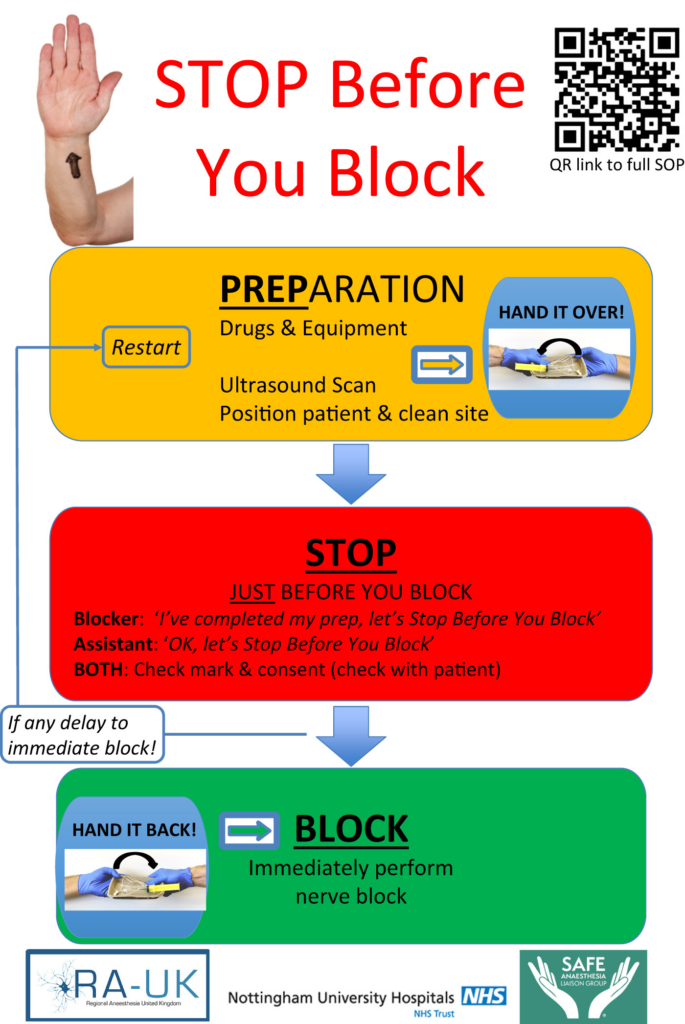
- Verwendung einer Checkliste für invasive Verfahren und Vorhandensein eines „Stop before you Block”-Prozesses
- ultraschallgesteuerter Fascia-Iliaca-Block ist die bevorzugte Technik, sofern Ausbildung und Ausrüstung dies zulassen und dies die Zeit bis zur Blockade nicht verzögert (Landmarken-Technik bleibt akzeptable Alternative, wenn die erforderlichen Ressourcen nicht verfügbar sind)
Kontraindikationen
- Patient*in lehnt Eingriff ab
- Allergie oder Unverträglichkeit gegenüber Lokalanästhetikum
- Gerinnungsstörung (Antikoagulanzien, INR > 1,5, Thrombozyten < 100)
- Infektion an der Injektionsstelle
- Patient*in kann mögliche Komplikationen/Nebenwirkungen der Analgesie aufgrund von z. B. Verwirrtheit/Demenz/Lernschwierigkeiten nicht kommunizieren
- Unfähigkeit, Orientierungspunkte zu identifizieren
- vorangegangene femorale Gefäßoperation
Durchführung
- Vorbereitung
- Einholen der Einwilligung
- Positionierung der Patient*innen in Rückenlage
- Vorbereitung von Material und Medikament (0,5 mL/kg ideales Körpergewicht 0,25 % Bupivacain in 20-mL-Spritzen; 1 mL 0,25 % Bupivacain enthält 2,5 mg Bupivacain)
- maximal sichere Dosierung von 2 mg/kg nicht überschreiten
- i.v.-Zugang etablieren, wenn noch nicht erfolgt
- Monitoring etablieren (4-Kanal-EKG, AF, RR, SpO2, GCS)
- Blocktechnik
- Linie auffinden, die die vordere obere Beckenkammspitze und den Schamhöcker verbindet (Linie des Leistenbandes)
- Verbindungsstelle zwischen lateralen 1/3 und medialem 2/3 finden und markieren und von diesem Punkt aus 1 cm nach unten bewegen –> Injektionsstelle
- Stelle abtasten, um sicherzustellen, dass diese sich nicht in der Nähe der Femoralarterie befindet
- Haut mit Chlorhexidin/Betadin desinfizieren, Anziehen steriler Handschuhe und Abdecken des Bereiches
- kleine Blase Lignocain an der vorgesehenen Einstichstelle auf die Haut auftragen
- Haut mit Nadel mit großem Durchmesser durchstechen
- auf stumpfen Nadel (BD Integra™ – Blunt Fill Needle 18G) wechseln, die über eine kurze Verlängerung mit der Spritze mit Lokalanästhetikum verbunden ist
- Nadel (mit intermittierender Aspiration) senkrecht zur Haut einführenb und auf zwei „Knackgeräusche“ achten (Hinweis, dass die Fascia lata und anschließend die Fascia iliaca durchdrungen wurden)
- erneute Aspiration, gefolgt von langsamer Injektion des Lokalanästhetikums sowie währenddessen die Patient*innen fragen, wie sie sich fühlen (auf Anzeichen einer Lokalanästhetika-Überdosis oder einer versehentlichen Injektion in einen Nerv mit starken Schmerzen und/oder Parästhesien achten –> Abbruch, wenn Nebenwirkungen auftreten)
- Nadel nach der Injektion herausziehen und 30 sec lang Druck distal zur Injektionsstelle ausüben
- Injektionsstelle verbinden
- alternative Analgesie anbieten, nach 30 min keine Schmerzlinderung eintritt (CAVE: Block nicht wiederholen)
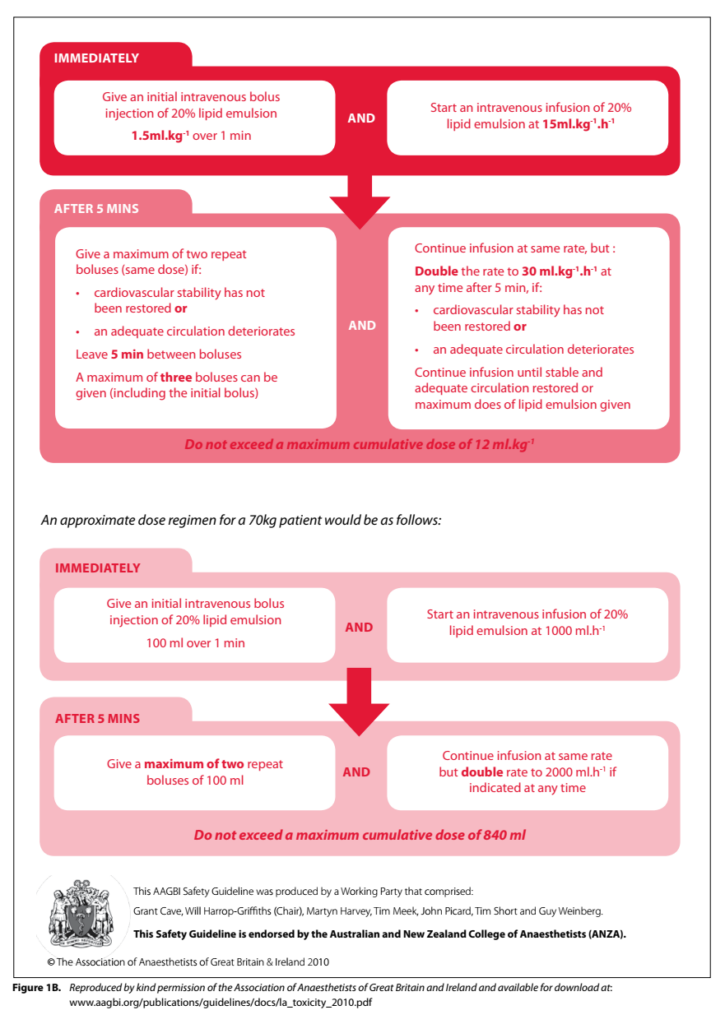
Algorithmus für schwere LAST



Sei der Erste der einen Kommentar abgibt