veröffentlichende Fachgesellschaft: International Pediatric Stroke Organization (IPSO)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 30.12.2025
Ablaufdatum:
Quelle/Quelllink: https://doi.org/10.1161/JAHA.124.039594
Symptomatik
- Kopfschmerzen (46 – 80 %)
- Übelkeit/Erbrechen (60 %)
- Krampfanfälle (20 – 40 %)
- fokale neurologische Defizite (13 – 50 %): motorische (Gangstörungen, Hemiparese oder Gesichtsschwäche) oder nichtmotorische Defizite (Sehbeeinträchtigung oder sensorische Symptome)
- verändertes Bewusst (> 50 %)
Diagnostik
- CAVE: Erkennung und Behandlung neurochirurgischer und neurologischer Notfälle bei Kindern kann eine Herausforderung darstellen
- zeitnahe Beurteilung von Kindern mit V.a. Schlaganfall am besten in Zentren mit spezialisierten Behandlungsmöglichkeiten für pädiatrische Schlaganfälle
- Vorhandensein von Protokollen für die Behandlung von Schlaganfällen bei Kindern, um die präklinische und frühe stationäre Versorgung zu optimieren (angepasst an geografische Besonderheiten und verfügbare Ressourcen)
- Voranmeldung in Zielkrankenhaus bei Transport durch Rettungsdienst
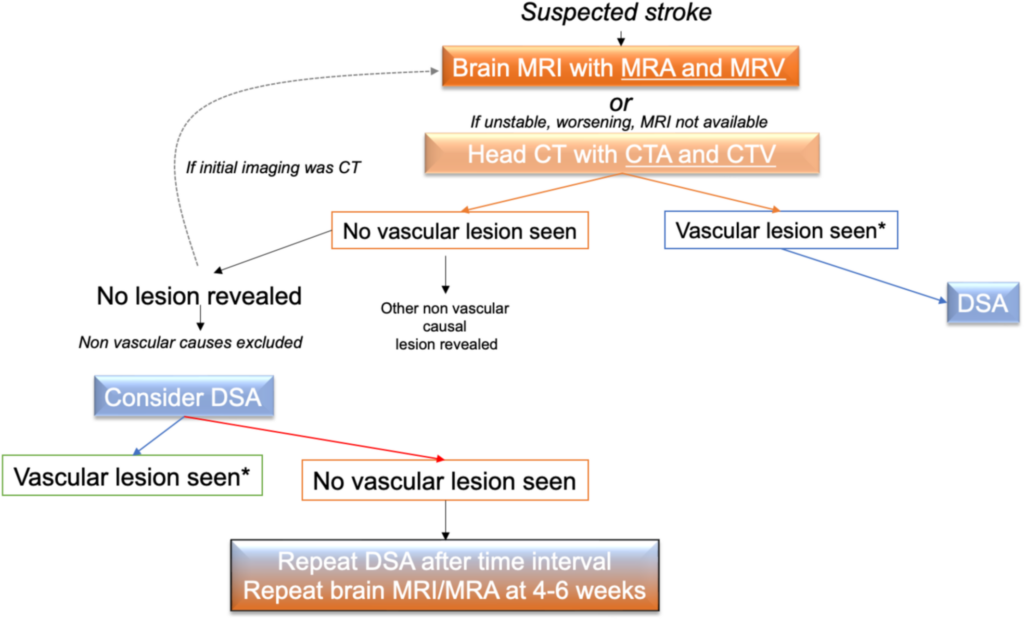
- Bildgebung
- nach Stabilisierung und Einlieferung ins KH so schnell wie möglich Bildgebung des Gehirns (Wahl des Verfahrens hängt von Ressourcen des Krankenhauses und individuellen Patient*innenmerkmalen ab; Gefäßdarstellung in die Bildgebungsprotokoll einbeziehen)
- bei Kindern mit V.a. akute intrazerebrale Blutung umgehende Bildgebung mittels CT oder MRT, um Blutung auszuschließen (kann je nach Umständen/klinischem Szenario und Ressourcen des Krankenhauses auch mittels Angio-CT oder Angio-MRT erfolgen)
- bei Diagnose einer intrazerebralen Blutung umgehend Gefäßbildgebung mittels CTA oder MRA, um zugrunde liegende strukturelle Gefäßursache abzuklären
- bei allen Kindern, bei denen in der initialen Gefäßdiagnostik keine eindeutige Ursache gefunden wurde, oder zur besseren Charakterisierung von in der MRA oder CTA festgestellten Gefäßläsionen zerebrale DSA durchführen (Durchführung der DSA, sofern mgl., durch erfahrenes Personal)
- Verlaufskontrollen
- bei Kindern mit hohem Risiko für Ausweitung der Blutung, z.B. bei Thrombozyten- oder Gerinnungsstörungen, innerhalb von 48 h erneute Bildgebung des Gehirns mittels CT oder MRT erwägen, auch wenn keine neuen Symptome auftreten
- bei Kindern mit stabilem neurologischem Befund und normalem Bewusstseinszustand, bei denen kein hohes Risiko einer Ausweitung der Blutung besteht, ist eine Wiederholung der Bildgebung des Gehirns mittels MRT oder CT zu festgelegten frühen Zeitpunkten nicht erforderlich
- genetische Testung
- bei Kindern mit ICB persönliche und familiäre Vorgeschichte dokumentieren, um Kinder zu identifizieren, die spezifischen Gentests benötigen (z.B. auf hereditäre hämorrhagische Teleangiektasie, familiäre kavernöse Malformationssyndrome)
- bei Kindern, deren Gefäßfehlbildungen reseziert werden und bei denen keine Keimbahnmutation vermutet wird, somatische Untersuchung der Läsion erwägen
Therapie
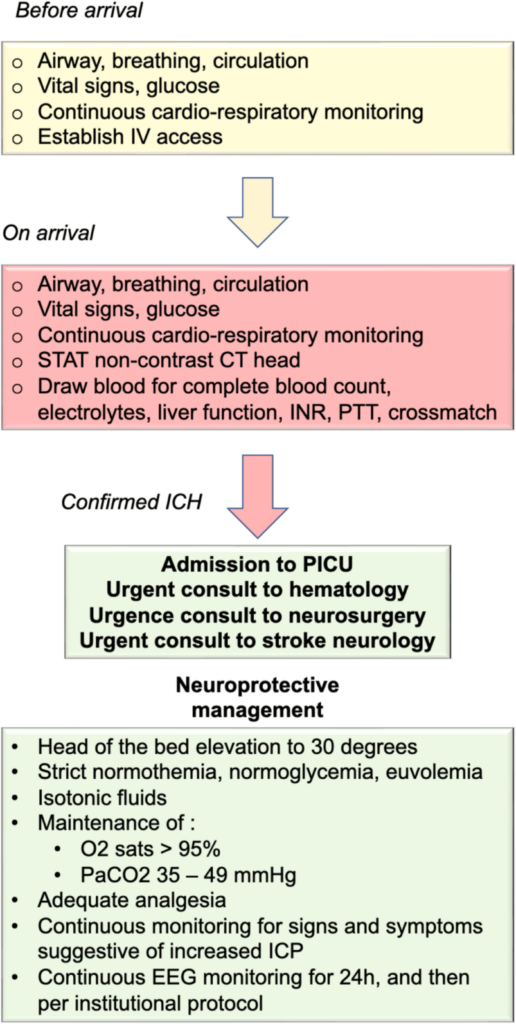
- interdisziplinärer Ansatz ist für eine optimale Akutbehandlung wichtig (Team sollte nach Möglichkeit aus pädiatrischen Intensivmediziner*innen, Neurochirurg*innen, Kinderneurolog*innen, Neurointerventionist*innen, Neuroradiolog*innen und Hämatolog*innen bestehen, wenn keine zugrunde liegende Gefäßläsion festgestellt wird oder eine Thrombozyten- oder Gerinnungsstörung vorliegt)
- Anzeichen für erhöhten Hirndruck sind bei bewusstlosen, sedierten oder intubierten und beatmeten Kindern nicht zuverlässig detektierbar –> daher invasive Hirndruckmessung bei Kindern, bei denen ein erhöhter Hirndruck auftreten kann, aber keine eindeutigen Anzeichen oder Symptome vorliegen, erwägen und mit Neurochirurgie besprechen
- bei Kindern, die nicht wach und ansprechbar sind oder deren Bewusstseinszustand oder neurologischer Befund schwanken, in den ersten 24 – 48 h nach intrazerebralen Blutung kontinuierliche EEG-Überwachung in Betracht ziehen (niedrige Schwelle für kontinuierliche EEG-Überwachung, v.a. bei jungen Säuglingen mit verändertem Bewusstsein, unerklärlicher Tachykardie oder ungewöhnlichen Bewegungen)
- trotz fehlender Daten kann die kurzzeitige Gabe eines Antiepileptikums mit einem relativ günstigen Nebenwirkungsprofil wie Levetiracetam über 1 bis 2 Wochen zur Prophylaxe bei Kindern mit hohem Anfallsrisiko oder bei denen ein Anfall besonders schwerwiegend wäre, sinnvoll sein (hohes Anfallsrisiko z.B. bei Kinder mit Bewusstseinsstörungen, erhöhtem Hirndruck oder großen, unbehandelten Gefäßfehlbildungen)
- aufgrund ungenügender Datenlage keine klare Empfehlungen für transkranielle Doppler-Sonographie
- Erwägung einer externen Ventrikeldrainage bei Kindern mit akuter intrazerebraler Blutung sollte das Vorliegen einer Bewusstseinsstörung, einer neurologischen Verschlechterung, eines Hydrozephalus oder intraventrikulären Blutes bei der ersten oder nachfolgenden Bildgebung des Gehirn
- Entfernung der Blutung und Hemikraniektomie bei Kindern mit akuter intrazerebraler Blutung, die aufgrund eines erhöhten Hirndrucks und/oder einer Hirnherniation eine Dekompression erfordert, erwägen
- bei Kindern mit akuter ICB aufgrund arteriovenöser Malformation (AVM) akute chirurgische Entfernung der AVM i.d.R. vermeiden, außer es liegen Hochrisikofaktoren für frühzeitige Reruptur vor
- bei Kindern mit ICB, bei denen mittels nichtinvasiver Bildgebung eine eindeutige zerebrale kavernöse Malformation als Ursache identifiziert wurde, ist in den meisten Fällen keine zerebrale Angiographie erforderlich


Sei der Erste der einen Kommentar abgibt