Die populäre Debatte um Work‑Life‑Balance verkommt häufig zur Lippenbekenntnis‑Rhetorik und greift dabei zu kurz: Arbeit wird als unvermeidbarer Kern des Lebens dargestellt, persönliche Gesundheit und Erholung bleiben Randthemen. Diese Haltung ist fadenscheinig, unmenschlich und langfristig gesundheitsgefährdend, weil sie implizit signalisiert, dass Leistung und Verfügbarkeit über körperlichem und psychischem Wohlbefinden stehen. Wer „Balance“ fordert, akzeptiert oft stillschweigend, dass Überlastung, Erschöpfung und chronischer Stress Teil des Systems sind.
Arbeit über Gesundheit? Ein gefährlicher Denkfehler
In der Medizin und speziell in der Notfallmedizin ist die körperliche und psychische Gesundheit des Personals kein Luxus, sondern eine Voraussetzung für die sichere Versorgung unserer Patient*innen. Die Notfallmedizin lebt von hochmotivierten, engagierten Mitarbeitenden. Doch Engagement wird allzu oft mit Selbstaufgabe verwechselt. Lange Schichten, Personalmangel, hohe emotionale Belastung und permanente Entscheidungsdichte sind Alltag.
Erschöpfte, chronisch gestresste oder überlastete Mitarbeitende treffen schlechtere Entscheidungen, sind anfälliger für Fehler und können nicht die notwendige Empathie und Konzentration aufbringen, die komplexe Notfallsituationen erfordern. Arbeit darf nicht der primäre Sinn des Lebens sein; sie ist ein Teil des Lebens, der nur von gesunden Menschen verantwortungsvoll und nachhaltig erbracht werden kann. Die Forderung nach „Work-Life-Balance“ verschiebt die Verantwortung dabei subtil auf die Einzelnen: Sie sollen lernen, besser zu balancieren – in einem System, das strukturell krank macht.
Zahlen & Fakten – Krankenstand im Gesundheitswesen vs. Allgemeinbevölkerung
In Deutschland arbeiten rund 30,6 % aller Erwerbstätigen in Deutschland in Teilzeit. Schaut man sich die Zahlen genauer an, so stellt man fest das es eine große Geschlechter-Kluft gibt: die Teilzeitquote lag 2024 bei Frauen ≈ 49 – 50 %, bei Männern bei ≈ 13 – 14 %. Nur etwa 28 % der Teilzeitbeschäftigten arbeitet auf eigenen Wunsch nicht in Vollzeit – das heißt: die große Mehrheit arbeitet aus anderen Gründen (Betreuung, Ausbildung, Krankheit etc.).
Und im Gesundheitswesen?
Schaut man ins Gesundheitswesen, so erkennt man schnell das die hohen Teilzeitquoten strukturell erklärbar sind. Im Gesundheits- und Sozialwesen überdurchschnittlich viele Beschäftigte in Teilzeit und das korreliert laut dem Institut für Arbeitsmarkt- und Berufsforschung (IAB) besonders häufig mit Schichtarbeit, Vereinbarkeitsanforderungen und physischer/psychischer Belastung. Teilzeit fungiert hier vielfach als Gesundheitsschutzinstrument, um die Erwerbsfähigkeit zu stabilisieren.
Zusätzlich ist das Gesundheitswesen stark feminisiert (Pflege > 80 % Frauen). Eine pauschale Einschränkung von Teilzeit träfe im Gesundheitswesen überproportional Frauen und verschärfte Fachkräfteengpässe.
Die Zahlen zeigen u.a.: Pflegekräfte liegen deutlich über dem Durchschnitt und erreichen fast das Doppelte der durchschnittlichen Krankentage der Erwerbstätigen. Diese Auswertungen basieren auf Arbeitsunfähigkeitsdaten der Techniker Krankenkasse und auf den offiziellen Angaben des Statistischen Bundesamtes.
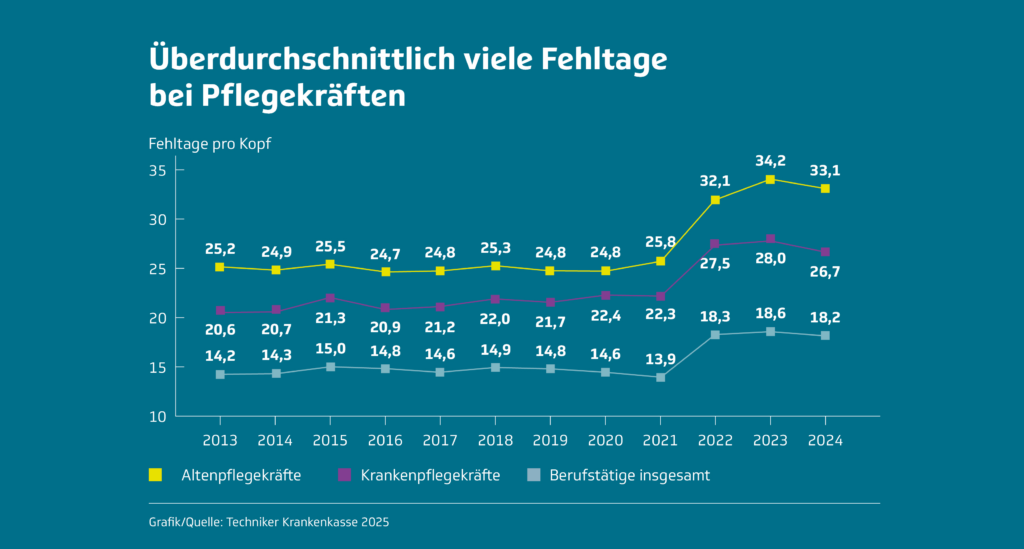
Auswirkungen auf die Patient*innensicherheit und Risikomanagement
- Fehlzeiten und Personalmangel erhöhen die Arbeitsdichte der verbleibenden Teams, steigern Stress und Fehlerwahrscheinlichkeit und verschlechtern die Kontinuität der Versorgung.
- Psychische Erkrankungen und Muskel‑Skelett‑Erkrankungen sind bei Pflegekräften besonders häufig und tragen maßgeblich zu Ausfällen bei; Prävention und ergonomische Arbeitsgestaltung sind deshalb zentrale Maßnahmen.
- Risikomanagement muss deshalb Mitarbeitendengesundheit als Kernziel integrieren: Gesundheitsförderung, realistische Dienstplangestaltung, ausreichende Personalbemessung und systematische Nachsorge nach belastenden Einsätzen sind Patientensicherheitsmaßnahmen, nicht nur Personalpolitik.
Work-Health: Gesundheit als Maßstab
Statt „Work-Life-Balance“ braucht es einen Perspektivwechsel hin zur „Work-Health-Balance“. Arbeit muss sich an der Gesundheit der Mitarbeitenden messen lassen – nicht umgekehrt. Gesundheit umfasst dabei mehr als die Abwesenheit von Krankheit: Sie bedeutet körperliche Leistungsfähigkeit, psychische Stabilität, soziale Sicherheit und Sinnhaftigkeit.
Arbeit ist wichtig, sinnstiftend und gesellschaftlich relevant. Aber sie ist nicht der primäre Sinn des Lebens. Gerade in der Medizin darf dieser Gedanke nicht tabuisiert werden. Wer seine eigene Gesundheit dauerhaft opfert, kann weder empathisch noch sicher arbeiten. Patientensicherheit beginnt bei der Sicherheit und Gesundheit der Behandelnden.
Fazit
Nur gesunde Mitarbeitende im Gesundheitswesen können gute Medizin machen. Nur wer körperlich und psychisch stabil ist, kann komplexe Entscheidungen treffen, empathisch kommunizieren und in kritischen Situationen sicher handeln. „Work-Health-Balance“ bedeutet, Gesundheit als Grundlage professioneller Arbeit zu begreifen – nicht als privaten Luxus neben der Arbeit. Wenn wir unseren Patient*innen die bestmögliche Versorgung bieten wollen, müssen wir zuerst für die Gesundheit derjenigen sorgen, die sie versorgen.
Quellen
- Frerichs, Karsten. „Frauen vs. Männer: 49,5 zu 13,9 Prozent – so drastisch ist der Teilzeit-Unterschied“. Merkur, 30. Januar 2026. https://www.merkur.de/wirtschaft/rund-28-prozent-arbeiten-auf-eigenen-wunsch-in-teilzeit-zr-94147197.html.
- Marsmann, Martin. „Tag der Pflegenden“. Die Techniker – Presse & Politik, 12. Mai 2025. https://www.tk.de/presse/themen/pflege/pflegepolitik/krankenstand-bei-pflegekraeften-auf-rekordhoch-2149302.
- Moya, Ricardo Martinez. „Teilzeitbeschäftigung liegt auf Rekordniveau“. IAB – Institut für Arbeitsmarkt- und Berufsforschung, 5. Juni 2024. https://iab.de/teilzeitbeschaeftigung-liegt-auf-rekordniveau/.
- Statistisches Bundesamt. „28 % der Teilzeitbeschäftigten arbeiten auf eigenen Wunsch reduziert“. Zugegriffen 13. Februar 2026. https://www.destatis.de/DE/Presse/Pressemitteilungen/2026/01/PD26_N007_13.html.
- Statistisches Bundesamt. „Erwerbstätigkeit“. Zugegriffen 13. Februar 2026. https://www.destatis.de/DE/Themen/Arbeit/Arbeitsmarkt/Erwerbstaetigkeit/_inhalt.html.
- Statistisches Bundesamt. „Krankenstand“. Zugegriffen 11. Februar 2026. https://www.destatis.de/DE/Themen/Arbeit/Arbeitsmarkt/Qualitaet-Arbeit/Dimension-2/krankenstand.html.
- Statistisches Bundesamt. „Pflege“. Zugegriffen 13. Februar 2026. https://www.destatis.de/DE/Themen/Gesellschaft-Umwelt/Gesundheit/Pflege/_inhalt.html.
- Statistisches Bundesamt. „Teilzeitquote erneut leicht gestiegen auf 31 % im Jahr 2023“. 16. April 2024. https://www.destatis.de/DE/Presse/Pressemitteilungen/2024/04/PD24_N017_13.html.
- Wanger, Susanne, und Enzo Weber. „Arbeitszeit: Trends, Wunsch und Wirklichkeit“. IAB-Forschungsbericht, 2023, 202316. https://doi.org/10.48720/IAB.FB.2316.


Sei der Erste der einen Kommentar abgibt