veröffentlichende Fachgesellschaft: Queensland Hospital and Health Service (CHQ)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 12.02.2026
Ablaufdatum: 06.02.2031
Quelle/Quelllink: https://www.childrens.health.qld.gov.au/qpec-statewide-guidelines/
Definition „starke Menstruationsblutung“
- übermäßiger Menstruationsblutverlust, der die körperliche, emotionale, soziale und materielle Lebensqualität beeinträchtigt
- Symptome einer starken Menstruationsblutung
- Blutungen < 7 d
- Verlust von > 80 mL oder 4 Esslöffeln Blut pro Menstruationszyklus
- Ausstoßung von Blutgerinnseln, die größer als 2 cm sind
- Notwendigkeit, Hygieneartikel alle 1 – 2 Stunden zu wechseln
- Verwendung von mehr als 3 – 6 standardmäßigen Hygieneartikeln pro Tag oder mehr als 10 – 15 pro Menstruationszyklus
- Verwendung mehrerer Hygieneartikel zum Schutz vor Auslaufen, z. B. gleichzeitige Verwendung einer Binde und eines Tampons
- Verschmutzung der Kleidung oder der Bettwäsche in der Nacht
- Symptome von Eisenmangel oder Eisenmangelanämie (z.B. Müdigkeit, Benommenheit, verminderte sportliche Leistungsfähigkeit, verminderte kognitive Leistungsfähigkeit, Schlafstörungen, unruhige Beine)
- Beeinträchtigung des Lebensstils (z.B. Fehlzeiten in der Schule, Konzentrationsschwäche, Einschränkungen bei sozialen Aktivitäten, Hobbys oder sportlichen Aktivitäten)
- durchschnittlicher Menstruationszyklus bei Kindern und Jugendlichen umfasst in der Regel:
- Blutungen, die 2 – 7 Tage andauern
- Blutverlust von 30 – 40 mL oder 2 Esslöffeln
- Verwendung von 10 – 15 Standard-Hygieneartikeln pro Zyklus oder 3 – 6 Artikeln pro Tag
- Zyklen zw. 21 und 34 Tagen (in den ersten 1 – 3 Jahren können die Zyklen zwischen 21 – 45 Tagen variieren)
- Symptome einer relevanten Menorrhagie
- hämodynamisch Instabilität
- alle 1 – 2 h Durchbluten einer Binde oder eines Tampons
- Blutungsdauer > 7 – 10 Tage
Anamnese
- Alter bei der ersten Menstruation
- durchschnittliche Zykluslänge und Zyklusregelmäßigkeit
- letzte Menstruation
- Dauer und Stärke der Menstruationsblutung, quantifizierbar durch
- Wie oft werden Hygieneartikel gewechselt?
- Art der verwendeten Hygieneartikel (z.B. Binde, Tampon, Periodenunterwäsche) und Saugfähigkeit (z. B. leichte, super, Maxi-Produkte)
- Verwendung mehrerer Hygieneartikel gleichzeitig zum Schutz vor Auslaufen (z.B. Periodenunterwäsche und Binde oder Tampon; Binde und Tampon)
- Wie oft werden Hygieneartikel gewechselt, um sich vor Verunreinigungen zu schützen (z. B. Binde, Tampon, Periodenunterwäsche)?
- begleitende Schmerzen und Zeitpunkt des Auftretens der Schmerzen, z.B. vor der Menstruation, während der Menstruation, während des Eisprungs
- Analgesiebedarf (inkl. Art der verwendeten Analgetika und Wirksamkeit)
- Auswirkungen auf das tägliche Leben (z. B. Fehlzeiten in der Schule, bei sozialen oder sportlichen Aktivitäten, Stimmungsschwankungen)
- ggf. Nutzung des Period ImPact and Pain Assessment (PIPPA)-Tool
- Anamnese bzgl. Eisenmangel und Eisenmangelanämie (z.B. Müdigkeit, Benommenheit, verminderte sportliche Leistungsfähigkeit, verminderte kognitive Leistungsfähigkeit, Schlafstörungen, unruhige Beine)
- Anamnese bzgl. endokriner Störungen (z.B. Gewichtszunahme, Galaktorrhoe, Hirsutismus)
- Anamnese bzgl. zugrunde liegender Blutungsstörung (z.B. übermäßige Blutergüsse oder Blutungen bei kleineren Verletzungen oder Eingriffen, wiederkehrende Nasenbluten, Zahnfleischbluten, verlängerte Blutungen nach zahnärztlichen Eingriffen)
- Familienanamnese bzgl. endokrinen (z.B. Schilddrüsenerkrankungen), gynäkologischen (z.B. Endometriose, PCOS) oder hämatologischen Erkrankungen (z.B. von-Willebrand-Krankheit, Hämophilie, Thrombozytenfunktionsstörungen)
- sexuelle Vorgeschichte (ggf. schwierig zu ermitteln; am besten erfragen ohne Anwesenheit der Eltern oder Betreuungspersonen)
- medizinische, chirurgische und psychische Vorgeschichte (HEEADSSS-Screening-Instrument kann hilfreich sein, um Beziehung aufzubauen und Risiko- und Schutzfaktoren zu identifizieren)
- aktuelle Medikamente (inkl. verschreibungspflichtige Medikamente und Einnahme von rezeptfreien Medikamenten und Nahrungsergänzungsmitteln)
körperliche Untersuchung
- Priorität der Erstuntersuchung liegt in schneller Beurteilung der hämodynamischen Stabilität, gefolgt von ggf. erforderlicher Reanimation –> anschließend gezieltere Untersuchung, bei der auf Folgendes geachtet wird:
- relative Hypovolämie, erkennbar an orthostatischer Tachykardie (Anstieg > 20/min), orthostatischer Hypotonie (Abnahme > 20 mmHg), erhöhte AF bei minimaler Anstrengung
- Blässe
- Anzeichen von Blutergüssen
- Gewichtszunahme, Akne, Hirsutismus
- Untersuchung des Abdomens auf Massen oder Schmerzen/Druckempfindlichkeit
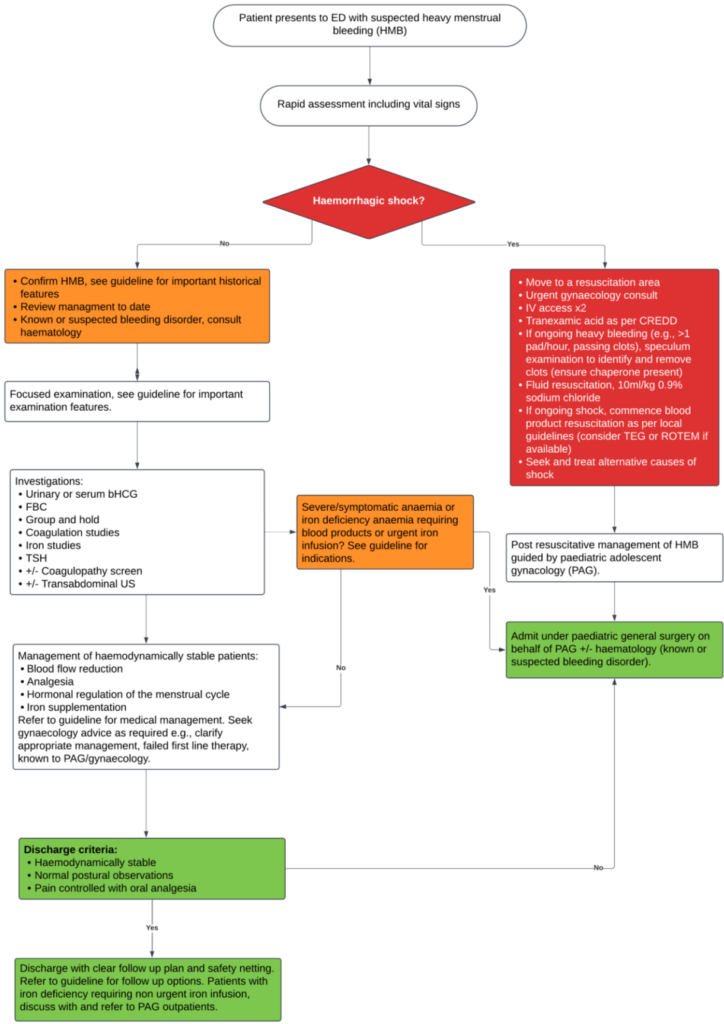
Management
Management der hämodynamisch instabilen Patientin
- Transfer auf ITS oder direkt in den OP-Bereich
- dringende gynäkologische Untersuchung oder telefonische Beratung, wenn keine persönliche Untersuchung möglich ist
- 15 mg/kg Tranexamsäure i.v. (max. 1 g) als Initialdosis über 10 min –> 15 mg/kg Tranexamsäure als Infusion über 8 h (max. 1 g)
- bei starken Blutungen (d.h. getränkte Hygieneartikeln < 1 h, Abgang großer Blutgerinnsel) kann Spekulumuntersuchung zur Feststellung eines zervikalen Schocks angezeigt sein
- Suche nach alternativen Ursachen für Schock (z.B. rupturierte Eileiterschwangerschaft) sowie Behandlung der Selbigen
- Flüssigkeitsbolus von 10 mL/kg NaCl 0,9 % (bei anhaltendem Schock Blutprodukte und keine weiteren Flüssigkeitsbolus; TEG- oder ROTEM-gesteuerte Transfusion erwägen)
Management der hämodynamisch stabilen Patientin
- i.d.R. ambulante Behandlung mit Entlassung ins häusliche Umfeld mit oraler Medikation nach Rücksprache mit der Gynäkologie möglich
- Ziel der medizinischen Behandlung
- Verringerung der Blutung: Tranexamsäure ab Beginn der Blutung einnehmen und Einnahme 3 – 5 Tage lang fortsetzen
- 15 mg/kg Tranexamsäure alle 6 – 8 h oral (max. 1 g)
- bei schweren akuten Blutungen können 15 mg/kg Tranexamsäure (max. 1 g) i.v. verabreicht werden, gefolgt von 15 mg/kg Tranexamsäure über 8 h als Infusion (max. 1 g)
- Schmerzlinderung: NSAR können Menstruationsblutverlust um 20 – 50 % reduzieren
- 15 mg/kg Ibuprofen oral dreimal täglich (max. 400 mg)
- hormonelle Regulierung des Menstruationszyklus
- 5 – 10 mg Norethisteron oral 3x tgl. bis die Blutung aufgehört hat, dann auf 5 – 10 mg oral täglich reduzieren
ODER
10 – 20 mg Medroxyprogesteronacetat oral 3x tgl., bis die Blutung aufgehört hat, dann auf 10 – 20 mg oral täglich reduzieren, 10 Tage lang fortsetzen und dann ausschleichen
- 5 – 10 mg Norethisteron oral 3x tgl. bis die Blutung aufgehört hat, dann auf 5 – 10 mg oral täglich reduzieren
- Eisenergänzung zur Vorbeugung oder Behandlung von Eisenmangel und Eisenmangelanämie
- 3 – 6 mg/kg/d elementares Eisen (max. 210 mg/d)
- Verringerung der Blutung: Tranexamsäure ab Beginn der Blutung einnehmen und Einnahme 3 – 5 Tage lang fortsetzen
Indikationen für die Transfusion von Blutprodukten bei stabilen Patientinnen
- restriktive Transfusionsstrategie bei Kindern und Jugendlichen, die keine aktiven Blutungen aufweisen
- Entscheidung, eine Bluttransfusion zu verordnen, sollte nicht ausschließlich auf der Grundlage des Hämoglobinspiegels (Hb) getroffen werden
- Symptome der Patientinnen und medizinische Vorgeschichte (z. B. Herz- oder Atemwegserkrankungen) ebenfalls berücksichtigen
- allgemeine Richtwerte
- Hb-Wert < 70 g/L: häufig Erythrozytenkonzentrat benötigt (CAVE: bei stabilen Patieninnen ohne signifikante Symptome, bei denen die Blutung unter Kontrolle ist oder bei denen eine andere spezifische Therapie verfügbar ist, nicht erforderlich)
- Hb-Wert von 70 – 90 g/L: ggf. Erythrozytenkonzentrat notwendig, wenn signifikante Symptome und/oder signifikante Grunderkrankungen wie Herz- oder Atemwegserkrankung vorhanden
- Hb-Wert > 90 g/L: i.d.R. keine Transfusion notwendig
- bei Patientinnen mit vermuteten oder bekannten Blutungsstörung können andere Blutprodukte oder Faktorersatzpräparate indiziert sein
Therapie-Algorithmus für hämorrhagischen Schock


Sei der Erste der einen Kommentar abgibt