veröffentlichende Fachgesellschaft: Gesellschaft für Neuropädiatrie (GNP)
Klassifikation gemäß AWMF: S1
Datum der Veröffentlichung: 30.09.2025
Ablaufdatum: 29.09.2030
Quelle/Quelllink: https://register.awmf.org/de/leitlinien/detail/022-019
Grundsätzliches
- konvulsiver Status epilepticus (kSE) ist einer der häufigsten neurologischen Notfälle im Kindesalter und ist mit erheblicher Morbidität und Mortalität verbunden
- Definition „kSE“: anhaltende motorische epileptische Anfälle bezeichnet, die nicht innerhalb eines erwarteten Zeitintervalls sistieren bzw. eine Folge von epileptischen Anfällen, zwischen denen der neurologische Ausgangsbefund nicht wiedererreicht wird
- ILAE Task Force-Definition „SE“: Zustand, „der entweder durch das Versagen der für die Anfallsbeendigung verantwortlichen Mechanismen oder durch die Initiierung von Mechanismen, die einen prolongierten Anfall auslösen, entsteht“ und der „langfristige Folgen wie neuronale Apoptose und Dysfunktionen neuronaler Netzwerke“ nach sich ziehen kann
| Subtyp | Prolongierter Anfall (t1) Behandlungsbeginn | Risiko bleibender neuronaler Schäden (t2) Therapieeskalation zur Prävention von Langzeitkomplikationen |
|---|---|---|
| generalisierter tonisch- klonischer SE (GTKSE) | 5 min Anfallsdauer | 30 min Anfallsdauer |
| nicht bewusst erlebter, fokaler SE | 10 min Anfallsdauer | > 60 min Anfallsdauer |
| Absence SE | 10-15 min Anfallsdauer | (nicht definiert) |
- Epidemiologie
- jährliche Inzidenz des kSE im Kindesalter: 3 – 41/100000 Kindern
- höchste Inzidenz bei Säuglingen und Kindern im Alter < 2 Jahren
- häufig symptomatische Ätiologie des SE, einschließlich genetischer und metabolischer Enzephalopathien
- jährliche Inzidenz refraktärer SE im Kindesalter: 3,1 – 3,9/100000
- jährliche Inzidenz superrefraktärer SE: ca. 2,3/100000
- Mortalitätsrisiko des kSE im Kindesalter: 3 – 11 %
- Mortalitätsrisiko des refraktären kSE im Kindesalter: 5,6 – 17,0 %
- Mortalitätsrisiko des superrefraktären kSE im Kindesalter: 11,5 – 40,0 %
Klinik und Klassifikation
- Stadien des konvulsiven Status epilepticus
| Stadium | Kriterien |
|---|---|
| prolongierter Anfall, Initialphase des Status epilepticus | Anfallsdauer > 5 bis 10 Minuten |
| etablierter Status epilepticus | persistierende Anfallsaktivität > 10 (- 30) min trotz adäquater Behandlung mit Benzodiazepinen (BZD) |
| refraktärer Status epilepticus | persistierende Anfallsaktivität (> 30 – 60 min) trotz Gabe von 2 unterschiedlichen und adäquat dosierten IV anfallssuppressiven Medikamente (ASM, inkl. BZD) |
| superrefraktärer Status epilepticus | persistierende Anfallsaktivität >/= 24 h nach Beginn einer therapeutischen Anästhesie ODER Wiederauftreten des SE nach Ausleitung einer therapeutischen Narkose |
- neurologische Residualsymptome (Motorik, Kognition) finden sich bei etwa 6 % der Patient*innen, eine (überwiegend refraktär verlaufende) Epilepsie bei 23 – 36 %
Ätiologie
- häufigste Ursachen des pädiatrischen kSE
- prolongierte Fieberkrämpfe
- vorbestehende Epilepsie
- abruptes Absetzen von ASM und Non-Compliance
- akute ZNS-Läsionen (ink. akuter Infektionen, akute metabolische Erkrankungen und neurologische Residualsyndrome)
- häufigste Ursachen des pädiatrischen RSE
- Fieber
- ZNS-Infektion
- autoimmune Enzephalitis
- hypoxisch-ischämische Insulte
- Schädel-Hirn-Trauma
- vorbestehende Epilepsie (bei ca. 29 %)
- metabolische Erkrankungen, z.B. metabolische epileptische Enzephalopathien, pathogene Varianten im POLGGen (Morbus Alpers), MCAD-Defekte (Medium chain acyl CoA dehydrogenase deficiency) oder OTC (Ornithin-Transcarbamylase-Defizienz) -Defekte
Diagnostik
- Anamnese bzgl. Anfallssemiologie und -dauer, Vorerkrankungen, Infektionen, Fieber, Traumata, chronischen neurologischen Erkrankungen, Epilepsie, vorausgegangenem SE und Medikamentenumstellungen
- neurologische Untersuchung mit Suche nach fokalen neurologischen Defiziten, Meningismus (CAVE: bei Bewusstseinsverlust oft nicht nachweisbar), traumatische Läsionen und Grunderkrankungen
- erweiterte Diagnostik orientiert sich an Anamnese, klinischem Befund und möglichen Differentialdiagnosen
- initiale Labordiagnostik mit Analysen von Blutbild, Blutgasen, Glukose, Elektrolyten und Entzündungsparametern (ggf. ergänzt um metabolisches Screening, Leberwerte, Ammoniak, toxikologisches Screening sowie ASM-Serumspiegel bei bekannter Epilepsie mit ASM-Therapie)
- Gerinnungsdiagnostik und Liquordiagnostik, je nach klinischem Befund (z.B. bei V.a. auf Sepsis, dann in Verbindung mit Blutkulturen)
- EEG zur frühzeitigen Erfassung zusätzlicher subklinischer Anfallsmuster (DD: nonkonvulsiver SE unter ASM), zur Therapiekontrolle und ggf. Abgrenzung von paroxysmalen Ereignissen nicht-epileptischer Genese
- zerebrale Bildgebung, v.a. bei fokalem neurologischem Defizit und bei unklarer SE-Ätiologie (bei entsprechender Verfügbarkeit cMRT einem cCT vorziehen; CAVE: zerebrale Bildgebung darf durch Planung und Durchführung eines cMRT nicht verzögert werden)
Therapie
- allgemein empfohlene Maßnahmen der Notfallmedizin (ABCDE-Schema)
- Schutz vor Verletzungen
- prompter Einsatz der Therapie mit ASM unter Beachtung altersadäquater Dosierungen und des Stadiums des SE
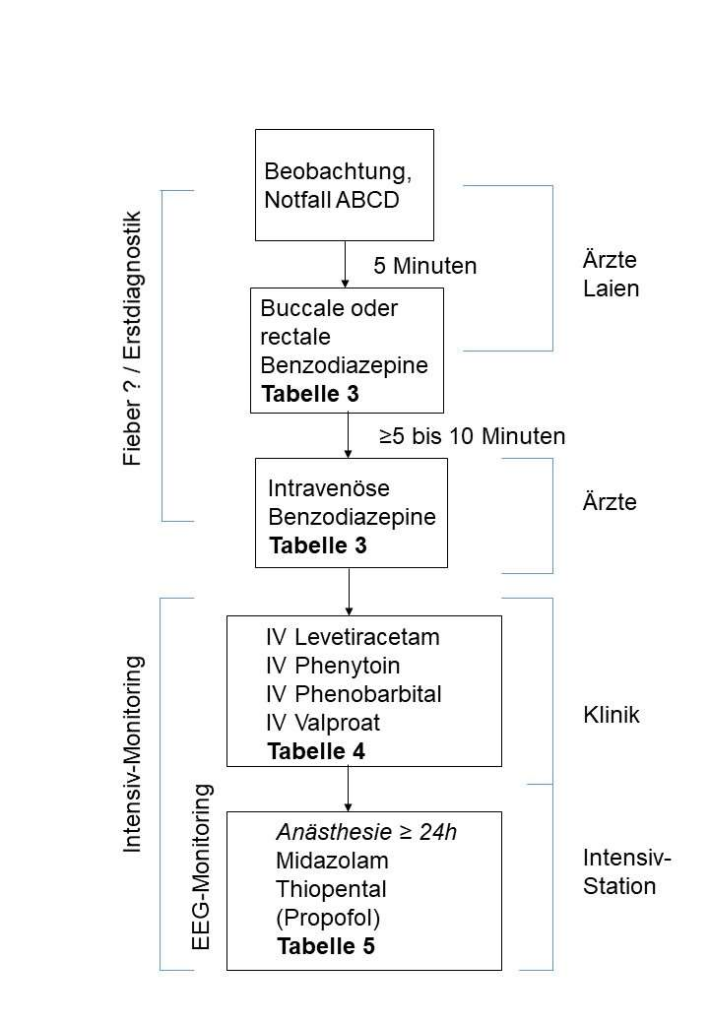
- Stadium 1, Initialphase (≥ 5 min – 10 min)
- Therapie der 1. Wahl eines prolongierten konvulsiven Anfalls (Dauer >/= 5min) sind Benzodiazepine, i.d.R. Diazepam, Midazolam und Lorazepam, unter Beachtung von Maximaldosen
- initial Diazepam rektal oder initial Diazepam rektal, wenn kein i.v.-Zugang verfügbar
- alternativ und bei fortbestehender Anfallsaktivität i.v.-Gabe von Benzodiazepinen indiziert
- ggf. bei erschwerter Etablierung eines i.v.-Zugangs in der Akutsituation auch Midazolam i.m. (Off-Label-Use) oder i.o.
- nasale Applikation von Midazolam ist möglich, in Deutschland im Gegensatz zu den USA jedoch Off-Label-Use
- keine ausreichende Evidenz für die Anwendung von Lorazepam i.v. oder Midazolam i.n. als Alternative zu bukkalem Midazolam oder rektalem Diazepam
- Stadium 2, etablierter Status epilepticus (> 10 – 30 min)
- Levetiracetam, Phenytoin, Phenobarbital und Valproat i.v. (CAVE: Levetiracetam ist Off-Label-Use)
- Levetiracetam und Phenobarbital sind die präferierten i.v.-ASM bei BZD-refraktärem SE unter stationären Bedingungen
- Phenytoin, das als Infusion über 20 min appliziert wird, führt in etwa bei 60 – 80 % der Fälle zum Sistieren des SE (CAVE: stabiler IV Zugang wichtig wegen Risikos schwerer Gewebsnekrosen bei Extravasaten)
- nach aktueller Studienlage sind Levetiracetam, Phenobarbital und Valproat i.v. effektive Therapien des BDZ-refraktären SE, die eine mindestens vergleichbare bis höhere Wirksamkeit als Phenytoin aufweisen
- Stadium 3, refraktärer Status epilepticus (> 30 – 60 min)
- konvulsivem RSE ist (nach evtl. zusätzlicher Gabe von Zweitlinien-ASM) eine kontinuierliche Therapie mit i.v.-Anästhetika zur möglichst raschen Unterbrechung der klinischen und elektroenzephalographischen Anfallsaktivität empfohlen
- Intubation und Beatmung notwendig aufgrund der atemdepressiven Wirkung
- kontinuierliches EEG-Monitoring (Unterbrechung der Anfallsmuster, Burst Suppression) für Beurteilung des Therapieerfolgs und der Narkosetiefe erforderlich
- i.d.R. Aufrechterhaltung einer i.v.-Anästhesie unter EEG-Monitoring und individueller Dosisanpassung für 24 – 48h, dann stufenweise Beendigung
- Midazolam, Propofol und Thiopental sind die am häufigsten eingesetzten i.v.-Anästhetika (CAVE: angesichts fehlender Studien Stellenwert von Propofol nicht ausreichend bewertbar)
- als weitere mögliche Optionen (Off-Label-Use) zur Behandlung eines RSE werden Ketamin und Lacosamid diskutiert
wichtigste Empfehlungen der GNP
- Diagnostik
- Akutdiagnostik orientiert sich an Anamnese, klinischen Befunden und möglichen Differentialdiagnosen
- initiale Labordiagnostik umfasst die Analyse von Blutbild,
- Blutgasen, Glukose, Elektrolyten, Entzündungsparametern und ggf. Blutkulturen, ASM-Serumspiegel und toxikologisches Screening
- Liquordiagnostik ist indiziert bei febrilem SE, bei Hinweisen auf eine ZNS-Infektion oder bei anamnestisch erhöhtem Risiko für eine ZNS-Infektion
- EEG dient der Erfassung zusätzlicher subklinischer Anfallsmuster
- zerebrale Bildgebung (cMRT, bei Nichtverfügbarkeit cCT) ist v.a. bei fokalem neurologischen Defizit und bei unklarer Ätiologie des kSE indiziert
- altersspezifische Ätiologien und Risikofaktoren beeinflussen Akutmanagement & Prognose
- Therapie
- Stufe 1
- Benzodiazepine (Diazepam, Midazolam, Lorazepam) stellen Therapie der Wahl im Initialstadium des kSE dar
- bei nicht verfügbarem i.v.-Zugang Diazepam rektal (Zulassung ab Alter > 6 Monate) oder Midazolam bukkal (Zulassung ab Alter > 3 Monate)
- altersspezifische Dosierungen beachten
- Stufe 2
- Levetiracetam (Off-Label-Use), Phenobarbital und Valproat i.v. gelten als vergleichbar wirksam wie Phenytoin
- Sicherheitsprofil von Levetiracetam und Valproat (unter Berücksichtigung der Kontraindikationen) wird im Vergleich zu Phenytoin und Phenobarbital bei geringerem Risiko für kardiorespiratorische UAW als günstiger eingeschätzt
- metabolische Erkrankungen wie Mitochondriopathien stellen aufgrund des Risikos einer akuten Leberinsuffizienz Kontraindikationen für eine Valproattherapie dar
- Stufe 3
- bei refraktärem (RSE) und superrefraktärem SE (SRSE) kommt therapeutische i.v.-Anästhesie mit Midazolam, Propofol oder Thiopental unter mechanischer Beatmung und kontinuierlichem Monitoring der Vitalparameter und des EEG zur Anwendung
- aufgrund des Risikos für Propofol-Infusionssyndrom (PRIS) stellen metabolische (v.a. mitochondriale) Erkrankungen eine Kontraindikation für Propofol dar
- Stufe 1
- Sonstiges
- für die Optimierung des Notfallmanagements des pädiatrischen konvulsiven SE hat sich die Etablierung einer klinikinternen, schriftlichen Handlungsanweisung bewährt


Sei der Erste der einen Kommentar abgibt