veröffentlichende Fachgesellschaft: UK Kidney Association (UKKA)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 21.12.2023
Ablaufdatum:
Quelle/Quelllink: https://ukkidney.org/sites/renal.org/files/FINAL%20VERSION%20-%20UKKA%20CLINICAL%20PRACTICE%20GUIDELINE%20-%20MANAGEMENT%20OF%20HYPERKALAEMIA%20IN%20ADULTS%20-%20191223_0.pdf
Grundsätzliches
- keine allgemein anerkannte Definition der Hyperkaliämie (ERC-Definition: Serumkaliumspiegel von ≥ 5,5 mmol/L)
- Schweregrade der Hyperkaliämie
- leichte Hyperkaliämie (5,5 – 5,9 mmol/L)
- mäßige Hyperkaliämie (6,0 – 6,4 mmol/L)
- schwere Hyperkaliämie (≥ 6,5 mmol/L)
- klinische Hyperkaliämie-Inzidenz: 1,1 – 10 %
- Krankenhaussterblichkeit bei Hyperkaliämie: 18,1 % (bei schwerer Hyperkaliämie: > 30 %; vgl. bei Hypokaliämie 5,0 % oder Normokaliämie 3,9 %)
- seltene, aber potenziell reversible Ursache für Herzstillstand, oftmals mit schockbaren Rhythmen (v.a. bei Patient*innen mit vorbestehender Nierenerkrankung, akuter Nierenverletzung, chronischer Huntington-Krankheit)
Diagnostik & Anamnese
- Ziel von Diagnostik & Anamnese ist die Ursachensuche für Hyperkaliämie
- Abklärung einer bestehenden Nierenerkrankung
- Medikamentenanamnese, z.B. bzgl. ACE-Hemmern
- Symptomatik oft unspezifisch und ggf. überlagert von akuteren Erkrankungen (oftmals Muskelschwäche, Parästhesien, Herzrhythmusstörungen etc.)
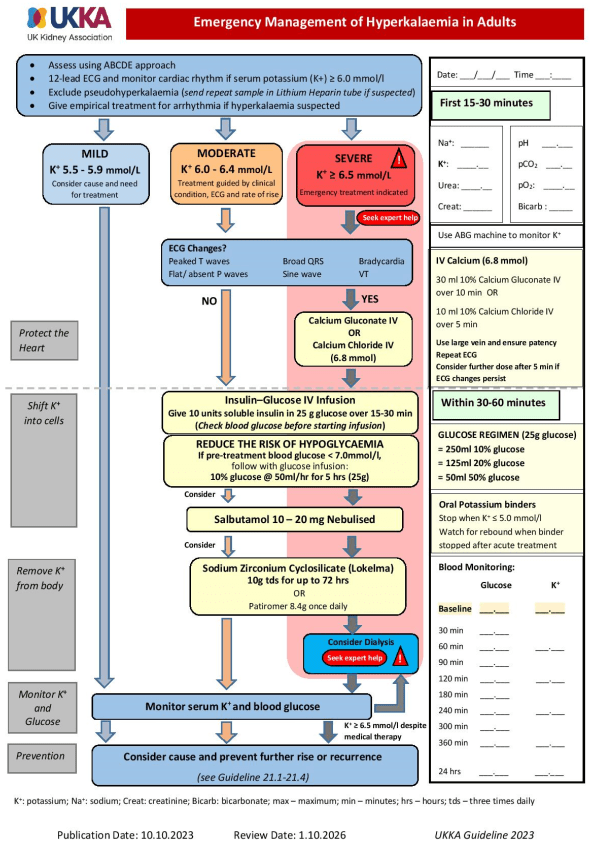
- 12-Kanal-EKG mindestens bei Serum-K+-Spiegel ≥ 6,0 mmol/L sowie kontinuierliche EKG-Rhythmusüberwachung mindestens bei Serum-K+-Wert ≥ 6,5 mmol/L (CAVE: EKG kann auch bei schwerer Hyperkaliämie normal sein)
- spitze T-Wellen ab Serum-K+-Spiegel ≥ 6,0 mmol/L (CAVE: allein selten Zeichen einer lebensbedrohlichen Hyperkaliämie)
- verlängertes PR-Intervall & flache P-Wellen ab Serum-K+-Spiegel ≥ 6,5 mmol/L
- QRS-Verbreiterung, Sinuswellen, Arrhythmien & Herzstillstand bei Serum-K+-Spiegel ≥ 7,0 mmol/L
- jegliche Formen von Arrhythmien möglich (oftmals Bradykardie < 50/min und/oder junktionale Rhythmen)
- EKG-Auffälligkeiten bei Patient*innen mit Herzschrittmacher (Probleme v.a. ab Serum-K+-Wert > 7,0 mmol/L
- erweiterter QRS-Komplexe
- erhöhte atriale und ventrikuläre Stimulationsschwellen (CAVE: Gefahr, dass Stimulation fehlschlägt)
- erhöhte Latenz (CAVE: Gefahr von größerer Verzögerung des Schrittmacherreizes)
- notfallmäßige K+-Spiegel-Bestimmung mittels PoC-BGA
Risikofaktoren
- grundsätzliche Risikofaktoren
- akute Nierenverletzung
- Dialysetherapie (Hämodialyse oder Peritonealdialyse)
- chronische Nierenerkrankung Stadium 4 & 5 (CKD, eGFR < 30 mL/min/1.73 m2)
- Medikamente (Renin-Angiotensin-Aldosteron-Hemmer, NSAIDs, Trimethoprim)
- Herzversagen/-insuffizienz
- Diabetes mellitus (RAS-Hemmer, diabetische Ketoazidose)
- Lebererkrankungen (Spironolacton, Leber-/Nierenversagen)
- Morbus Addison (primäre Nebenniereninsuffizienz)
- hyporeninämischer Hypoaldosteronismus (renale tubuläre Azidose Typ IV)
- Risikofaktoren für iatrogene Hypoglykämie
- patient*innenbezogene Risikofaktoren:
- niedriger BZ vor Behandlung
- Nierenfunktionsstörung (AKI, CKD 4 – 5, ESRD)
- geringes Körpergewicht
- höheres Alter
- nicht bekannter & unbehandelter Diabetes mellitus
- behandlungsbedingte Risikofaktoren
- Behandlung mit hoher Insulindosis (≥ 10 Einheiten lösliches Insulin)
- niedrige Glukose-Dosis (≤ 25 g Glukose)
- patient*innenbezogene Risikofaktoren:
- Risikofaktoren für Hyperkaliämie bei Hämodialysepatient*innen
- dialysebedingte Risikofaktoren:
- Dauer seit der letzten Dialysesitzung
- K+-Konzentration im Dialysat
- Art des Dialysezugangs – ZVK oder Dialysefistelanlage (AV-Fistel)
- Probleme mit Gefäßzugang (schlechter Blutfluss, hohe Rezirkulation)
- nichtdialysebezogene Risikofaktoren:
- Medikamente
- schlechte Blutzuckerkontrolle bei Patienten mit Diabetes mellitus
- Verstopfung
- K+-Zufuhr über Nahrung
- Compliance (rudimentäre Anwesenheit, verkürzte Behandlungszeit)
- dialysebedingte Risikofaktoren:
BRASH-Syndrom
- Abkürzung für Symptomkomplex bei Patient*innen mit Hyperkaliämie und frequenzkontrollierenden Medikamente
- B – Bradykardie
- R – renale Insuffizienz
- A – AV-Block
- S – Schock
- H – Hyperkaliämie
- Auftreten nicht selten schon bei K+ < 6,5 mmol/L
Therapie
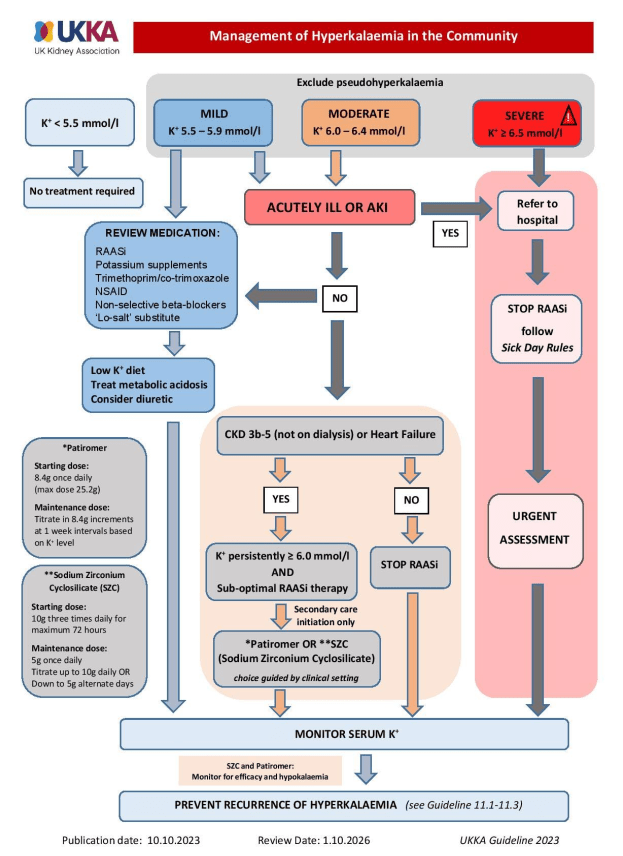
- sofortige Einweisung in Klinik bei schwerer Hyperkaliämie (K+ ≥ 6,5 mmol/l)
- Therapieeinleitung noch vor Serum-Kalium-Bestimmung, wenn Diagnose anhand des EKG gestellt werden kann
- Bradykardie und AV-Block bei schwerer Hyperkaliämie sind bei Atropingabe i.d.R. therapieresistent (CAVE: Atropingabe kann sogar Arrhythmien auslösen)
- CAVE: negativ chronotrope Medikamente (z.B. Betablocker) verschlimmern Bradykardie bei Hyperkaliämie
- bei Bradykardie externes Pacing erwägen
- Calcium-Gabe kann HF bei Hyperkaliämie-induzierter Bradykardie erhöhen (trotz Bradykardie als bekannte Nebenwirkung bei Calcium)
- dringliche Dialyse-Therapie bei Hämodialysepatient*innen mit schwerer Hyperkaliämie
- Calcium-Gabe i.v. bei Hämodialysepatient*innen mit schwerer Hyperkaliämie und EKG-Veränderungen, auch wenn Dialyse-Möglichkeit sofort verfügbar ist
strukturierter Therapieansatz in 5 Schritten
- Schritt 1: „Herz schützen“
- Calcium-Gabe i.v. bei schwerer Hyperkaliämie und EKG-Veränderungen, auch bei geplanter Notfalldialyse
- Gabe von 10 mL Calciumchlorid (6,8 mmol/L) über 5 min bei Periarrest/Herzstillstand
- Gabe von 30 mL Calciumgluconat (6,8 mmol/L) über 10 min bei allen anderen Patient*innen
- Schritt 2: „Kalium in die Zellen verschieben“
- Gabe von 10 I.E. Insulin in 25 g Glukose als Infusion bei Hyperkaliämie (K+ ≥ 6,0 mmol/L)
- Gabe von 10 %iger Glucose als Infusion mit Laufrate von 50 mL/h für 5 h, ggf. titrierende Gabe (= 25 g) bei BZ-Spiegel < 126 mg/dL (Hypoglykämie-Prävention; Ziel-BZ: 72 – 126 mg/dL)
- zusätzlich 10 – 20 mg Salbutamol vernebelt ab mittelschwerer Hyperkaliämie (10 mg Salbutamol senken Serum-K+-Wert um 0,53 – 0,88 mmol/L; 20 mg Salbutamol senken Serum-K-Wert+ um 0,66 – 0,98 mmol/L)
- CAVE: Salbutamol nicht als Monotherapie zur Behandlung schwerer Hyperkaliämie
- CAVE: Natriumbicarbonat nicht routinemäßig zur akuten Hyperkaliämie-Behandlung
- Schritt 3: „Kalium aus dem Körper entfernen“
- Gabe von Natriumzirkoniumcyclosilikat bei schwerer Hyperkaliämie (CAVE: Gabe bei mittelschwerer Hyperkaliämie erwägen)
- Gabe von Patiromer bei Serum K+ ≥ 6,0 mmol/L erwägen
- keine routinemäßige Gabe von Calciumresonium
- Schritt 4: Monitoring von K+ und Glucose
- engmaschige Überwachung des Serum-K+-Wertes zur Beurteilung der Therapiewirksamkeit, min. nach 1, 2, 4, 6 6 24 h (CAVE: Rebound-Hyperkaliämie nach anfänglichem Abklingen möglich)
- engmaschige Überwachung der Blutzuckerkonzentration in regelmäßigen Abständen (0, 30, 60, 90, 120, 180, 240, 300 und 360 min) nach Gabe der Insulin-Glukose-Infusion
- Schritt 5: Rezidiv verhindern
Reanimation bei Hyperkaliämie
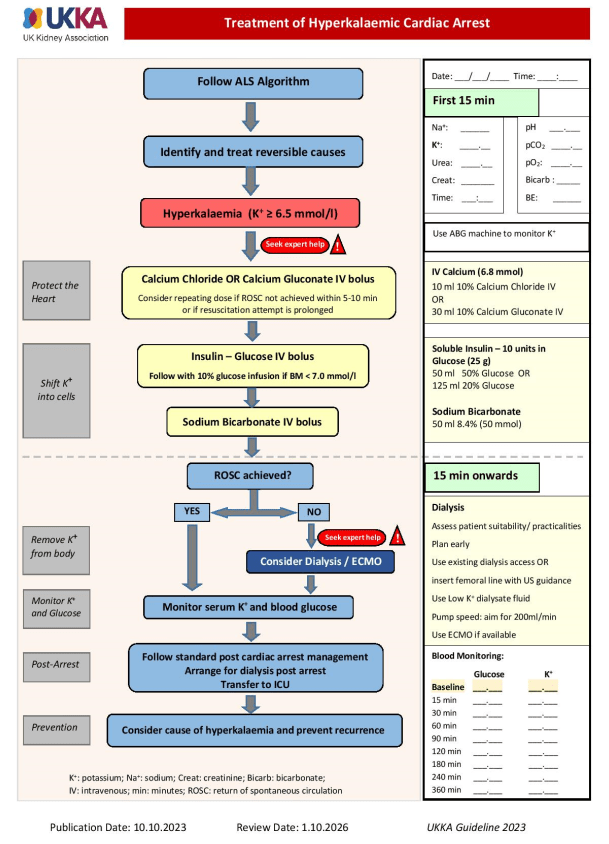
- Reanimation gemäß ALS-Algorithmus mit Suche reversibler Ursachen gemäß „4H’s & HITS“-Ansatz
- vor Defibrillation Verbindung zum Dialysegerät trennen und danach sofort wieder anschließen (Ausnahme: Dialysegerät ist defibrillationssicher)
- Nutzung von Dialysefistelanlage & Dialyseleitung für notfallmäßige Medikamentengabe
- Calciumchlorid-Gabe i.v., wenn Hyperkaliämie Ursache für Herzstillstand ist
- Gabe von 10 Einheiten löslichem Insulin & 25 g Glukose, wenn Hyperkaliämie Ursache für Herzstillstand ist
- Gabe von 10%iger Glucose, wenn BZ bei Reanimation < 126 mg/dL
- Gabe von Natriumbikarbonat, wenn Hyperkaliämie (vermutete) Ursache für Herzstillstand ist
- bei therapierefraktärer Hyperkaliämie Nierenersatztherapie bei fortlaufender CPR erwägen
- Einleitung, wenn kein ROSC in < 15 min und klinisch angemessen/indiziert
- ggf. zusätzlich ECMO erwägen
- Dialysegerät mit Dialysat mit niedrigem K+-Gehalt vorbereiten
- vorhandenen Dialysezugang, sofern vorhanden, sonst Zugangsanlage über Oberschenkelvene mittels Ultraschall während HLW
- Gabe von 250 mL Flüssigkeit als Bolus nach Anschluss an Dialysegerät
- initiale Pumpengeschwindigkeit von 100 mL/min und sukzessive Steigerung auf 200 mL/min
- Gabe von Antikoagulation, sofern keine Kontraindikation vorliegt (z.B. Trauma)
- bei prolongierter Reanimationsdauer weiteres Calciumchlorid i.v. verabreichen
- Dialyse Zeit für K+-Senkung geben vor weiteren Defibrillationsversuchen
- Dialyse fortführen bis Serum-K+-Wert < 6,5 mmol/L (auch bei ROSC)
- Serum-K+, Blutzucker und EKG erneut beurteilen
Behandlungsalgorithmen


Sei der Erste der einen Kommentar abgibt