veröffentlichende Fachgesellschaft: Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU), Deutsche Gesellschaft für Handchirurgie (DG-H), Deutsche Gesellschaft für Neurochirurgie (DGNC), Deutsche Gesellschaft für Plastische, Rekonstruktive und Ästhetische Chirurgie (DGPRAEC) & Deutsche Gesellschaft für Neurologie (DGN)
Klassifikation gemäß AWMF: S3
Datum der Veröffentlichung: 30.09.2023
Ablaufdatum: 29.09.2028
Quelle/Quelllink: https://register.awmf.org/de/leitlinien/detail/005-010
Grundsätzliches
- periphere Nervenverletzung = Unterbrechung/Sistieren der Funktionsfähigkeit eines Nervs durch oder in Folge äußerer Noxen, nämlich Schnitt, Stich, Dehnung, Prellung/Druck, inklusive der iatrogenen, physikalischen (Elektrotrauma, Kälte, Strahlung usw.) und chemischen Läsionen (Injektion usw.)
- Kontinuitätsläsionen = Nervenverletzung im Sinne einer Neurapraxie oder Axonotmesis, bei denen also zumindest Nervenhülle und damit Kontinuität des Nervs erhalten ist (v.a. bei geschlossenen und offenen Verletzungen durch Druck- oder Zugeinwirkung)
- Diskontinuitätsläsionen = Nervenverletzung ohne erhaltene Nervenhülle und damit Kontinuität des Nervs
- entscheidend sind frühe Einleitung der Diagnostik und Therapie, offene Gesprächsführung mit den Patient*innen und frühes Hinzuziehen nervenchirurgisch erfahrener Expertise
Epidemiologie
- trotz relativ niedriger Inzidenz hohe medizinische, gesellschaftliche und gesundheitsökonomische Relevanz
- in relevantem Ausmaß mit weiteren begleitenden Verletzungen und Kontextfaktoren assoziiert
- zu relevantem Anteil mit Frakturen assoziiert (bis zu 4 %)
- Häufigkeit und Schwere von Nervenverletzungen nimmt mit zunehmender Gesamtverletzungsschwere zu
- Häufigkeit von Nervenverletzungen beim Polytrauma: 2 – 4 %
- in bis zu 17,4 % der Fälle iatrogene Ursache
Ätiologie
- Nervenverletzungen durch Schussverletzungen sind besondere Entität (Komplexverletzung mit starker Verschmutzung und Nekrosen des umliegenden Gewebes durch die vom Projektil abgegebene kinetische Energie)
- Pathophysiologie der Nervenschädigung bei Frakturen
- Epineurium umgebende bindegewebige Gleitschicht gewährleistet freies Gleiten des Nervs
- Elongation bis 12 % der Ruhelänge ohne funktionellen Schaden werden kurzfristig toleriert
- ab Dehnung von 8 % über Ruhelänge hinaus kommt es bereits zur venösen Abflussstörung um bis zu 50 %
- axonale Fasern reißen bereits bei Dehnung von 4 – 6 %
- arterielle Einstromstörungen und Ischämien treten bei Dehnungen ab 16 % auf
- funktionelle Defizite bei Nervendehnung bereits bei Dehnungsraten zw. 5 – 10 %
- ggf. auch sekundäre Schädigung durch Nervenkompression aufgrund Frakturhämatom oder des sich bildenden Kallus möglich
- Faktoren für das Entstehen von Dehnungsschäden
- erhöhte Belastung durch Kompression oder Dehnung
- erhöhte Rate der Belastung
- erhöhte Dauer der Belastung
- ungleichmäßige Applikation von Belastung auf das Gewebe
Diagnostik
- sorgfältige Erhebung der Vorgeschichte und/oder des Unfallhergangs, um periphere Nervenverletzung von spinalen, zerebralen oder anderen Funktionsstörungen abzugrenzen
- klinische Untersuchung in Form von Inspektion & Palpation zum frühestmöglichen Zeitpunkt (Überprüfung der Nerven-, Muskel- als auch Gelenkfunktion hinsichtlich Motorik, Sensibilität & Schmerzausprägung)
- Befunderhebung initial und im Verlauf zur Beurteilung einer Spontanbesserung, Verschlechterung oder Indikationsstellung
- Röntgen des verletzten Teils einer Extremität in Standardtechnik in zwei oder drei Ebenen (ggf. zusätzliche Aufnahmen zur Feststellung bzw. zum Ausschluss knöcherner Veränderungen und Frakturen in Nervennähe)
- Sonografie präoperativ bei diagnostischer Unsicherheit
- MRT bzw. Magnetresonanz-Neurografie bei unklaren Fällen zur Lokalisation der Nervenläsion sowie zur Beurteilung der Ursache und des Schwergrades
- Angiografie, Angio-CT oder CT-Untersuchung kann ergänzende Informationen als indirekten Hinweis auf Nervenverletzung liefern
- CAVE: mit klinischen Symptomen und physikalischem Befund allein häufig schwer/unmöglich zwischen Neurapraxie-, Axonotmesis- und Neurotmesis- Schädigungen zu unterscheiden (v.a. im Frühstadium)
- bei Funktionsstörung und Verlauf des Nervs entlang einer offenen Verletzung zunächst von Nervenbeteiligung ausgehen –> sofortige Exploration
- genaue Dokumentation des neurologischen Befundes, v.a. bei geschlossenen/stumpfen bzw. bei Dehnungs-Verletzungen
- Hoffmann-Tinel-Zeichen = Parästhesien bzw. einschießender Schmerz bei Perkussion eines geschädigten Nerven distal im entsprechenden Versorgungsgebiet
- besonders verletzungsgefährdete Nerven bei Frakturen
- N. axillaris, N. radialis & N. peroneus bedingt durch Nervenläsionen als direkte Frakturfolge aufgrund des anatomischen Verlauf und der kritischen vaskulären Versorgung
- N. axillaris in Folge von Schultergelenkluxationen, aber auch von dislozierten proximalen Humerusfrakturen (Häufigkeit: 3 – 40 %)
- N. radialis bei Oberarmverletzungen, v.a. bei Frakturen am Schaft oder um den Ellenbogen (Häufigkeit: ca. 12 %)
- N. ischiadicus bei Acetabulumfrakturen (Häufigkeit: 8 – 12 %)
Einteilung/Klassifikation
Klinische Anwendung der Klassifizierungen nach Seddon und Sunderland am häufigsten.
- Einteilung in
- offene und geschlossene Nervenverletzung
- Kontinuitäts- und Diskontinuitätsläsion
- Klassifizierung nach
- Seddon
- I. Neurapraxie: Demyelinisierung mit daraus resultierendem Leitungsblock ohne strukturelle Schädigung des Axons oder einer anderen Komponente des Nervs
- II. Axonotmesis: Zerstörung des Axons ohne Schädigung einer der Hüllschichten
- III. Neurotmesis: komplette Durchtrennung des gesamten Nervs mit Schädigung des Axons und aller Hüllschichten
- II. Axonotmesis: Zerstörung des Axons ohne Schädigung einer der Hüllschichten
- I. Neurapraxie: Demyelinisierung mit daraus resultierendem Leitungsblock ohne strukturelle Schädigung des Axons oder einer anderen Komponente des Nervs
- Sunderland
- I. Neurapraxie: entspricht Seddons Definition der Neurapraxie
- II. Axonotmesis Grad I: entspricht Seddons Axonotmesis
- III. Axonotmesis Grad II: Axonotmesis mit zusätzlicher Schädigung des Endoneuriums
- IV. Axonotmesis Grad III: Axonotmesis mit zusätzlicher Schädigung des Endo- & Perineuriums sowie des interfaszikulären Epineuriums
- V. Neurotmesis: entspricht Seddons Neurotmesis
- I. Neurapraxie: entspricht Seddons Definition der Neurapraxie
- Dellon und Mackinnon
- basiert auf Sunderland-Skala mit Erweiterung um ein sechstes Schädigungsmuster: VI. Verletzung vom Mischtyp: Vorliegen der jeweils anderen Schädigungsgrade in Kombination
- Millesi-Klassifikation für die Sunderland III – V
- Typ A: Fibrose des extrafaszikulären Epineuriums
- Typ B: Fibrose des intrafaszikulären Epineuriums
- Typ C: Fibrose des Endoneuriums
- Typ N: Neurom (Typ IV nach Sunderland)
- Typ S: Stumpf
- Typ A: Fibrose des extrafaszikulären Epineuriums
- Seddon
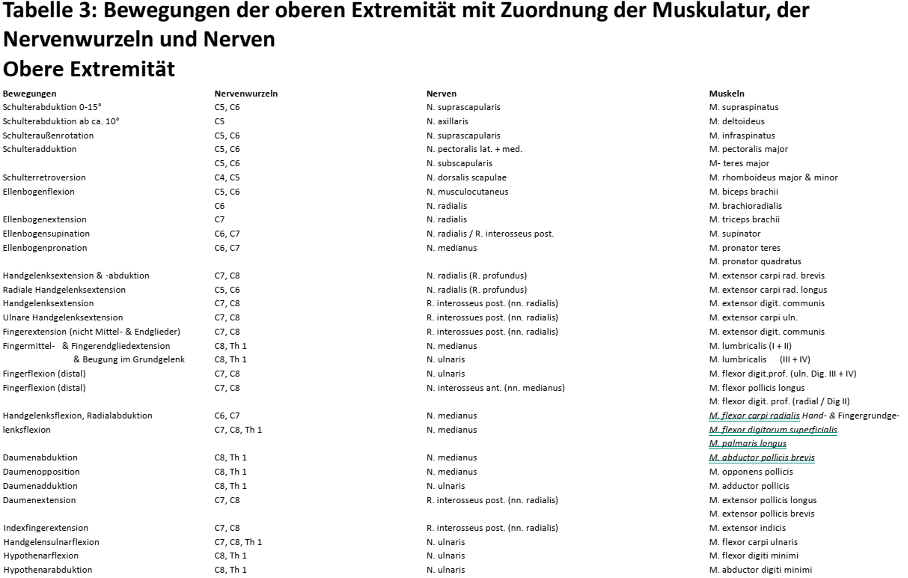
Zuordnung von Bewegung zu betroffenen Nerven, Nervenwurzeln und Muskeln

Therapie
- zeitnahe Zuführung adäquater mikrochirurgischer, operativer Maßnahmen bei operativ zu versorgenden Nervenschäden, um möglichst frühe Reinnervation zu realisieren
- Behandlungsziel ist immer die funktionelle Verbesserung oder sogar Wiederherstellung der Funktionen und, noch weitreichender, die bestmögliche Reintegration der Patienten in Arbeit und soziales Umfeld
- für Einschätzung der peripheren Nervenverletzung und Entscheidung über Notwendigkeit, Timing und Wahl eines operativen Verfahrens sind v.a. folgende Aspekte relevant:
- Traumamechanismus
- Begleitverletzungen
- Zeitpunkt
- Defektlänge
- funktionelles & morphologisches Schädigungsausmaß
- Ergebnisse der bildgebenden und elektrophysiologischen Diagnostik


Sei der Erste der einen Kommentar abgibt