veröffentlichende Fachgesellschaft: Surviving Sepsis Campaign (SSC) der Society of Critical Care Medicine (SCCM) & European Society of Intensive Care Medicine (ESICM)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 23.03.2026
Ablaufdatum:
Quelle/Quelllink: https://doi.org/10.1007/s00134-026-08360-2
Terminologie
- Sepsis: Infektion, die zu lebensbedrohlicher Organfunktionsstörung führt (inkl. Patient*innen mit septischem Schock)
- septischer Schock: Unterform der Sepsis mit unzureichender Durchblutung und/oder kardiovaskulärer Dysfunktion, die nicht auf begleitende primäre Herzerkrankung oder andere Ursache zurückzuführen ist
- wahrscheinliche Sepsis: klinisches Bild, das mit Sepsis vereinbar ist, wobei die Infektion jedoch noch nicht bestätigt wurde
- Verdacht auf septischen Schock: Schock unbekannter Ursache, bei dem der Verdacht auf infektionsbedingte Ursache besteht
- septischer Schock mit anhaltender Hypoperfusion: Sepsis mit anhaltenden Anzeichen einer Hypoperfusion trotz initialer Behandlung
Erkennung und Behandlung der Infektion
- keine ausreichenden Belege für Empfehlung für systematisches Sepsis-Screening zur rechtzeitigen Erkennung von Sepsis und septischem Schock zusätzlich zu den etablierten klinischen Protokollen
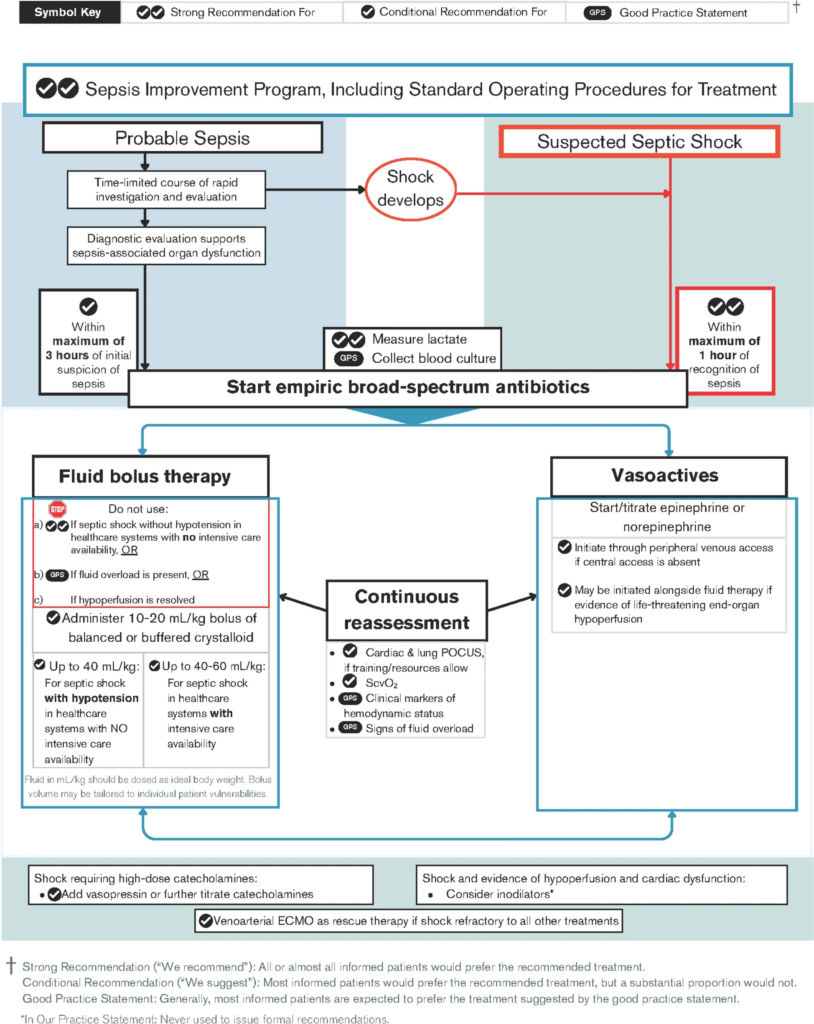
- Einführung von Programmen zur Leistungsverbesserung, das Standardarbeitsanweisungen für die Therapie umfasst
- Messung des Blutlaktatspiegels als Teil der Erstuntersuchung und des Erstmanagements bei wahrscheinlicher Sepsis oder V.a. septischen Schock
- Abnahme von Blutkulturen vor Einleitung der antimikrobiellen Therapie, sofern dies die Antibiotika-Gabe nicht wesentlich verzögert
- keine ausreichenden Belege für Empfehlung für oder gegen routinemäßige molekulare Tests zum Nachweis oder zur Identifizierung von Erregern bei wahrscheinlicher Sepsis oder V.a. bzw. bestätigter septischem Schock
Antibiotikatherapie
- Antibiotikatherapie so schnell wie möglich beginnen, idealerweise in < 1h nach Feststellung der Sepsis
- zeitlich begrenzte Reihe von Schnelluntersuchungen bei wahrscheinlicher Sepsis ohne Schock (Antibiotikatherapie so schnell wie möglich nach angemessener Beurteilung, wenn sich der V.a. Sepsis bestätigt, am besten in < 3 h nach Diagnosestellung)
- Antibiotikagabe so schnell wie möglich bei wahrscheinlicher bakterieller Sepsis, bei der die zeitnahe Beurteilung schwierig ist und es aufgrund anderer Probleme in der klinischen Versorgung zu Verzögerungen kommen kann
- empirische Breitbandtherapie mit einem oder mehreren Antibiotika, um alle wahrscheinlichen Erreger abzudecken
- empirische Multidrug-Therapie bei Kindern, die wegen Sepsis oder septischem Schock behandelt werden, immungeschwächt sind und/oder ein hohes Risiko für multiresistente Erreger aufweisen
- keine ausreichenden Belege für Empfehlung für/gegen kontinuierliche und/oder verlängerte Infusionsstrategie bei bakterieller, mit Beta-Lactam-Antibiotika behandelter Sepsis im Vergleich zur intermittierenden Gaben
- Wirkungsbereich der empirischen Antibiotikatherapie eingrenzen, sobald Erreger und deren Empfindlichkeiten bekannt sind
- kein Erreger identifiziert –> empirische Antibiotikatherapie in Absprache mit Infektiolog*innen und Mikrobiolog*innen entsprechend dem klinischen Bild, dem Infektionsort, den Risikofaktoren des Patienten und dem Ausmaß der klinischen Besserung einschränken oder beenden
- keine routinemäßige Procalcitonin-Gabe zur Steuerung der Therapie-Deeskalation bei Sepsis oder septischem Schock mit Antibiotikatherapie, sofern wirksame Programme zum verantwortungsvollen Umgang mit Antibiotika vorhanden sind
- routinemäßiges Konzil durch Infektiolog*innen und medizinische Mikrobiolog*innen bei Sepsis oder septischem Schock und nachgewiesener Blutstrominfektion
- keine ausreichenden Belege für Empfehlung bzgl. routinemäßiger Konzile durch Infektiolog*innen bei Sepsis oder septischem Schock ohne nachgewiesene Blutstrominfektion
Infektionsfokus-Kontrolle
- sofortige Maßnahmen zur Infektionsfokus-Kontrolle so bald wie möglich nach Diagnosestellung
- Entfernung von intravaskulären Zugängen, die nachweislich ursächlich für die Sepsis oder den septischen Schock sind, nachdem ein neuer intravaskulärer Zugang etabliert wurde (Berücksichtigung des Erregers sowie des Nutzen-Risiko-Verhältnisses eines chirurgischen Eingriffs)
Flüssigkeitstherapie
- 40 – 60 mL/kg Flüssigkeit als Bolus (10 – 20 mL/kg pro Bolus) innerhalb der ersten Stunde bei septischem Schock, der auf Kinder-ITS behandelt wird
- keine Flüssigkeits-Boli bei Sepsis ohne Hypotonie, die nicht auf Kinder-ITS behandelt wird, während die Erhaltungstherapie mit Flüssigkeiten begonnen wird
- bis zu 40 mL/kg Flüssigkeit als Bolus (10 – 20 mL/kg pro Bolus) in der ersten Stunde bei septischem Schock und Hypotonie, der nicht auf Kinder-ITS behandelt wird
- hämodynamische Status nach jedem Flüssigkeitsbolus neu beurteilen (Flüssigkeitsbolustherapie anhand klinischer Marker des HZV titrieren und abbrechen, wenn Schock abklingt oder Anzeichen einer Flüssigkeitsüberladung auftreten)
- Verwendung von Kristalloiden anstelle von Albumin für initiale Flüssigkeitstherapie bei Sepsis oder septischem Schock
- Vollelektrolyt-Lsg. oder gepufferter Kristalloidlösungen anstelle von NaCl 0,9 % bei septischem Schock, der Flüssigkeits-Boli benötigt
hämodynamisches Monitoring
- fortlaufende klinische Beurteilung von Markern für den hämodynamischen Status (z.B. HF, RR, Rekap-Zeit, Extremitätentemperatur, Pulsqualität, Bewusstseinsgrad und Urinausscheidung)
- keine ausreichenden Belege für Empfehlung, ob MAD auf das 5. oder 50. Perzentil für das jeweilige Alter ausgerichtet werden sollte
- wenn ZVK vorhanden, im septischen Schock zentrale venöse Sauerstoffsättigung (ScvO2) von mind. 70 % anzustreben
- keine ausreichenden Belege für Empfehlung zur Verwendung von erweiterter hämodynamischer Überwachung in Verbindung mit der klinischen Beobachtung am Krankenbett als Richtwert für die Therapie von Sepsis und septischem Schock
- POCUS von Herz und Lunge zur Steuerung der Therapie von Sepsis und septischem Schock, sofern die örtlichen Schulungsmöglichkeiten und Ressourcen dies zulassen
vasoaktive Substanzen
- keine ausreichenden Belege für Empfehlung bzgl. der Einleitung einer Vasopressor-Therapie vor oder nach Gabe von Flüssigkeits-Boli von 40 mL/kg
- keine ausreichenden Belege für Empfehlung zur bevorzugten Verwendung von Adrenalin oder Noradrenalin als First Line-Medikation bei septischem Schock
- wenn Vasopressoren im septischem Schock benötigt, Gabe über pvK beginnen, anstatt die Therapie zu verzögern bis ein ZVK etabliert wurde
- wenn hochdosierte Katecholamine im septischem Schock benötigt, zusätzlich Vasopressin oder weitere Titration der Katecholamine
- keine ausreichenden Belege für Empfehlung bzgl. zusätzlicher Gabe von Inodilatoren bei septischem Schock und Herzfunktionsstörung trotz initialer Vasopressor-Therapie
- keine ausreichenden Belege für Empfehlung bzgl. Begleittherapie mit Angiotensin II bei septischem Schock und anhaltender Hypoperfusion trotz initialer Vasopressor-Therapie
- keine ausreichenden Belege für Empfehlung bzgl. Begleittherapie mit Methylenblau bei septischem Schock und anhaltender Hypoperfusion trotz initialer Vasopressor-Therapie
Beatmung/Ventilation
- keine ausreichenden Belege für Empfehlung bzgl. Intubation bei fehlendem Atemversagen bei flüssigkeitsresistentem, katecholaminresistentem septischen Schock
- kein Etomidat zur Intubation
- Titration der O2-Gabe mit konservativem Zielbereich (SpO2 88 – 92 %) ggü. liberalerem Zielbereich (SpO2 > 94 %) bei Sepsis oder septischem Schock
Kortikosteroide
- kein Hydrocortison i.v. beim septischem Schock, bei dem die hämodynamische Stabilität durch Flüssigkeit und Vasopressoren gesichert werden kann
- keine ausreichenden Belege für Empfehlung zur Therapie mit Hydrocortison i.v. bei hämodynamisch instabilem septischen Schock trotz adäquater Flüssigkeitszufuhr und Vasopressor-Therapie
endokrine und metabolische Therapie
- keine ausreichenden Belege für Empfehlung bzgl. Anstreben einer Normothermie oder tolerantem Umgang mit Fieber bei Sepsis oder septischem Schock mit Fieber
- keine ausreichenden Belege für Empfehlung bzgl. Natriumbikarbonat-Gabe bei Sepsis oder septischem Schock und metabolischer Azidose
- keine ausreichenden Belege für Empfehlung bzgl. Anstreben von normalen Kalziumwerten oder Tolerierung einer Hypokalzämie bei Sepsis oder septischem Schock
- keine routinemäßige Levothyroxin-Gabe bei Sepsis oder septischem Schock im Zustand einer euthyreoten Erkrankung
Ernährung
- keine Gabe von Vitamin C (Ascorbinsäure) bei Sepsis oder septischem Schock
- keine Gabe von Thiamin (Vitamin B1) bei Sepsis oder septischem Schock
- keine akute Vitamin-D-Substitution bei Sepsis oder septischem Schock, sofern kein klinischer Vitamin-D-Mangel vorliegt
Blutprodukte
LL-Gremium stützte sich bei Steuerung des Einsatzes von Blutprodukten bei Kindern mit Sepsis oder septischem Schock auf Leitlinien zur Transfusion von Erythrozyten, Thrombozyten und Plasma.
Flüssigkeitshaushalt, Nierenersatztherapie und extrakorporale Unterstützung
- Maßnahmen zur Vermeidung einer übermäßigen Flüssigkeitszufuhr erwägen, die die gesamte Flüssigkeitsaufnahme überwachen und im Falle einer Flüssigkeitsüberladung nach Erreichen der hämodynamischen Stabilität aktive Flüssigkeitsentfernung in Betracht ziehen, wobei die Hämodynamik engmaschig überwacht werden muss, um Beeinträchtigung der Endorganperfusion zu vermeiden
- Hochvolumen-Hämofiltration (HVHF; > 35 mL/kg/h) anstelle von Standardvolumen-Hämofiltration (≤ 35 mL/kg/h) bei Sepsis oder septischem Schock mit Notwendigkeit einer Nierenersatztherapie
- keine ausreichenden Belege für Empfehlung bzgl. Therapie mittels Plasmaaustausch (PLEX) bei Kinder mit Sepsis oder septischem Schock, die die Kriterien für den Subphänotyp „Thrombozytopenie-assoziiertes Multiorganversagen“ (TAMOF) erfüllen
- keine ausreichenden Belege für Empfehlung bzgl. extrakorporaler Blutreinigung bei Sepsis oder septischem Schock
- Einsatz einer venovenösen ECMO bei Sepsis oder septischem Schock, wenn trotz anderer Therapien refraktäre Hypoxie bestehend bleibt
- Einsatz einer venoarteriellen ECMO bei septischem Schock nur dann wenn Schock trotz anderer Therapien bestehend bleibt
Immuntherapie
- keine ausreichenden Belege für Empfehlung bzgl. schrittweiser Reduzierung oder dem Absetzen immunsuppressiver Therapien bei Sepsis oder septischem Schock
- keine routinemäßige Gabe von Immunglobulin i.v. (IVIG) bei Sepsis oder septischem Schock
- keine ausreichenden Belege für Empfehlung bzgl. Immunstimulanzien-Gabe bei Sepsis oder septischem Schock und Anzeichen einer Leukopenie oder Immunparalyse
- keine ausreichenden Belege für Empfehlung bzgl. immunsuppressiver Therapien bei Sepsis oder septischem Schock und Hyperferritinämie
Langzeit-Follow up
- Umsetzung eines individuellen, frühzeitigen Rehabilitationspakets während der akuten Krankheitsphase bei Sepsis oder septischem Schock
- keine ausreichenden Belege bzgl. Empfehlung für/gegen gezielte Nachsorge nach KH-Aufenthalt bei Sepsis oder septischem Schock
- folgende Ansätze sind bei Überleben von Sepsis oder septischem Schock sind sinnvoll
- Risikofaktoren für postsepsische Morbidität bewerten
- Patient*innen, Angehörige und das medizinische Personal über Symptome postsepsischer Morbidität aufklären
- nach KH-Entlassung Untersuchung bzgl. neuer, langfristiger Folgeerkrankungen
Grafik – Erstversorgung bei Kindern mit vermuteter Sepsis ohne Schock oder bei V.a. septischen Schock


Sei der Erste der einen Kommentar abgibt