veröffentlichende Fachgesellschaft: Society for Academic Emergency Medicine (SAEM)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 11.05.2023
Ablaufdatum:
Quelle/Quelllink: https://doi.org/10.1111/acem.14728
Definitionen
- Benommenheit = Gefühl einer gestörten oder beeinträchtigten räumlichen Orientierung ohne falsche oder verzerrte Bewegungswahrnehmung
- Schwindel = Gefühl der Eigenbewegung (von Kopf oder Körper), wenn keine Eigenbewegung stattfindet, oder das Gefühl einer verzerrten Eigenbewegung bei einer ansonsten normalen Kopfbewegung
- posturale Instabilität = Gleichgewichtssymptome, die mit Aufrechterhaltung der Haltungsstabilität zusammenhängen und nur bei aufrechter Haltung (im Sitzen, Stehen oder Gehen) auftreten
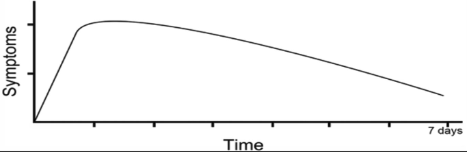
akutes vestibuläres Syndrom (AVS)
- akutes Auftreten von kontinuierlichem, anhaltendem Schwindel, der länger als 24 Stunden anhält (meist Tage bis Wochen andauernd)
- Übelkeit/Erbrechen, Nystagmus und posturale Instabilität (Symptome bestehen auch noch in Notaufnahme)
spontanes episodisches vestibuläres Syndrom (s-EVS)
- eine oder mehrere diskrete vorübergehende Episoden nicht ausgelösten, spontanen Schwindels oder Benommenheit (i.d.R. Minuten bis Stunden anhaltend)
- Übelkeit/Erbrechen, Nystagmus und posturale Instabilität (Patient*innen sind i.d.R. in der Notaufnahme im Ruhezustand asymptomatisch)
- Vorstellung meist nach der ersten von mehrfach wiederkehrenden Attacken mit wiederholten Anfällen
- keine eindeutigen Auslöser für diese Art der Anfälle

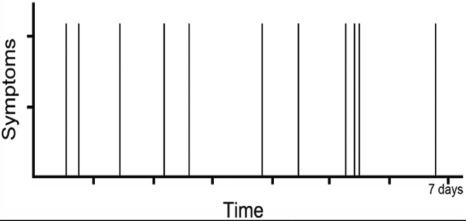
getriggertes (positionsabhängiges) episodisches vestibuläres Syndrom (t-EVS)
- eine oder mehrere diskrete, sehr kurze Episoden von getriggertem, positionsabhängigem Schwindel oder Benommenheit (meist Sekunden bis Minuten andauernd)
- Übelkeit/Erbrechen und posturale Instabilität (Patient*innen sind i.d.R. in der Notaufnahme im Ruhezustand asymptomatisch; Triggern der Symptome ist aber möglich)
- Vorstellung meist nach der ersten von mehrfach wiederkehrenden Attacken mit wiederholten Anfällen
- Attacken haben einen eindeutigen positionsabhängigen Auslöser, i.d.R. Bewegung des Kopfes oder beim Aufstehen
Differentialdiagnosen
- AVS
- häufigste Ursache: Neuritis vestibularis
- CAVE: ggf. (lebens)bedrohlicher posteriorer ischämischer Schlaganfall
- andere Ursachen: Blutung in die Fossa cranii posterior, Wernicke-Syndrom, Labyrinthitis, Multiples Sklerose, Drogen/Medikamenten-Toxizität
- s-EVS
- häufigste Ursache: vestibuläre Migräne
- CAVE: ggf. (lebens)bedrohliche posteriore TIA
- andere Ursachen: Herzrhythmusstörungen, Lungenembolie, Panikattacke, Morbus Menière
- t-EVS
- häufigste Ursache: benigner paroxysmaler Lagerungsschwindel
- CAVE: ggf. (lebens)bedrohliche orthostatische Hypotension durch andere lebensgefährliche Ursache oder zentraler paroxysmaler Lagerungsschwindel durch Hirnläsion der Fossa cranii posterior oder durch Schlaganfall
- andere Ursachen: posteriore TIA durch Arteria-vertebralis-Syndrom, Karotis-Sinus-Syndrom, posturale Tachykardiesyndrom
Diagnostik – HINTS-Test (plus)
Head Impulse test (Kopf-Impuls-Test)
- Kopf sanft von einer Seite zur anderen bewegen und darauf achten, dass die Nackenmuskulatur entspannt ist
- Patienten bitten weiterhin auf die Nase der Untersuchenden zu schauen, während der Kopf nach links und rechts gedreht wird
- Kopf des Patienten schnell um 10 – 20° zu jeder Seite und dann zurück zur Mitte drehen
- positiver Test: Augen bewegen sich mit dem Kopf und dann schnell zum Fixationspunkt „Nase“ als Korrektursakkade (Hinweis auf Störung des vestibulo-okularen Reflexes)
- zusätzlich Probleme, die Nase zu fixieren
Nystagmus-Test
- primären Blick des Patienten beobachten, während er geradeaus schaut
- Patienten bitten nach links und rechts zu schauen, ohne ein Objekt zu fixieren
- Richtung der Augenbewegung ist wichtig
- unidirektionaler Nystagmus ist beruhigend und hat mit größerer Wahrscheinlichkeit peripheren Ursprung
- Richtungsänderung des Nystagmus oder vertikaler Verlauf ist wahrscheinlich in Verbindung stehend mit zentraler Pathologie
- bidirektionaler Nystagmus ist sehr spezifisch für Schlaganfall (Nystagmus schlägt erst in Blickrichtung aus und ändert dann mit Blick des Patienten die Richtung)
Test of Skew (Test bei Schieflage)
- Patient*in bitten auf Behandler*in-Nase zu schauen und anschließend eines der Augen der Patient*in bedecken.
- Eigene Hand schnell bewegen, um das andere Auge des Patienten abzudecken, und dabei das unbedeckte Auge bzgl. vertikale und/oder diagonale Korrekturbewegung beobachten.
- Wiederholung des Tests mit dem anderen Auge.
- Jede abnorme Bewegung, die hier beobachtet wird und oft mit einer vertikalen Diplopie einhergeht, ist sehr spezifisch für zentrale Ursache des Schwindels.
Plus: Hearing Test by finger rub
- Patient*in bitten geradeaus auf Behandler*in-Nase zu schauen
- Finger nacheinander in der Nähe beider Ohren aneinander reiben
- Patient*in bitten zu sagen, wann diese*r das Fingerreiben hört
- Dokumentation eines jeden neuen einseitigen Hördefizits
Diagnostik – Nystagmus
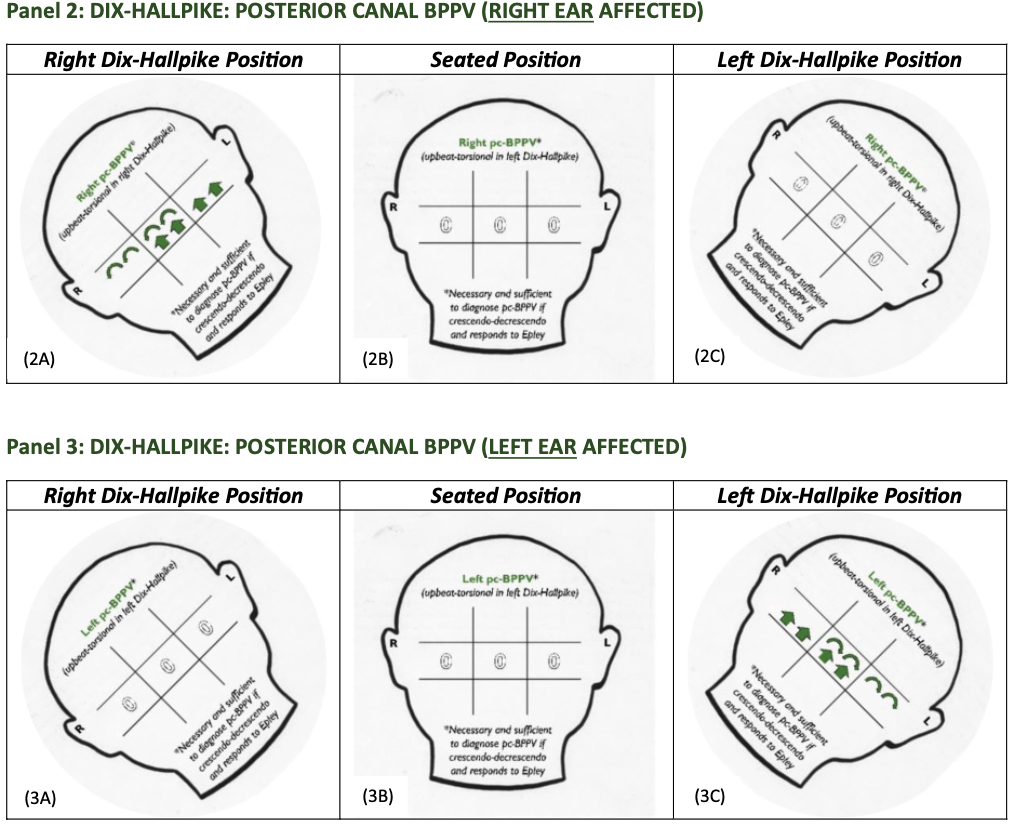
Legende zu Bildern
- eingezeichnetes Raster mit den neun Feldern zeigt die möglichen Blickrichtungen der Patient*innen
- mittlere Viereck zeigt den primären Blick (geradeaus schauend)
- linkes mittleres Quadrat steht für Patient*innen, die nach rechts schauen, und das rechte mittlere Quadrat für Patient*innen, die nach links schauen
- Pfeile zeigen die Richtung der letzten Phase des Nystagmus an und die Pfeil-Dicke entspricht der Amplitude des Nystagmus
- grüne Farbe zeigt peripheres Muster an, orange Farbe unklares Muster und rote Farbe ein zentrales Muster
- offene schwarze und weiße Kreise zeigen an, dass in dieser Blickrichtung kein Nystagmus vorliegt
- R und L an den Ohren bezeichnen die rechte und die linke Körperseite
Nystagmus bei AVS

Nystagmus bei t-EVS
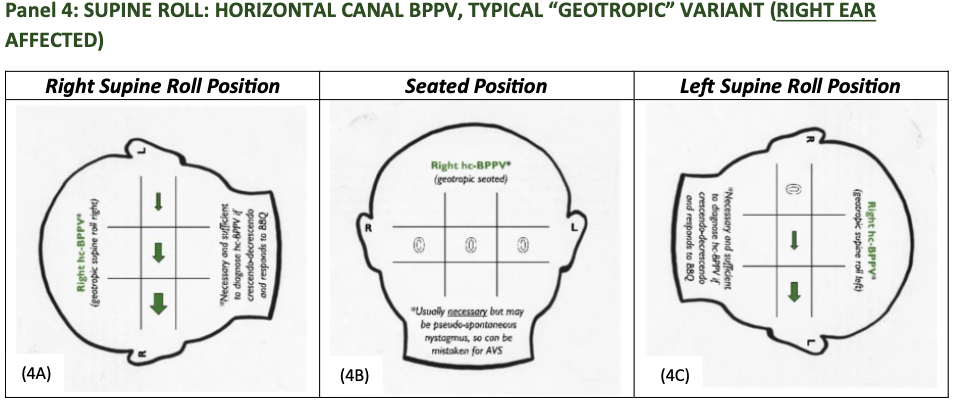
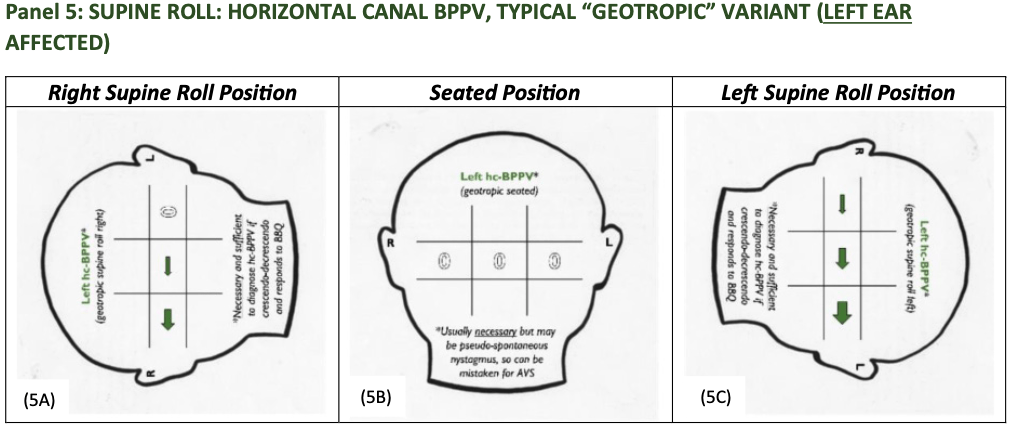
- Nystagmus wird als „geotrop“ bezeichnet, weil er während der Rückenlage zum Boden hin ausschlägt
- CAVE: einziger Unterschied zwischen Position mit dem rechten und dem linken Ohr nach unten oft die relative Intensität des Nystagmus
- Nystagmus auf der intensiveren Seite schlägt normalerweise in Richtung des betroffenen Ohrs
häufige Nystagmusmuster für die Schwindel-Diagnostik
- positionsabhängig peripherer vestibulärer Nystagmus bei pc-BPPV oder hc-BPPV
- vorübergehender (< 30 sec) aufwärtsgerichteter Dreh-Nystagmus, ausgelöst durch den Dix-Hallpike-Test
- vorübergehender (< 90 Sek. andauernder) horizontaler Nystagmus, ausgelöst durch Rolltest in Rückenlage und Ausschlag in Richtung des untenliegenden Ohrs (bei hc-BBPV wird der Nystagmus unabhängig davon beobachtet, auf welche Seite der Kopf gedreht wird)
- persistierender peripherer vestibulärer Nystagmus bei Neuritis vestibularis
- horizontaler spontaner (bei primärem Blick vorhandener) Nystagmus, der unidirektional ist, also nie die Richtung bei verschiedenen Blickpositionen oder Positionstests ändert
- positionsabhängig zentraler vestibulärer Nystagmus bei CPPV (ggf. auch bei BPPV)
- anhaltender vertikaler, abwärtsgerichteter Nystagmus
- persistierender zentraler vestibulärer Nystagmus bei hc-BPPV, auch bei CPPV, oder bei Stroke, Wernicke-Syndrom, MS oder ausgelöst durch Medikamente/akute Intoxikation
- horizontaler Positionsnystagmus, der zum unteren Ohr ausschlägt und sich mit der Zeit nicht abschwächt
- dominant vertikaler (nach oben/unten ausschlagend) oder dominanter/rein drehender Spontannystagmus
- blickrichtungswechselnder horizontaler Nystagmus (persistierender linksschlagender Nystagmus beim Blick nach links und persistierender rechtsschlagender Nystagmus beim Blick nach rechts)
Therapie
- Diagnose mittels HINTS-Test zur Unterscheidung einer peripheren vestibulären Störung (in der Regel Vestibularisneuritis) von einer zentralen Störung (in der Regel Schlaganfall) durch einen entsprechend geschulten Kliniker)
- Schulung in Techniken der körperlichen Untersuchung am Krankenbett bei Patienten mit AVS (HINTS) und in diagnostischen und therapeutischen Manövern für gutartigen paroxysmalen Lagerungsschwindel (Dix-Halpike-Test und Epley-Manöver)


Sei der Erste der einen Kommentar abgibt