veröffentlichende Fachgesellschaft: Irish Association for Emergency Medicine (IAEM)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 12.04.2024
Ablaufdatum:
Quelle/Quelllink: https://iaem.ie/professional/clinical-guidelines/
Grundsätzliches
- potenziell lebensbedrohlicher Zustand, oft ausgelöst durch Medikamente
- präsentiert sich durch charakteristisch Trias aus Bewusstseinsveränderung, neuromuskulären Störungen sowie autonomer Funktionsstörung
- Symptome treten nicht notwendigerweise gleichzeitig auf (Bewusstseinsveränderung & autonome Instabilität in 40 % und neuromuskuläre Störungen in 50 % der Fälle)
- Serotonin-Syndrom ist eher selten, jedoch mit zunehmender Inzidenz
auslösende Substanzen
- auslösende Agentien lassen sich in zwei Hauptgruppen einteilen:
- Stoffe, die den präsynaptischen Serotoningehalt erhöhen (Erhöhung Serotoninproduktion & inhibitierter Serontonin-Metabolismus)
- Stoffe, die die serotonerge Wirkung durch erhöhtes Serotonin in der Synapse verstärken (verstärkte Serotoninfreisetzung & blockierte Serotonin-Wiederaufnahme)
| Medikamentengruppe | typische Medikamente |
|---|---|
| Serotonin-Agonisten o.Ä. | – LSD – L-Tryptophan – Triptane |
| Medikamente, die den Serotoninmetabolismus inhibitieren | – Linezolid – Methylenblau – MAO-Hemmer – Ayahuasca – Johanniskraut – syrische Weinraute |
| Medikamente, die die Serotoninfreisetzung verstärken | – substituierte Amphetamine, z.B. MDMA, Cathinone, Phenylethylamine – Buspiron – Kokain – Lithium – Mirtazapin |
| Serotonin-Wiederaufnahme-Hemmer | – trizyklische Antidepressiva (z.B. Imipramin) – Dextromethorphan – Fentanyl – Meperidin (Pethidin) – Selektive Serotonin-Wiederaufnahme-Inhibitoren (SSRI) – Tramadol – Trazodon – Serotonin-Noradrenalin-Wiederaufnahmehemmer wie Venlafaxin |
| Sonstige | -Antikonvulsiva wie z.B. Carbamazepin, Lamotrigin, Valproinsäure, Topiramat, Gabapentin, Pregabalin – Ginseng – Ondansetron |
Symptomatik bei…
Die Symptome des Serotonin-Syndroms treten innerhalb von Tagen bis Wochen nach Exposition auf, halten Tage bis zu zwei Wochen an und gliedern sich wie folgt:
… leichter Toxizität
- Angstzustände, Unruhe, Hyperaktivität
- Hyperreflexie
- induzierbare Klonien
- Tachykardie
- Hypertonie
… moderater Toxizität
- Agitation
- Hyperthermie/Fieber
- Mydriasis
- Diaphorese
- Flush
- anhaltende Klonien
- Opsoklonus-Myoklonus-Syndrom
- Tremor
… schwerer Toxizität
- niedriger GCS
- Verwirrtheitszustände
- schwere Hyperthermie (> 40 °C)
- Atemstillstand
- Bradykinesie bis Rigor/Rigidität
- Konvulsionen
- ggf. Herzrhythmusstörungen, linksventrikuläre Dysfunktion, Kreislaufkollaps, Rhabdomyolyse, Lungenödem, ARDS, akutes Nierenversagen, DIC, Multi-Organversagen und/oder Herz-Kreislauf-Stillstand
Anamnese & Diagnostik
- detaillierte Medikamenten- & Drogenanamnese (inkl. verschreibungspflichtige oder rezeptfreie Medikamente, illegale Drogen sowie Nahrungsergänzungsmitteln)
- ausführliche Anamnese bzgl. typischer Erkrankungen wie z.B. Depressionen oder chronische Schmerzsyndrome (inkl. Einnahmezeitraum, Wirkstoffe, retardierte Medikamente etc.)
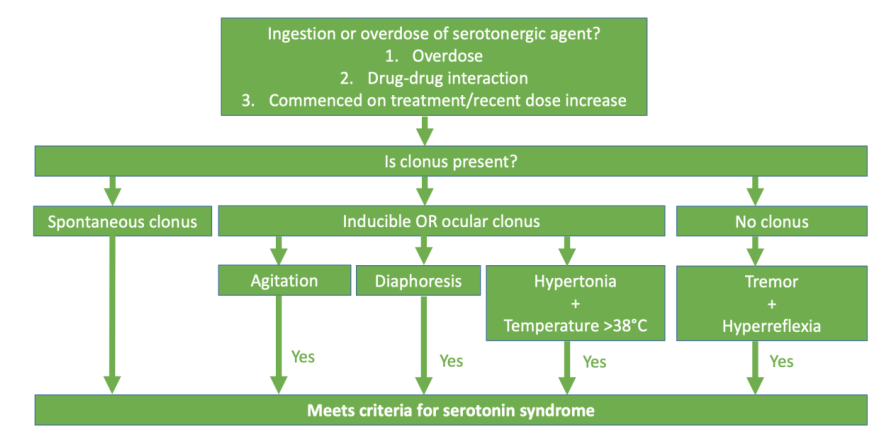
- es gibt drei Diagnose-Klassifikationen (Radomski- oder Sternbach-Kriterien), wobei die Hunter-Kriterien die gängigste ist mit Spezifität von 97 % und Sensitivität von 84 %
- Hunter-Kriterien für Serotonin-Syndrom (CAVE: nicht erfüllte Kriterien ≠ kein Serotonin-Syndrom)
- EKG-Diagnostik zur Beurteilung von verlängerter QTc, verbreitertem QRS-Komplex oder Arrhythmien
- Bestimmung von Paracetamol- und Salicylatspiegel bei absichtlicher Überdosierung
- Screening bzgl. Sepsis
- Lumbalpunktion bei Verdacht auf Meningitis/Enzephalitis
- CT des Gehirns bei Anzeichen für erhöhten ICP
- Labordiagnostik
- venöse BGA zur Feststellung von metabolischer Azidose, erhöhtem Laktat, Hyperkaliämie und Hypoglykämie
- Vollblutbild und CRP zur Abklärung von Infektionen
- Nierenwerte zur Abklärung von Organfunktionsstörungen
- Kreatinkinase zur Abklärung einer Rhabdomyolyse
- Gerinnungsparameter zur Abklärung einer DIC
Differenzialdiagnosen
- andere Toxidrome, inkl. sympathomimetisches Syndrom, anticholinerges Syndrom sowie Entzug von Alkohol, Baclofen, Benzodiazepinen oder Barbituraten
- Sepsis
- Meningitis
- virale oder autoimmune Enzephalitis
- hypertherme Syndrome (z.B. neuroleptisches malignes Syndrom oder Hitzschlag)
- Thyreotoxikose
- „Sympathikussturm“ (selten, kann als paroxysmales klinisches Syndrom oder nach traumatischen Hirnverletzungen auftreten)
Therapie
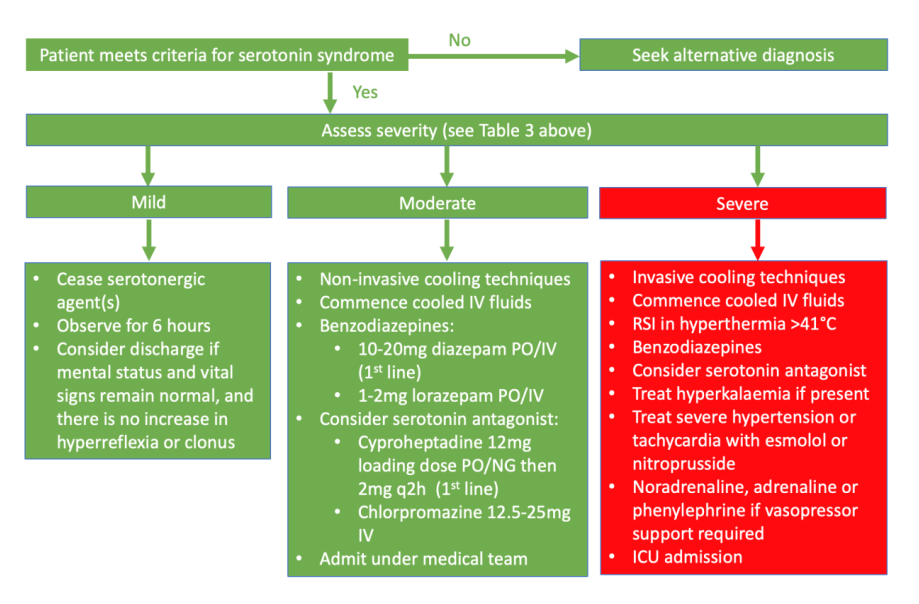
- Grundprinzipien der Behandlung des Serotonin-Syndroms
- Absetzen aller serotonergen Wirkstoffe
- unterstützende Maßnahmen zur Vitalparameternormalisierung, inkl. Hyperthermie-Behandlung
- Sedierung mit Benzodiazepinen
- Gabe von Serotoninantagonisten
- Vorgehensweise bei Patienten mit Verdacht auf Serotoninsyndrom/-intoxikation
- kontinuierliche kardiale Überwachung sowie Temperaturmonitoring
- Sauerstoff-Gabe, wenn SpO2 < 94 %
- pVK-Anlage sowie Infusionstherapie mit Ziel-Urinausscheidung von ≥ 0,5 mL/kg/h (≥ 1 mL/kg/h bei Rhabdomyolyse)
- bei Hyperkaliämie Gabe von Kalziumglukonat/-chlorid und Insulin/Textrose i.v.
- körperliche Fixierung vermeiden (CAVE: Verschlimmerung von Hyperthermie und metabolischem Bedarf)
- Sedierung mit Benzodiazepinen
- 10 – 20 mg Diazepam p.o./i.v. als First-Line-Therapie oder 1 – 2 mg Lorazepam p.o./i.v.
- alternativ 1 – 2 mg Lorazepam i.m. oder 5 – 10 mg Midazolam i.m., wenn p.o./i.v. nicht mgl.
- weitere Dosen nach Bedarf bei Überwachung bzgl. Atemdepression
- Hyperthermie-Management
- leichte bis mäßige Hyperthermie: nicht-invasive Kühltechniken wie Coolpacks in Leiste & Achseln, Nebel-/Ventilatortechniken oder externe Kühlgeräte
- schwere Hyperthermie (Körpertemperatur > 40 °C oder schnell ansteigende Körpertemp. trotz nicht-invasiver Kühltechniken): Gabe gekühlter intravenöser Flüssigkeiten oder gekühlte Flüssigkeitslavage (z.B. Magen, Blase)
- bei Körpertemp. > 41 °C oder schnell ansteigende Körpertemp. trotz nicht-invasiver Kühltechniken sofortige RSI (CAVE: Suxamethonium vermeiden bei Patient*innen mit AKI oder Rhabdomyolyse; Benzodiazepine zur Sedierung; Atracurium als Muskelrelaxanz; ggf. kontinuierliche EEG-Überwachung wegen Risiko von Krampfanfällen)
- CAVE: fiebersenkende Mittel wie Paracetamol spielen keine Rolle
- in mittelschweren bis schweren Fällen Einsatz von Serotoninantagonisten erwägen
- First Line: 12 mg Cyproheptadin p.o./n.g. als Loadingdosis, danach 4 – 8 mg alle 6 h
- Second Line: 12,5 – 25 mg Chlorpromazin i.v. (CAVE: erhebliche Hypotonie mgl.)
- Behandlung autonomer Funktionsstörungen
- bei schwerer Hypertonie & Tachykardie kurzwirksame Mittel wie Esmolol (1. Wahl) oder Nitroprussid erwägen (CAVE: Hydralazin vermeiden, Gefahr von Serotoninerhöhung)
- bei flüssigkeitsrefraktärer Hypotonie ggf. Gabe von Adrenalin, Noradrenalin oder Phenylephrin erwägen (CAVE: Dopamin vermeiden)
- zu vermeidende Medikamente/Maßnahmen
- Fentanyl vermeiden aufgrund der blockierenden Serotonin-Wiederaufnahme
- keine Behandlung mit Dantrolen, Propranolol oder Bromocriptin
- bei schwerem Serotonin-Syndrom Transport auf Intensivstation
- bei moderatem Serotonin-Syndrom Beobachtung und kardialen Überwachung bis zum Abklingen der Symptome
- bei leichtem Serotonin-Syndrom Entlassung nach Beobachtungszeit von 6 h (außer bei Bewusstseinsstörung, anormalen Vitalparametern & Zunahme von Hyperreflexie/Klonien)
Behandlungsalgorithmus


Sei der Erste der einen Kommentar abgibt