veröffentlichende Fachgesellschaft: American Heart Association (AHA)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 28.05.2024
Ablaufdatum:
Quelle/Quelllink: https://doi.org/10.1161/HYP.0000000000000238
Grundsätzliches
- Bluthochdruck ist nach wie vor der wichtigste modifizierbare Risikofaktor für Herz-Kreislauf-Erkrankungen
- bei bis zu 72 % der KH-Einweisungen hatten erhöhten Blutdruck mit oder ohne Anzeichen einer neuen oder sich verschlimmernden Endorganschädigung
- 2012 war die Hypertonie mit 1.040.000 Einweisungen die Hauptdiagnose für ZNA-Vorstellungen (23 % der Patient*innen mussten stationär aufgenommen worden)
- Raten hypertensiver Notfälle in den USA sind in den letzten 20 Jahren gestiegen
- Sterblichkeitsraten sind zurückgegangen und liegen zwischen 0,2 – 11 %
- grobe Einteilung in asymptomatisch erhöhter Blutdruck sowie erhöhter Blutdruck mit Anzeichen einer neuen oder sich verschlimmernden Endorganschädigung
- anfälliger sind v.a. ältere Menschen, Afroamerikaner*innen und Menschen mit Begleiterkrankungen wie Diabetes, chronischen Nierenerkrankungen und Herz-Kreislauf-Erkrankungen
Definitionen
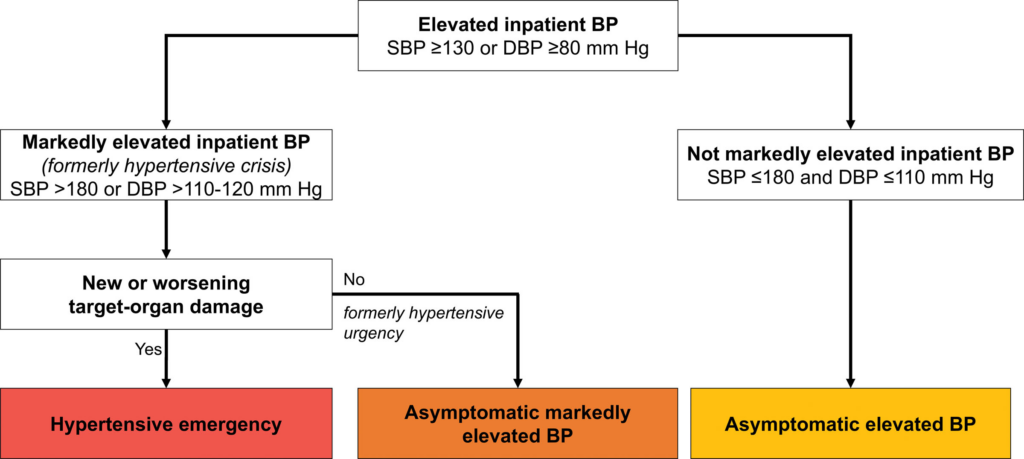
- erhöhter innerklischer RR (engl. elevated inpatient BP): RRsys ≥ 130 mmHg ODER RRdia ≥ 80 mmHg
- deutlich erhöhter innerklischer RR (früher hypertensive Krise/Entgleisung; engl. markedly elevated inpatient BP): RRsys ≥ 180 mmHg ODER RRdia ≥ 110 – 120 mmHg
- nicht deutlich erhöhter innerklischer RR bzw. asymtomatisch erhöhter RR (engl. not markedly elevated inpatient BP): RRsys ≤ 180 mmHg ODER RRdia ≤ 110 mmHg
- hypertensiver Notfall (engl. hypertensiv emergency): RRsys ≥ 180 mmHg ODER RRdia ≥ 110 – 120 mmHg SOWIE Anzeichen einer neuen oder sich verschlimmernden Endorganschädigung
- asymtomatisch deutlich erhöhter RR: RRsys ≥ 180 mmHg ODER RRdia ≥ 110 – 120 mmHg OHNE Anzeichen einer neuen oder sich verschlimmernden Endorganschädigung
RR-Messung
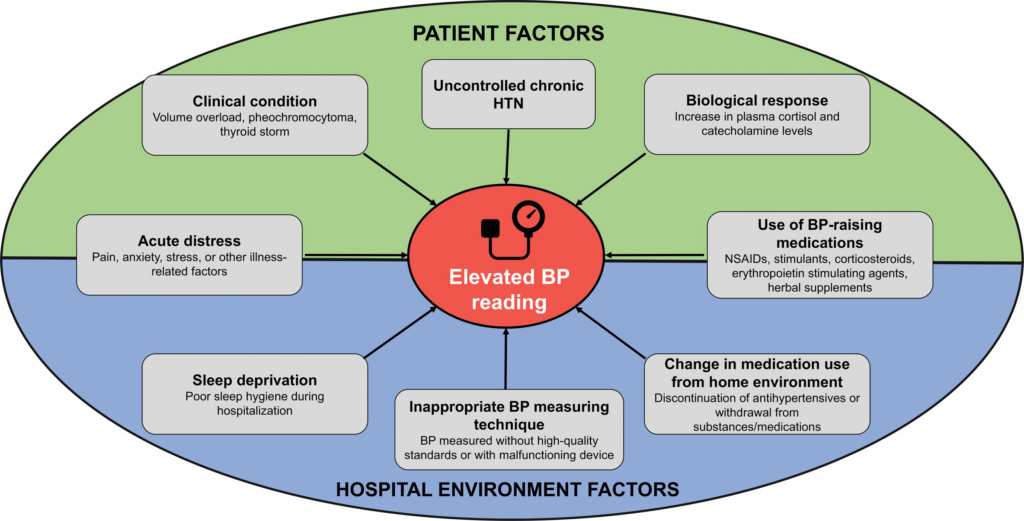
- kritische Kontextfaktoren, die zur RR-Variabilität und -Ungenauigkeit beitragen, sind u.a.
- Gerätetyp
- Validierungs- und Kalibrierungsstatus des Geräts
- Anlegen der Blutdruckmanschette
- Manschettengröße
- Position der Patient*innen (z.B. Rückenlage, sitzende Position)
- situative Faktoren (z.B. Angst, Schmerzen, Aufwachen des Patienten zur Blutdruckmessung)
- verfügbare Daten deuten auf erhebliche Unterschiede in derzeitiger Praxis der Blutdruckmessung in der Akutversorgung hin (z.B. Armauflage, Diskrepanz der Patient*innenposition, relativen Position zum Herzen, Überkreuzen der Beine und der falschen Manschettengröße
- laut Studien unterschätzen oszillometrische Geräte bei RR-Werten von > 180/100 mmHg, den tatsächlichen Blutdruck um bis zu 50/30 mmHg
- besondere Bevölkerungsgruppen wie Schwangere, ältere Menschen oder Patient*innen mit Adipositas, Pseudohypertension, Herzrhythmusstörungen und LVAD erfordern besondere Aufmerksamkeit bei der Blutdruckmessung
Therapie
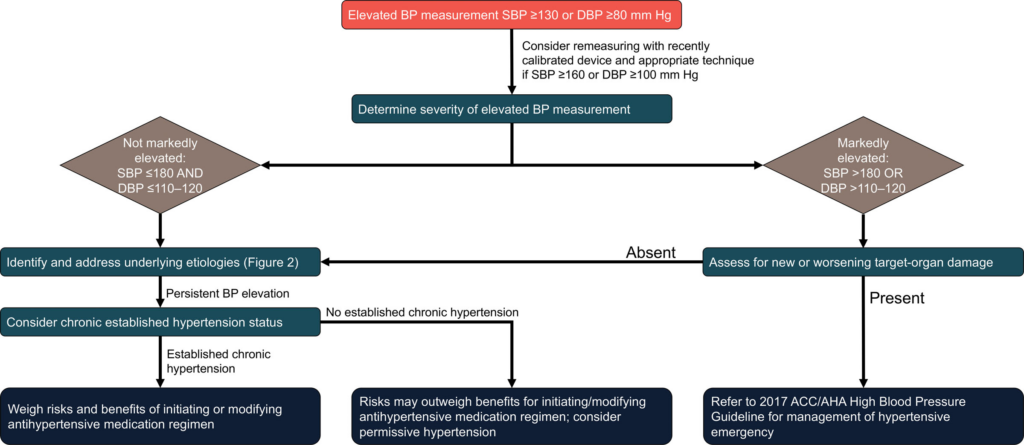
- grundsätzliches Vorgehen bei erhöhten Blutdruckwerten
- initiales AIM-Schema im Akutsetting
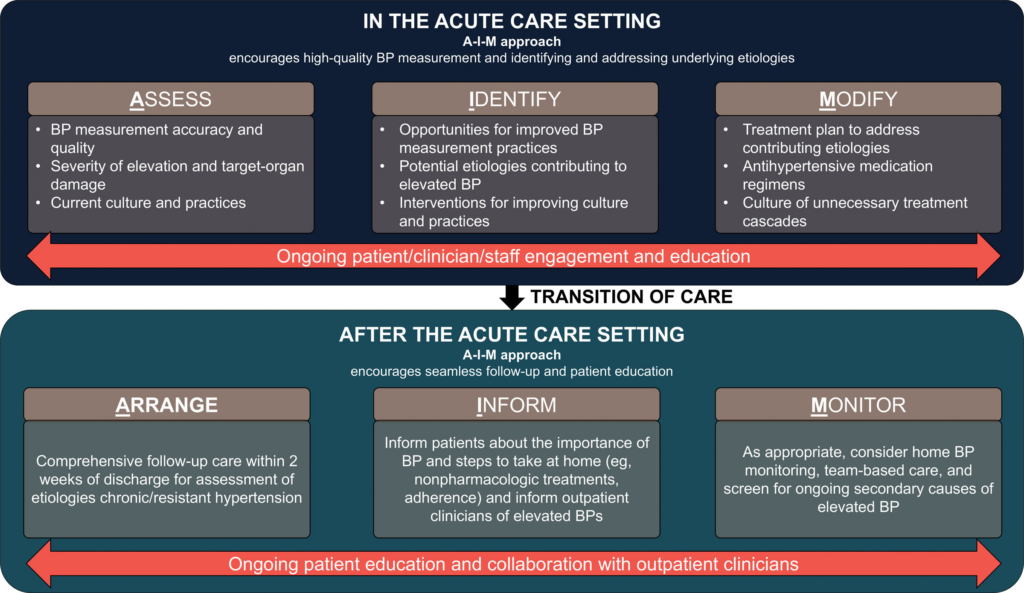
- Assess (Bewerten)
- Genauigkeit und Qualität der Blutdruckmessung
- Schweregrad der RR-Erhöhung und Schädigung der Zielorgane
- Identify (Identifizieren)
- Möglichkeiten für verbesserte BP-Messungen
- mögliche Ursachen, die zu erhöhtem Blutdruck beitragen
- Modify (Modifizieren)
- Behandlungsplan zur Behebung der beteiligten Ursachen
- antihypertensives Medikamentenschemata
- Assess (Bewerten)
- sekundäres AIM für die Entlassung und post-klinische Phase
- Arrange (Arrangieren)
- umfassende Nachsorge innerhalb von 2 Wochen nach der Entlassung zur Beurteilung der Ätiologie chronischer/resistenter Hypertonie
- Inform (Informieren)
- Information der Patient*innen über die Bedeutung des Blutdrucks und die zu Hause zu ergreifenden Maßnahmen und Information für die ambulant weiterversorgenden Ärzt*innen über erhöhte Blutdruckwerte
- Monitor (Überwachen)
- ggf. häusliche Blutdrucküberwachung in Betracht zuziehen und teambasierte Betreuung und nach sekundären Ursachen für erhöhten Blutdruck suchen
- Arrange (Arrangieren)
hypertensiver Notfall
- genaue Blutdruckmessung mit der geeigneten Technik
- Bewertung der RR-Werte und Such nach Anzeichen für Endorganschädigung (BARKH-Akronym zur schnellen Identifizierung potenziell gefährdeter Organe):
- B – Brain (Gehirn)
- A – Arterien
- R – Retina (Netzhaut)
- K – Kidney (Niere)
- H – Heart (Herz)
- umfassende Bewertung der RR-Werte mittels gründlicher Anamnese und körperlicher Untersuchung
- Anamnese: SAMPLERS + Patient*innen-Compliance bzgl. Medikation
- Untersuchung: Vergleich der Pulse bds., Auskultation von Herz und Lunge, ggf. Fundoskopie etc.
- weiteren diagnostischen Untersuchungen: Stoffwechselparameter, komplettes Blutbild, Thorax-Röntgen, 12-Kanal-EKG sowie Beurteilung von Volumenstatus und Orthostase-Risiko
- bei bestätigt erhöhten Blutdruckwerten und Anzeichen für neue oder sich verschlimmernde Endorganschädigung Einleitung der Therapie gemäß AHA-Hypertonie-LL (2017), grob wie in nachfolgender Tabelle zu den RR-Zielen & Medikamenten in Abhänigkeit des betroffenen Organsystems
| Gehirn | Arterien | Retina | Niere | Herz | |
|---|---|---|---|---|---|
| akute Zustände, die auf hypertensiven Notfall hinweisen | – Schlaganfall – hypertensive Enzephalopathie (PRES) – cerebrale Blutung | – akute Aortendissektion – Präeklampsie, HELLP, Eklampsie | Keith-Wagener-Barker hypertensive Retinopathie (Grad III – IV) | – akute Nierenschädigung – thrombotische Mikroangiopathie | – akute Herzinsuffizienz – Lungenödem – ACS |
| initiales RR-Ziel | – RRsys < 180 mmHg, MAP-Senkung um 15 % über 1 h – unmittelbare MAP-Senkung um 20 – 25 % – unmittelbare MAP-Senkung um 15 % | – unmittelbar auf RRsys < 120 mmHg – sofortiger Senkung des RRsys auf < 160 mmHg und RRdia < 105 mmHg bei schweren Fällen | RRsys < 180 mmHg MAP-Senkung um 15% | MAP-Senkung um 20 – 25 % über mehrere Stunden | – RRsys < 180 mmHg oder MAP-Senkung um 25% – unmittelbar auf RRsys < 140 mmHg – unmittelbar auf RRsys < 140 mmHg |
| Medikament | Labetalol Nicardipin | Esmolol und Nitroprussid, Nitroglycerin oder Nicardipin Labetalol, Nicardipin, Magnesiumsulfat oder Hydralazin | Labetalol Nicardipin Clevidipin Fenoldopam | Nitroglycerin Nitroprussid Labetalol Clevidipin Esmolol |
asymptomatisch erhöhter Blutdruck im klinischen Setting
- im Allgemeinen ratsam die Verschreibung von blutdrucksenkenden Medikamenten zur Behandlung asymptomatisch erhöhter Blutdruckwerte im Krankenhaus zu vermeiden, um eine Kultur der routinemäßigen Behandlung asymptomatisch erhöhter Blutdruckwerte in der Notaufnahme zu vermeiden
- sorgfältige Bewertung der RR-Werte und Identifizierung reversibler Ursachen
- Genauigkeit der Blutdruckmessung selbst überprüfen und nach reversiblen Ursachen suchen
- alle reversiblen Ursachen für erhöhten Blutdruck ermitteln und beseitigen (z.B. akuter Stress, Schmerzen, Angstzustände, Schlafentzug und andere akute krankheitsbedingte Faktoren)
- häusliche und stationäre Medikamentenliste gründlich überprüfen zur Identifikation von Medikamenten, die den Blutdruck potenziell erhöhen könnten (z.B. Überinfunsion i.v., NSAR, Stimulanzien, Kortikosteroide oder illegale Substanzen wie Kokain, Methamphetamin etc.)
- HF-Überwachung, da diese Herzzeitvolumen und damit den Blutdruck beeinflusst
- bei akuten Erkrankungen oder bei Gabe vasoaktiver/chronotroper Medikamente können HF-Schwankungen, ob intrinsisch oder medikamentös bedingt, die RR-Werte erheblich beeinflussen (z.B. Rebound-Hypertonie nach dem abrupten Absetzen von β-Blockern)
- Prüfung der Compliance der Medikamenteneinnahme bei bestehender Hypertonie-Diagnose und verordneter RR-Medikation (ca. 41 % der Patient*innen mit Dauermedikation erfolgt diese nicht bei stationärer Aufnahme)
- Volumenstatus beurteilen (v.a. bei Flüssigkeitsgabe, forcierter Diurese oder andere Maßnahmen)
- Schmerz-Beurteilung und -Management


Sei der Erste der einen Kommentar abgibt