Jedes Jahr am 25.07. wird seit dem Jahr 2021, ausgerufen durch die UN, der „Welttag zur Verhütung des Ertrinkens“ („World Drowning Prevention Day“) begangen. Laut der WHO sterben jedes Jahr ca. 236.000 Menschen durch Ertrinken, das sind ca. 2.500.000 Tote in den letzten 10 Jahren. 90 % der Todesfälle ereignen sich in Ländern mit niedrigem und mittlerem Einkommen. Ein starkes Peak in der Todesstatistik findet sich bei der Altersgruppe der 1. – 4. Jährigen sowie der Gruppe der fünf bis 9 Jahre alten Kinder.
Zahlen & Fakten
Laut der Deutschen Lebens-Rettungs-Gesellschaft (DLRG) sind im Jahr 2022 mindestens 355 Menschen in Deutschland ertrunken. Das sind 56 Todesfälle, also ca. 19 %, mehr im Vorjahresvergleich. 308 der 355 Todesfälle ereigneten sich in Binnengewässern, davon 147 in Seen, 105 in Flüssen, 15 in Bächen, 22 in Teichen sowie 19 in Kanälen. Die Zahl der ertrunkenen Menschen in deutschen Meere lag bei 18. Im Ländervergleich starben die meisten Menschen in Bayern (69), gefolgt von Nordrhein-Westfalen (56) und Niedersachen (42). 80 % aller Ertrunkenen sind männlich.
Die Weltgesundheitsorganisation benennt das Ertrinken als dritthäufigste nicht-natürliche Todesursache bei Kindern und im Patient*innenkollektiv der Kinder mit Herzkreislaufstillstand ist das Ertrinken die häufigste Todesursache.
Da es in Deutschland keine bundesweite statistische Erhebung der Häufigkeit von in Kliniken behandelten Tauchunfällen gibt, so ist hier auf US-amerikanische Daten verwiesen, gemäß denen der Anteil der aufgrund eines Tauchunfalls behandelten Patient*innen in Notaufnahmen bei 0,009 % (2014) lag. Die Rate tödlicher Tauchunfälle liegt in den USA bei 2 von 1.000.000 Tauchgängen. Alleinig die Zahl der Patient*innen, welche als schwerste Tauchunfälle gelten und behandelt wurden, ist bekannt. Diese liegt bei ca. 200 Patient*innen pro Jahr.
Exkurs zur ECLS/ECMO (Extrakorporale Membranoxygenierung)
Laut einer französischen Untersuchung liegt die Überlebensrate nach Ertrinken, auch wenn die Patient*innen mit ECLS/ECMO behandelt wurden, nur bei 5 %.
Ertrinkungsunfälle
Einteilung
- Ertrinken und „Beinahe“-Ertrinken
- Ertrinken = Tod durch Ersticken in einer Flüssigkeit durch Eintauchen (Submersion) des gesamten Körpers, v.a. des Gesichts mit Atemwegsöffnungen unter Wasser
- „Beinahe“-Ertrinken = Ertrinken, das zumindest für 24 h überlebt wird
- „nasses“ und „trockenes“ Ertrinken
- „nasses“ Ertrinken = Atem-/Kreislaufstillstand in Folge kardial oder zerebral bedingter Hypoxie mit Aspiration von Flüssigkeit in die tiefen Atemwege und konsekutiver Verhinderung des Austausches der Atemgase
- „trockenes“ Ertrinken = Atem-/Kreislaufstillstand in Folge kardial oder zerebral bedingter Hypoxie ohne Aspiration von Flüssigkeit in die tiefen Atemwege
- primäres und sekundäres Ertrinken
- primäres Ertrinken = unbeabsichtigtes Eintauchen in Flüssigkeit (z.B. bei Nichtschwimmer*innen)
- sekundäres Ertrinken = Ertrinken in Folge eines anderes Krankheitsgeschehen (wie Herzrhythmusstörungen, ACS, Schlaganfall, Hypoglykämie sowie temporäre Erschöpfungszustände oder die Bewusstlosigkeit per se, z.B. nach Trauma oder bei Krampfanfällen)
- CAVE: Badetod also Auftreten eines plözlichen Ereignis, welches zum Tode führt, sodass der Körper leblos untergeht
- Badetod ist vom Ertrinken zu differenzieren
- ursächlich ist ein reflektorisch induziertes plötzliches Kreislaufversagen
- zusätzliche Begünstigung durch Aufenthalt im Wasser und/oder weitere Faktoren wie Intoxikationen
Pathogenese
Primär gilt es zu betonen, dass das Hauptproblem die akute Hypoxämie und nicht die Aspiration ist, da auch beim „nassen“ Ertrinken die aspirierten Wassermengen nicht tödlich sind.
Zu unterscheiden ist bei der Betrachtung der Ätiologie in die Formen des Ertrinkens mit Aspiration und ohne Aspiration. Beim Ertrinken ohne Aspiration kommt es zu einem reflektorischen Atemstillstand durch die Submersion mit reflektorischem Glottisschluss durch Reizung des N. laryngeus recurrens beim Eindringen von Wasser in den Bereich des Kehlkopfes. Dieser Verschluss der Epiglottis, auch Stimmritzenkrampf genannt, ist eigentlich ein Schutzreflex des Körpers, aber in dieser Situation tödlich, da die betroffene Person nicht mehr atmen kann und dem Atemstillstand der Herzkreislaufstillstand folgt.
Beim Ertrinken mit Aspiration ist nochmals zu unterscheiden zwischen dem Ertrinken in Salz. oder Süßwasser. Das Ertrinken in Süßwasser (hypoton) sorgt für eine Zerstörung des Surfactant in den Alveolen und damit zum Kollaps von selbigen. So kann kaum oder kein Gasaustausch aufgrund verminderter Gasaustauschfläche stattfinden, was zur Hypoxie führt. Das Ertrinken in Salzwasser (hyperton) sorgt wiederum dafür, dass zum Einstrom von interstitieller und intrazellulärer Flüssigkeit in die Alveolen kommt und konsekutiv ein alveoläres Lungenödem entsteht, welches schlussendlich hypoxiebedingt zum Tod führt.
Die Unterscheidung hinsichtlich Salz- und Süßwasser hat präklinisch aber keine Relevanz, da die Behandlungsmaßnahmen sich nicht unterscheiden.
Ätiologie
- unbeabsichtigte Stürze ins Wasser
- unberechenbaren Strömungen & Strömungsgeschwindigkeiten
- Temperaturunterschiede, z.B. aufgrund unterschiedlicher Tiefen in Seen
- Überschätzung
- Synkopen
- Schädel-Hirn-Trauma, v.a. bei Sprüngen mit dem Kopf voraus
- Unfälle mit Einklemmungen unter Wasser
- Alkohol- oder Drogeneinfluss
Symptomatik
- panische Angst, Erregung
- angestrengte, unregelmäßige Atmung (Dyspnoe) bis Apnoe mit oder ohne Zyanose
- Husten
- ggf. Zeichen eines Lungenödems
- Krämpfe
- Hypothermie
- Bewusstlosigkeit
- Kreislaufstillstand
- bei sekundärem Ertrinken zusätzlich Symptomatik der Ursache für Ertrinken
Diagnostik
- Basismonitoring mit EKG, RR, SpO2, Temperatur zur Überprüfung der Vitalparameter
- BZ-Messung und Pupillen-Check zum Ausschluss neurologischer Ursachen
- klinische Untersuchung mit Auskultation (Rasselgeräusche? Lungenödem?)
- Suche nach Anzeichen für Ätiologie des Ertrinkens (ACS, SHT, HWS-Verletzungen, Krampfanfall etc.)
Therapie
- Lagerung
- durchgehend horizontale Lagerung bei Rettung
- danach in Abhängigkeit vom Bewusstseinszustand in Flachlagerung oder stabile Seitenlage
- A & B – Airway & Breathing
- Atemwege freimachen/freihalten
- kein Entfernen/Absaugen von Wasser aus der Lunge
- Gabe von 4 – 6 L O2/min über Nasensonde oder Maske
- frühzeitige Intubation und PEEP-Beatmung bei respiratorischer Insuffizienz (PEEP von 5 – 10 cmH2O; ggf. Anlage einer Magensonde)
- C – Circulation
- pVK-Anlage und Flüssigkeitstherapie mit kristalloider Infusionslösung
- ggf. 20–40 mg i. v. Furosemid bei Zeichen eines Lungenödems
- E – Enviroment
- Hypothermieprophylaxe (Entfernung nasser Kleidung, Decken, warme Infusionen etc.)
- CAVE: bei Reanimation & Hypothermie Fortsetzung der Reanimation bis in die Klinik und bis Erreichen der Normothermie!
- Transport in nächstgelegene Klinik mit Intensivstation
Tauchunfälle
Bei einem Tauchunfall handelt es sich gemäß S2k-Leitlinie „Tauchunfall“ der GTÜM um ein „potenziell lebensbedrohliches oder gesundheitsschädigendes Ereignis, hervorgerufen durch Abfall des Umgebungsdruckes beim Tauchen oder aus sonstiger hyperbarer Atmosphäre mit und ohne Tauchgerät“, welches durch die Bildung oder Einschleppung von Gasblasen in Blut & Gewebe gekennzeichnet ist.
Ätiologie
- Dekompensation vorbestehender Erkrankungen
- CO2-Vergiftung
- O2-Mangel oder O2-Vergiftung
- Drehschwindel
- HPNS („high pressure neurological syndrome“)
- Barotrauma
- Dekompressionsunfälle (AGE, DCS Typ 1 und DCS Typ 2)
- Tiefenrausch (= Stickstoffvergiftung)
- Ertrinkungsunfall beim Tauchen (Beinahe-Ertrinken/Ertrinken)
- Umwelteinwirkungen
Pathogenese
Der Tauchunfall lässt sich pathophysiologisch einerseits in die Dekompressionskrankheit („Decompression Sickness“, „DCS“) sowie auf der anderen Seiten in die arterielle Gasembolie („Arterial Gas Embolism“, „AGE“) einteilen.
Die arterielle Gasembolie ist gekennzeichnet durch den Einschluss komprimierter Gase in der Lunge bei gleichzeitigem Sinken des Umgebungsdruckes während des Aufstiegs. Hierbei dehnt sich das Gas beim Auftauchen aus, es kommt zum Bruch der Alveolarkapillarmembran und zum Eintritt von Gas in das Lungengefäßsystem, was zum Arterienverschluss durch große intraarterielle Blasen führt. Ursächlich für das Entstehen dieser Druckdifferenzen (auch schon bei geringen Tiefen) ist vor allem das unzureichende Abatmen des sich in der Lunge expandierenden Gases oder lokale Erkrankungen wie eine Bronchialobstruktion oder eine Bullae (Hautblase). Der Verschluss von Gefäßen durch die Gasemboli ist hierbei natürlich nicht nur auf das Lungengefäßsystem begrenzt, sondern es kann sekundär auch zum thrombembolischen Geschehen kardialer Natur oder einem Schlaganfall kommen.
Exkurs Sauerstofftoxizität
Sauerstoff kann bei höheren Teildrücken gewebetoxisch sein. Die Symptomausprägung ist abhängig vom Sauerstoffpartialdruck sowie der tagesaktuellen Disposition der Taucher*innen. Das Risiko einer Sauerstoffvergiftung besteht beim Mischgastauchen schon in geringen Tiefen sowie beim Presslufttauchen in Tiefen von über 80 Metern über mehrere Stunden. Zur Folge hat die Sauerstofftoxizität i.d.R. einen zerebralen Krampfanfall.
Bei der Dekompressionskrankheit kommt es zur Absorbtion von Inertgas (z.B. Stickstoff) ins Gewebe beim Einatmen komprimierter Gase in Form von Bläschen. Ursächlich ist hierfür, dass beim Aufstieg der Partialdruck des gelösten Gases den des Umgebungsdruckes übersteigt und es so zur Blasen-Bildung in Gewebe oder frei schwimmend im Blut kommt.
Die Dekompressionsnotfälle lassen sich nochmals unterteilen in ein Barotrauma der Lunge mit nachfolgender arterieller Gasembolie bzw. Pneumothorax, Spannungspneumothorax oder Mediastinalemphysem. Barotraumen können grundsätzlich in allen Körperhöhlen, welche luftgefüllt sind, durch rasche Änderung des Gasvolumens mit einem entsprechendem Druckwechsel auftreten, also beim Ab- als auch beim Auftauchen. Die typischen luftgefüllten Körperhöhlen sind das Mittelohr, die Nasennebenhöhlen sowie die Lunge. Beim Abtauchen steigt der Druck pro 10 m um 1 bar an. Am gefährlichsten ist der Pneumothorax, welcher beim schnellen Auftauchen mit Luftanhalten („Panikaufstieg“) entsteht. Hierbei steigt der intrapulmonale Druck in Relation zum Außendruck rapide an und es kommt zur Zerreißung der Lunge und damit ggf. zum Übertritt von Gasblasen in die arterielle Strombahn mit Gasembolien (AGE). Zum anderen gibt es die Dekompressionskrankheit, welche durch Gasbläschen in Blut und Gewebe entsteht. Hierbei passiert es, dass die Inertgase wie Stickstoff sich vermehrt in Blut und Gewebe lösen. Ein Prozess, welcher zeit- und tiefenabhängig ist. Kommt es nun zu einem schnellen Druckabfall, z.B. bedingt durch einen Notaufstieg, perlt der Stickstoff in Geweben und Flüssigkeiten aus.
Exkurs Tiefenrausch
Der Tiefenrausch ist eine Nervenfunktionsstörung, welche beim Tauchen mit Pressluft entstehen kann, und faktisch eine Stickstoffvergiftung ist. Grund hierfür ist der mit der Wassertiefen zunehmende Stickstoffteildruck. Gemäß Dalton-Gasgesetz kann es ab ca. 3,2 bar (ca. 30 m) zur Vergiftung mit Stickstoff kommen, welches ähnlich wie ein Narkosegas wirkt und initial für einen dem Alkohol- oder LSD-Rausch ähnlichen Zustand sorgt. Kommt es zu Tiefenrausch zeigt sich dieser v.a. durch das ungewöhnliches Verhalten des Betroffenen.
stichpunktartiger Ablauf pathophysiologische Zusammenhänge der o.g. Krankheitsbilder
Barotrauma
Auftauchen → Umgebungsdruck des Tauchers nimmt ab → Pulmonale Dehnung bei zu geringer Ausatmung im Auftauchprozess (Boyle-Mariotte-Gasgesetz) → Luft bzw. Gas verbleibt in den Lungen → pulmonale Verletzung durch strukturellen Riss
Dekompressionskrankheit
Pressluft als Atemgas → schnelle Anreicherung von Stickstoff in den Geweben → Stickstoff nicht an Stoffwechselvorgängen beteiligt → nur schrittweise Lösung aus Gewebe und erst dann Abatmung möglich
arterielle Gasembolie
Sinken des Umgebungsdruckes während Aufstieg → Einschluss komprimierter Gase in der Lunge → Bruch der Alveolarkapillarmembran → Eintritt von Gas in das Lungengefäßsystem → Arterienverschluss durch große intraarterielle Blasen
Symptomatik
Dekompressionskrankheit (als milde und schwere Symptome gemäß S2k-Leitlinie „Tauchunfall“)
- milde Symptome
- auffällige Müdigkeit
- „Hautjucken“ ohne sichtbare Hautveränderungen (Taucherflöhe)
- schwere Symptome
- sichtbare Hautflecken und -veränderungen
- Missempfindungen (z.B. „Ameisenlaufen“)
- Taubheitsgefühle
- subkutane Schwellung (lymphatische Symptome)
- Gliederschmerzen („Bends“)
- gürtelförmige Schmerzen
- Lähmungen
- Blasenentleerungsstörungen
- Koordinations- und Gangstörungen
- Seh-, Hör- und Sprachstörungen
- Schwindel
- Übelkeit
- Bewusstseinsstörungen
- körperliche Schwäche
- Atembeschwerden
- Herz-Kreislauf Probleme (Brustenge, Schock)
- CAVE: schnelle Symptomveränderungen nach Ende des Tauchgangs vor und nach Behandlungsbeginn möglich
Dekompressionskrankheit (abhängig von Tiefe bzw. Druck)
- 0 m = 1 bar
- periphere Haut- und Nervenirritationen („Taucherflöhe“)
- Ermüdungserscheinungen
- Kopfschmerzen, Übelkeit, Schwindel
- Gefäßverschlüssen durch Gasembolien (ggf. in Kombination mit AGE)
- 10 m = 2 bar
- Seh-, Hör- und Sprechstörungen
- Dys- & Parästhesien
- Muskel-, Knochen- & Gelenkschmerzen („bends“)
- Thoraxschmerz & Dyspnoe
- 20 m = 3 bar
- Paresen, Para- & Tetraplegie
- Koordinationsstörungen
- Miktions-, Defäkations- und Erektionsstörungen
- 30 m = 4 bar
- Somnolenz
- Krämpfe
- Bewusstlosigkeit & Koma
Barotrauma
- Hörstörungen, Schwindel, Übelkeit, Erbrechen, Nystagmus bei Trommelfellperforation
- Schmerzen, Nasenbluten bei Nasennebenhöhlenfrakturen
- Husten, Dyspnoe bei Pneumothorax
- Schmerzen, Dyspnoe, Tachypnoe, Tachykardie, RR-Abfall bei Spannungspneumothorax
arterielle Gasembolie
- Verwirrtheit, Apathie, Bewusstlosigkeit
- Schwindel, Erbrechen
- Sprach- und/oder Sehstörungen
- nervale Ausfälle unterschiedlicher Ausprägung
Diagnostik
- Basismonitoring mit EKG, RR, SpO2, Temperatur zur Überprüfung der Vitalparameter
- BZ-Messung und Pupillen-Check zum Ausschluss neurologischer Ursachen
- klinische Untersuchung mit Auskultation (Rasselgeräusche? Lungenödem? Pneumothorax? Barotrauma?)
- Suche nach Anzeichen für etwaige andere Ätiologie des Tauchunfalls
- (Fremd-)Anamnese bzgl. Tauchtiefe, Auftauchgeschwindigkeit, Atemgasgemisch, etwaigen Tauchpartner*innen
Therapie
- Lagerung
- bei Dekompressionskrankheit: Linksseitenlage zur Vermeidung pulmonaler Embolien, ggf. Flachlagerung oder stabile Seitenlage
- bei Barotrauma: Lagerung mit angehobenem Oberkörper, ggf. Schocklage; bei Pneumothorax Lagerung auf betroffene Seite
- bei arterieller Gasembolie: Lagerung in Abhängigkeit vom Bewusstseinszustand (Flachlagerung oder stabile Seitenlage)
- Gabe 100 % O2 oder Atemgas mit dem höchsten verfügbaren Sauerstoffanteil bis zur taucherärztlichen Untersuchung (auch wenn symptomfrei nach < 30 min)
- Atemwegssicherung (Masken-CPAP/NIV oder High-Flow-O2 bei insuffizienter Oxygenierung und ausreichender Vigilanz Intubation vorziehen; Grund: fortlaufende neurologische Beurteilung)
- bei Spannungspneumothorax Entlastungspunktion
- wenn möglich Trinken von 0,5 – 1 L alkohol- oder koffeinfreier Getränke, sonst i.v.
- pVK-Anlage und Flüssigkeitstherapie mit kristalloider VEL (500 – 1000 mL/h bei Hypovolämie)
- etwaige Medikamente haben laut S2k-Leitlinie „Tauchunfall“ keine wissenschaftlich eindeutig nachgewiesene Wirksamkeit; ggf. medikamentöse Maßnahmen erwägen
- 5 – 10 mg Diazepam oder 2,5 – 5 mg Midazolam i.v. zur Sedierung
- 5 – 10 mg Morphin i.v. zur Analgesie
- 31 – 62 mg Dimenhydrinat i.v. zur Antiemese
- keine „nasse Rekompression“
- klinische und neurologische Untersuchungen frühestmöglich und im Verlauf
- Temperaturmanagement (CAVE: kein Auskühlen, keine Überhitzung)
- ggf. Anlage Blasenkatheter
- Dokumentation und Sicherung Tauchgangsdaten (Tauchcomputer)
- Transport in Klinik mit Möglichkeit der Druckkammerbehandlung
- Indikationen für Druckkammer: milde Symptome (auch nach 30 min O2-Atmung nicht rückläufig) oder schwere Symptome
- keine prinzipielle Präferenz für ein bestimmtes Transportmittel (Abwägung aufgrund aller einsatztechnischen Faktoren
- bei Unklarheiten o.Ä. Kontaktaufnahme mit Taucherärztlicher Telefonberatung
- Nationale DAN-Hotline für Deutschland und Österreich: 00800 326 668 783
- Nationale DAN-Hotline für die Schweiz (via REGA): +41 333 333 333 (oder 1414 für Anrufe innerhalb der Schweiz)
Behandlungsalgorithmus gemäß S2k-Leitlinie „Tauchunfall“
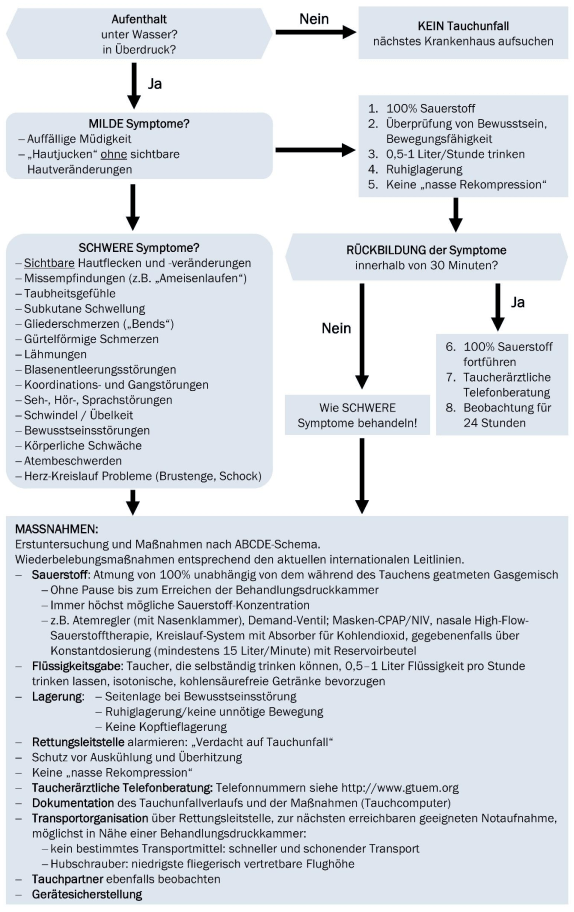
primäre Ziele der Rekompressionsbehandlung bei Tauchunfällen
- Kompression der Gasbläschen auf ein geringeres Volumen, um ihren lokalen Druck zu vermindern und den Blutfluss wieder zu ermöglichen (mechanischer Effekt),
- genügend Zeit zur Resorption der Gasbläschen zu gewinnen,
- Erhöhung des Sauerstoffgehaltes im Blut, um das Sauerstoffangebot der betroffenen Gewebe zu erhöhen.
Differenzialdiagnose SIPE – „Swimming-induced pulmonary edema“
Das SIPE oder auch „immersion pulmonary edema“ ist eine seltene Differenzialdiagnose bei Tauchunfällen. Diese scheint vor allem bei sonst gesunden Erwachsenen aufzutreten, die sich in kaltem Wasser körperlich verausgaben haben (egal ob Taucher*innen oder Schwimmer*innen). Über prädisponierende Faktoren herrschen Uneinigkeiten in der Wissenschaft.
Die Pathophysiologie des SIPE ist nicht abschließend geklärt. Vermutet wird aber, dass es infolge des Eintauchens in kaltes Wasser zur Umverteilung von Blut aus den Extremitäten kommt und ein zentralvenöses Pooling folgt. Dadurch steigt die Vorlast sowie der pulmonalarterielle Druck (PAP) und der pulmonale Wedge-Druck (PAWP; Lungenkapillaren-Verschlussdruck). Dies führt aufgrund einer dysfunktionalen Kapillar-alveolar-Barriere zum Lungenödem. Weitere Faktoren, die die Ausprägung des SIPE fördern sind…
- eine flache Körperlage im Wasser,
- ein Hypertonus und
- eine linksventrikuläre Hypertrophie.
Um das SIPE von einem Lungenödem infolge eines Ertrinkungsunfalls zu unterscheiden, ist aktuell die Anamnese das Fundament der Diagnostik, denn bei Aspiration ist der Ertrinkungsunfall die wahrscheinlichere Erklärung.
Die SIPE-Symptome bilden sich i.d.R. nach 48 Stunden vollständig zurück. Bzgl. der Therapie des SIPE gibt es aktuell noch keine einheitlichen, evidenzbasierten Empfehlung
Hypothermie
In der Regel geht ein Ertrinkungs- oder Tauchunfall mit einer Hypothermie als zusätzliches Symptom einher. Eine Hypothermie entsteht aufgrund von Verdunstungsverlusten, Konvektion, Wärmestrahlung und Wärmeleitung. Bei Aufenthalt im Wasser steigt die Wärmeleitung um das 20- bis 30-Fache an. Zur Hypothermie kann es aber nur kommen, wenn der Körper nicht mehr ausreichend kompensieren kann und der Verlust von Wärme die Produktion überwiegt.
Ist der Körper Kälte ausgesetzt, so wird der Hypothalamus versuchen, die Wärmeproduktion mittels Kältezittern und Aktivierung der Schilddrüsen- und Nebennierenfunktion zu steigern. Durch die höhere Produktion von Katecholaminen kommt es zu einer Vasokonstriktion, welche die Wärmeverluste in der Peripherie verringert.
Wichtig ist es in Bezug auf die Hypothermie zu erwähnen, dass…
- … Patient*innen bis auf 28 °C KKT abkühlen können und trotzdem bei Bewusstsein sind. (CAVE: Gefahr der Fehleinschätzung des Schweregrades)
- … dilatierte Pupillen sowie auch Leichenflecke und Leichenstarre bei Hypothermie kein sicheren und verlässlichen Todeszeichen sind.
- … das Gehirn eine KKT von 18 °C 10-mal länger tolerieren kann als 37 °C.
- … diese auch neurologischen Schäden vorbeugen kann. (O2-Bedarf sinkt pro 1 °C um 6 %)
Einteilung
Die Hypothermie lässt sich zum einen in die nachfolgenden Schweregrade einteilen:
| Schweregrad | Körperkerntemperatur (KKT) | Symptome |
|---|---|---|
| mild | 35 – 32 °C | – Kältezittern, Frösteln – blasse Haut – erhöhter Muskeltonus – tiefe Atmung – periphere Vasokonstriktion – beginnende Bewusstseinsstörung – initial Hypertonie, Tachykardie & -pnoe (Abfall bei anhaltender Hypothermie) – Abfall des Herzzeitvolumens – Verminderung der renalen tubulären Resorptionsfunktion („Kältediurese“) – Abnahme der Leber- und Nebennierenfunktion |
| moderat | 32 – 28 °C | – blaugraue Haut – Bradykardie, Hypotonie erhöhter Muskeltonus – fehlende Kompensationsmechanismen wie Kältezittern – Antriebslosigkeit – zunehmende Bewusstseinstrübung bis Somnolenz – Koma i.d.R. erst unter 30 °C KKT |
| schwer | < 28 °C | – Abnahme Eigenatmung bis Apnoe – Arrhythmien bis Kammerflimmern – fehlende höhere neurol. Funktionen |
Eine weitere Möglichkeit der Einteilung der Hypothermie ist das Schweizer Klassifizierungssystem zur Stadieneinteilung, welches die Stadien anhand klinischer Symptome voneinander abgrenzt.
| Stadium | Kennzeichen | KKT |
|---|---|---|
| Stadium I | „Frierreaktion“ ansprechbare, bewusstseinsklare Patient*in mit Kältezittern | 35 – 32 °C |
| Stadium II | „Erregungsabnahme“ schwere ansprechbare Patient*in mit Bewusstseinstrübung ohne Zittern | < 32 – 28 °C |
| Stadium III | „Lähmung“ nicht ansprechbare, bewusstlose Patient*in mit Lebenszeichen | < 28 – 24 °C |
| Stadium IV | „Scheintodes“ (reversibel) keine oder nur minimale Lebenszeichen, minimaler Kreislauf, Atem- und Herzkreislaufstillstand | < 24 °C |
| Stadium V | Tod infolge irreversibler Hypothermie | < 15 °C |
Maßnahmen
- sofortige Entfernung nasser Kleidung
- Vorbeugung weiterer Auskühlung durch Aluminiumrettungsdecke, warme Kleidung, Kopfbedeckung, Verabreichung warmer Getränke (CAVE: bei Kindern an Kopfbedeckung denken, da 50 % des Wärmeverlustes über Kopf und Nacken geschehen)
- bei fehlenden Vitalfunktionen Reanimation gemäß aktuellen Leitlinien (Kapitel „besondere Umstände“, Bereich „Hypothermie“ der GRC-Leitlinie „Reanimation 2021“
- Verzicht auf Reanimation nur bei Hypothermie nur bei tödlicher Verletzung/Erkrankung, prolongiertem Atemstillstand oder nicht komprimierbarem Thorax
- Intubation, wenn notwendig, wegen Möglichkeit der Induktion von Rhythmusstörungen vorsichtig durchführen (wenn möglich, aktive Atemgasklimatisierung mit 40 – 46 °C)
- sofern möglich Transport instabiler Patient*innen (RRsyst. < 90 mmHg, ventrikuläre Herzrhythmusstörungen , Körperkerntemperatur < 30 °C) mit ständig verfügbarem extrakorporalem Kreislauf (ECLS/ECMO)
- CAVE: „Afterdrop“, also Bergungstod durch Bewegung der Patient*innen, mit der Folge einer Umverteilung kühleren Blutes aus der Peripherie nach zentral; daher Rettung nur in waagerechter Position sowie komplett immobilisiert
- CAVE: Induktion von Herzrhythmusstörungen durch Blutumverteilung, daher dauerhaftes Monitoring der Vitalparameter sowie EKG-Diagnostik mit ständiger Reanimationsbereitschaft
weitere Leitlinien und Informationen
Im „Leitlinien kompakt“-Register in der Kategorie „Tauchmedizin“ findet Ihr viele weitere Leitlinien-Zusammenfassung zu allen Notfällen, die in Verbindung mit Wasser und Tauchen stehen.
Quellen
- Adams, Hans Anton, Andreas Flemming, Lars Friedrich, Heiner Ruschulte, und Ralf Hoppe. Taschenatlas Notfallmedizin. 3., Überarbeitete Auflage. Stuttgart New York: Georg Thieme Verlag, 2016.
- Claus, J., K. Kluba, und A. Gries. „Tauchunfälle: Aspekte der prä- und innerklinischen Notfallversorgung“. Notfall + Rettungsmedizin 21, Nr. 7 (November 2018): 615–26. https://doi.org/10.1007/s10049-018-0530-8.
- DLRG Bundesverband. „Statistik Ertrinken“. DLRG, 23. Februar 2023. https://www.dlrg.de/informieren/die-dlrg/presse/statistik-ertrinken?gclid=Cj0KCQjwnrmlBhDHARIsADJ5b_k18nQSvHS94m7xQ3IAANAwBRxWYcdS_89pqS_iUlwrkOxcHcgXsVAaAuanEALw_wcB.
- Gesellschaft für Tauch- und Überdruckmedizin (GTÜM e.V.). S2k-Leitlinie Tauchunfall 2022-2027. Verfügbar unter: http://www.awmf.org/leitlinien/detail/ll/072-001.html (Zugriff am 2023/07/24)
- Hufnagel, Michael. „Ertrinken – Niedrige Überlebensrate trotz ‚Extracorporeal life support‘ (ECLS)“. Der Notarzt 32, Nr. 02 (21. April 2016): 55–55. https://doi.org/10.1055/s-0042-104570.
- Lewejohann, Jan-Christoph. „Unterkühlung, Ertrinken und Tauchunfälle“. Springer Medizin – e.Medpedia, 28. September 2022. https://www.springermedizin.de/emedpedia/paediatrie/ertrinkungsunfaelle-bei-kindern?epediaDoi=10.1007/978-3-642-54671-6_133.
- Lott, Carsten, Anatolij Truhlář, Anette Alfonzo, Alessandro Barelli, Violeta González-Salvado, Jochen Hinkelbein, Jerry P. Nolan, u. a. „Kreislaufstillstand unter besonderen Umständen: Leitlinien des European Resuscitation Council 2021“. Notfall + Rettungsmedizin 24, Nr. 4 (Juni 2021): 447–523. https://doi.org/10.1007/s10049-021-00891-z.
- Merz, S., B. Kumle, M. Simon, C. Benk, und M. Henschen. „Beinahe-Ertrinken eines Einjährigen: Versorgung vom Ersthelfer bis zum extrakorporalen Verfahren“. Notfall + Rettungsmedizin 20, Nr. 8 (Dezember 2017): 682–87. https://doi.org/10.1007/s10049-017-0301-y.
- Michel, Olaf. „Tauch-, Surf- und Schwimmfolgen: Barotrauma, Otitis und Co. gekonnt kurieren“. HNO Nachrichten 52, Nr. 6 (Dezember 2022): 16–23. https://doi.org/10.1007/s00060-022-8457-6.
- Müller, Sönke. Memorix Notfallmedizin. 10., Aktualisierte Auflage. Memorix. Stuttgart New York: Georg Thieme Verlag, 2017.
- Nolan, Jerry P., Claudio Sandroni, Bernd W. Böttiger, Alain Cariou, Tobias Cronberg, Hans Friberg, Cornelia Genbrugge, u. a. „Postreanimationsbehandlung: Leitlinien des European Resuscitation Council und der European Society of Intensive Care Medicine 2021“. Notfall + Rettungsmedizin 24, Nr. 4 (Juni 2021): 524–76. https://doi.org/10.1007/s10049-021-00892-y.
- Schmitz, Jan, Stefanie Jansen, Moritz Meyer, und Jochen Hinkelbein. „Tauchunfälle“. Notfall + Rettungsmedizin 25, Nr. 4 (Juni 2022): 285–93. https://doi.org/10.1007/s10049-021-00965-y.
- springermedizin.de. „Neue Leitlinie: Tauchunfälle richtig versorgen“, 11. März 2016. https://www.springermedizin.de/notfallmedizin/neue-leitlinie-tauchunfaelle-richtig-versorgen/9943568?searchResult=7.tauchunfall&searchBackButton=true.
- Stanley, Michael, Jan Dieken, und Rüdiger Franz. „Akute Luftnot nach Tauchgang: ‚Swimming-induced pulmonary edema‘ als Differenzialdiagnose“. Notfall + Rettungsmedizin 25, Nr. 7 (November 2022): 499–503. https://doi.org/10.1007/s10049-021-00940-7.
- Starostzik, Christine. „Das ist bei Tauchunfällen zu tun“. springermedizin.de, 7. Juni 2019. https://www.springermedizin.de/sportmedizin/pneumologische-notfallmedizin/das-ist-bei-tauchunfaellen-zu-tun/16774446?searchResult=1.Das%20ist%20bei%20Tauchunf%C3%A4llen%20zu%20tun&searchBackButton=true.
- Sträter, Andreas. „Ertrinken: Darum kann man nicht um Hilfe schreien“. quarks.de (blog), 9. Juli 2021. https://www.quarks.de/gesundheit/medizin/ertrinken-darum-kann-man-nicht-um-hilfe-schreien/.
- United Nations. „World Drowning Prevention Day“. United Nations. United Nations. Zugegriffen 25. Juli 2023. https://www.un.org/en/observances/drowning-prevention-day.
- Wagner, B.P. „Ertrinkungsunfälle bei Kindern“. Springer Medizin – e.Medpedia, 31. März 2015. https://www.springermedizin.de/emedpedia/paediatrie/ertrinkungsunfaelle-bei-kindern?epediaDoi=10.1007/978-3-642-54671-6_133.
- Wetsch, Wolfgang A., Jochen Hinkelbein, und Fabian Spöhr. Kurzlehrbuch Anästhesie, Intensivmedizin, Notfallmedizin und Schmerztherapie. 2., Aktualisierte Auflage. Stuttgart New York: Georg Thieme Verlag, 2018. https://doi.org/10.1055/b-006-149436.
- World Health Organization. „World Drowning Prevention Day 2023“. World Health Organization. Zugegriffen 25. Juli 2023. https://www.who.int/campaigns/world-drowning-prevention-day/2023.


Sei der Erste der einen Kommentar abgibt