Jedes Jahr am 14.06., dem Geburtstag von Karl Landsteiner, dem Entdecker der Blutgruppen, findet der Weltblutspendetag statt, um darauf aufmerksam zu machen, wie wichtig das Spenden von Blut oder Plasma ist und dass Blut- & Plasmaspenden dringend benötigt werden. Wie gefährlich der Mangel von Blutkonserven ist, kann man sehr gut in einem Beitrag des ZDF aus dem Januar 2023 erfahren. Ca. 14.000 – 15.000 Blutkonserven und ca. 2.500 Spenden werden tagtäglich in Deutschland benötigt, um alle Patient*innen mit den notwendigen Konserven zu versorgen und das Lagerbestandssollziel von ca. 16.000 – 18.000 Konserven für die jeweils fünf nachfolgenden Tage zu erreichen. Oftmals sind die Blutbanken aber schon froh, wenn die Marke von 10.000 Konserven erreicht wird.
Die Grafiken des NDR zeigt sehr gut, wie sehr Blutkonserven Mangelware sind:
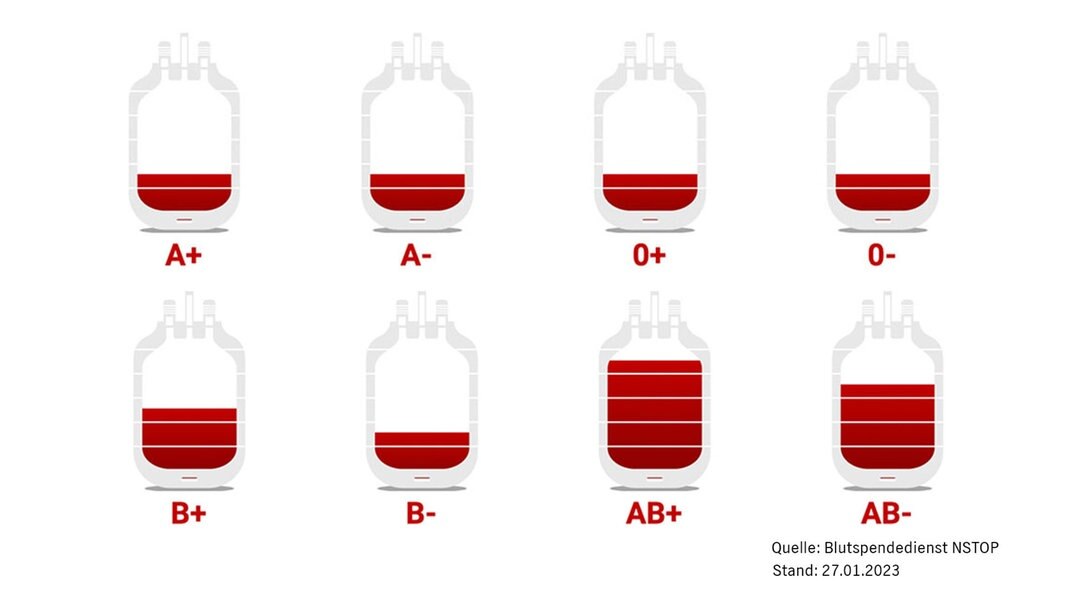
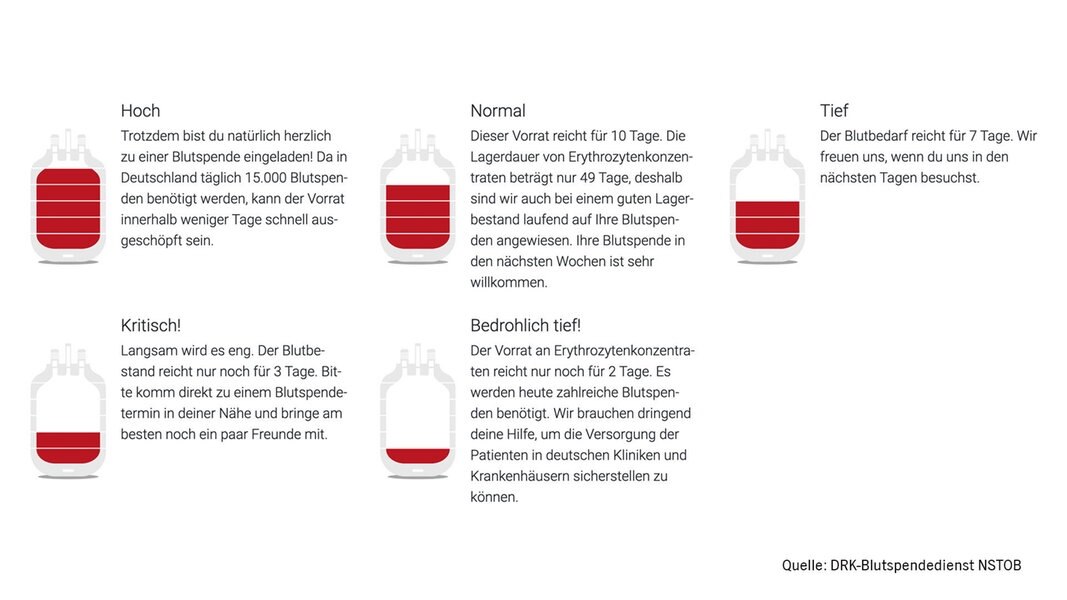
Die Ursachen für diesen Mangel an Blutspenden sind manigfaltig. Oftmals liegt es daran, dass potentielle Spender*innen krank sind, sodass sie nicht zur Spende kommen können, oder dass das Personal der Blutspendedienste selbst erkrankt ist, sodass Spenden gar nicht oder nur in begrenzter Zahl realisierbar sind. Aber auch der demografische Wandel ist Teil des Problems. Die Generation der Babyboomer, welche „treue“ Spender*innen sind, fallen sukzessive altersbedingt weg, und leider kommen zu wenige, junge Spender*innen hinzu. Gleichzeitig lässt die zunehmende Alterung der Gesellschaft auch den Bedarf an Konserven steigen, da diese häufiger auf die lebensrettenden Spenden angewiesen sind (vgl. 2018 wurden 76 % aller Blutkonserven an Menschen > 60 Jahre transfundiert). Folgen dieses Mangels sind verschobene OPs und ggf. auch Todesfälle, weil Patient*innen keine oder nur ungenügend viele Konserven zur Verfügung stehen.
Grundsätzliches zum Blut
Der menschlichen Körper besteht aus einem Gefäßnetz mit ca. 100.000 km Gesamtlänge, durch welches etwa 5 – 6 Liter Blut fließen. Unser Herz pumpt mit jedem Herzschlag 70 mL Blut durch den Körper, was etwa fünf Liter pro Minute entspricht. Unser Blut ist unserer Lebenselixier und erfüllt lebenswichtige Aufgaben wie z.B.
- Transport von Blut von der Lunge in alle Körperzellen sowie Abtransport von CO2 aus dem Körper zur Lunge
- Transport von über die Nahrung aufgenommenen Nährstoffen wie Eiweiße, Fette und Kohlenhydrate vom Darmtrakt zu den Körperzellen
- Transport von Hormonen und anderen wichtigen Botenstoffen im gesamten Körper
- Teil des Immunsystems zur Abwehr von Krankheitserregern
- Teil des Gerinnungssystems
- Teil der Thermoregulation, v.a. zuständig für die gleichmäßige Verteilung der Wärme im Körper
Unser Blut besteht zu ca. 45 % aus festen Bestandteilen. Diese sind zum einen die roten Blutkörperchen (Erythrozyten), welche zu ca. 90 % aus Hämoglobin (roter Blutfarbstoff) bestehen und den weißen Blutkörperchen (Leukozyten), welche Teil der Immunabwehr sind. Zum anderen die Blutplättchen (Thrombozyten), welche eine große Rolle bei der Blutgerinnung spielen. Neben den festen Bestandteilen besteht der restliche Teil des Blutes aus dem Blutplasma. Dieses besteht zu ca. 90 % aus Wasser. Der weitere Anteil des Blutplasmas besteht aus Nährstoffen, Hormonen, Mineralien und mehr als 120 verschiedenen Proteinen. Diese Proteine übernehmen vielfältige Aufgaben im menschlichen Körper, darunter z.B.
- Albumin, welches für den Transport von Stoffwechselprodukten von Bedeutung ist und weitere Aufgaben bei der Stabilisierung des Flüssigkeitshaushaltes spielt
- Immunglobuline (Antikörper), die dem Körper helfen eingedrungene Krankheitserreger zu identifizieren und unschädlich zu machen
- Gerinnungsfaktoren, welche ein zentraler Bestandteil des Blutgerinnungssystems sind
Unser Blut lässt sich in die Blutgruppen A, B, AB und 0 klassifizieren. Das AB0-System ist 1901 vom österreichischen Wissenschaftler Karl Landsteiner entdeckt worden, welcher 40 Jahre später auch noch das Rhesus-System mit weiteren Klassifikationskriterien entdeckte. Bzgl. der Rhesus-Gruppe verteilen sich das Merkmal Rhesus positiv mit 85 % und das Merkmal Rhesus negativ 15 %.
Die weitere Verteilung der Blutgruppen in der Allgemeinbevölkerung hat der DRK Blutspendedienst in der nachfolgenden Grafik schön aufbereitet.
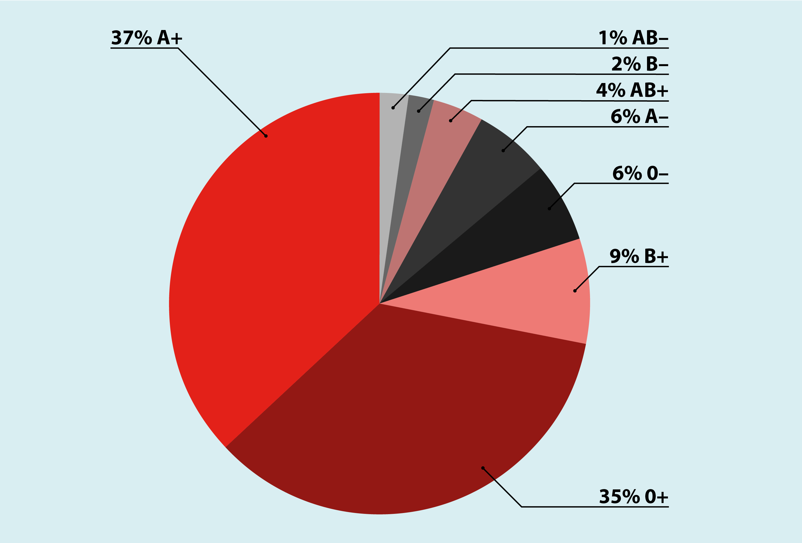
Grundsätzliches zur Blutspende
Ca. 80 % in Deutschland brauch in ihrem Leben einmal eine Blutspende, egal welcher Art von Spende (Vollblutspende oder nur Blutbestandteile wie Blutplasma oder Thrombozyten). Eine Blutspende kann hierbei im Schnitt bis zu drei Leben retten. In der heutigen Zeit erhalten die meisten Empfänger*innen nur noch die Blutbestandteile, die sie benötigen, d.h. die Vollblutkonserve wird in rote Blutkörperchen, Blutplasma und Blutplättchen aufgeteilt.
Bzgl. der Haltbarkeit der jeweiligen Blutkonserven lässt sich sagen, dass Erythrozyten, also die roten Blutkörperchen bei 4 °C bis zu 35 Tage, das Blutplasma bei – 40 °C bis zu zwei Jahre und die Thrombozyten bei 20 – 24 °C nur vier Tage haltbar sind.
Bzgl. der Spender*innen-Seite lässt sich sagen, dass ca. 33 % der Bevölkerung spendefähig wären, jedoch haben nur 6,7 Millionen Menschen im Jahr 2021 in Deutschland Vollblut gespendet, wobei Männer ein kleines bisschen spendenbereiter sind als Frauen und Menschen > 30 Jahre im Vergleich zur Gruppe der 18- bis 30-Jährigen ebenfalls. Der Geschlechterunterschied ist ggf. auch dadurch zu erklären, dass Männer mehr Vollblut spenden dürfen als Frauen (Männer max. 6 Mal pro Jahr, Frauen aufgrund der Menstruation nur max. 4 Mal). Bezogen auf die Plasmaspende gibt es keine unterschiedlichen Regelungen. Plasma darf innerhalb von zwölf Monaten bis zu 60-mal gespendet werden.
Hinsichtlich der Spendenbereitschaft sieht mal seit einigen Jahren einen rückläufigen Trend. 2011 gab es gesehen auf 1.000 Einwohner*innen laut Paul-Ehrlich-Institut 95 Spenden. Im Jahr 2019 waren es nur noch 79 Spenden. Im selben Zeitraum sank die Zahl der Vollblutspenden von ca. 5.000.000 auf nicht einmal mehr 4.000.000. Um die Bereitschaft zur Blut- & Plasmaspende zu heben, kommt es laut einiger Studien vor allem darauf an, frühzeitig über die Notwendigkeit von Blut- und Plasmaspenden, auch schon in der Schule aufzuklären. Zudem sei es auch wichtig, den Zugang zur Spende zu erleichtern, z.B. durch angepasstere Öffnungszeiten oder den häufigeren Einsatz mobiler Spendeteams. Schlussendlich ist aber auch von Relevanz den Kontakt zu den schon bestehenden Blutspender*innen zu halten (z.B. Erinnerung an die nächsten Spendetermine) oder durch z.B. größere Telefonaktionen neue Spender*innen zu akquirieren.

Zahlen zur Blutspende
In Deutschland haben 2021 insgesamt 6.497.333 Spenden (Blut- & Plasma) stattgefunden, hiervon waren es ca. 3,7 Millionen Vollblutspenden, ca. 2,79 Millionen Apheresespenden (2,6 Millionen Plasma-, 109.051 Thrombozyten-, 251 Granulozyten-, 420 Erythrozyten- und 51.686 Multikomponentenspenden) sowie 512 Eigenblutspenden. Dies entspricht 44 Vollblutspenden pro 1.000 Einwohner (2020: ebenfalls 44 pro 1.000 Einwohner) und 34 pro 1.000 Einwohner an Apheresespenden (2020: 33 auf 1.000 Einwohner).
Durch die Spenden konnten 595.835 Transfusionseinheiten Thrombozytenkonzentrate (TK) generiert werden, der Höchststand bezogen auf die letzten 10 Jahre. Ca. 500.000 der Einheiten konnten transfundiert werden, was dem er zweithöchste Wert seit Beginn der Datenerfassung (1998) entspricht. Des Weiteren wurden 872.177 Einheiten Plasma zur Behandlung von Patient*innen verwendet.
Zum Vergleich hier die Zahlen aus einigen anderen europäischen Staaten sowie den USA:
| Land | Einwohner | Zahlen zur Blut- & Plasmaspende |
|---|---|---|
| Dänemark | 5.873.420 (Stand: 01.01.2022) | – Gesamtspenden: 282.131 Spenden (2019), 293.221 (2020) und 291.934 (2021) – Vollblutspenden: 204.817 (2019) – TK-Einheiten: 2.379 (2019) – Plasma: 41.817 L (2019) |
| Frankreich | 68.042.591 (Stand: 2023) | – Gesamtspenden: 2.700.000 Spenden (2021; Rückgang um 2,1 % zu 2020) – Vollblutspenden: 2.400.000 (2021) – TK-Einheiten: 90.000 (2021) – Plasmaspenden: 260.000 (2021) |
| Griechenland | 10.320.227 (Stand: Juli 2023) | – Vollblutspenden: 480.000 (2018), 382.833 (2019) – TK-Einheiten: 18.285 (2018) bzw. 17.106 (2019) |
| Großbritannien | 68.138.484 (Stand: 2023) | – Blutspender*innenzahl: 753.550 (2020/2021; Rückgang um 6,7 % zum Vorjahr) – EK-Einheiten: 1.380.000 (2020/2021) |
| Italien | 58.850.717 (Stand: 01.01.2023) | – Blutspender*innenzahl: 1.700.000 (2021, Anstieg um 1,65 % zu 2020) – Gesamtspenden: 2.900.000 (2020), 3.000.000 (2021) – Vollblutspenden: 2.560.000 (2019) – TK-Einheiten: 44.372 (2021) – Plasmaspenden: 386.673 (2021) – Multikomponentenapheresen: 58.082 (2021) |
| Niederlande | 17.815.508 (Stand: 01.01.2023) | – Vollblutspenden: 412.682 (2018), 413.653 (2019), 411.518 (2020), 407.203 (2021) – Plasmaspenden: 172.000 (2018), 181.000 (2019) – TK-Einheiten: 5050 (2018), 5274 (2019) |
| Polen | 38.179.800 (Stand 31.03.2021) | – Vollblutspenden: 1.240.000 (2019), 1.100.000 (2020) – TK-Einheiten: 136.000 (2019), 129.515 (2020) – Plasmaspenden: 1.370.000 (2019), 1.260.000 (2020) |
| Schweden | 10.452.326 (Stand: 31.12.2021) | – Vollblutspenden: 409.187 (2018), 406.006 (2019), 370.798 (2020) – Thrombozytapheresen: 7.628 (2020), 7.141 (2021) – Plasmapheresen: 18.605 (2018), 19.872 (2019), 15.700 (2020), 15.129 Liter (2021) |
| Tschechien | 10.500.000 (Stand: 2021) | – Blutspender*innenzahl: 270.000 (2018), 277.000 (2019) – Vollblutspenden: 410.414 (2018), 423.000 (2019) – Plasma: 605.900 L (2018), 625.000 L (2019) – TK-Einheiten: 28.400 (2018), 30.000 (2019) |
| Ungarn | 9.689.010 (Stand: 01.01.2022) | – Gesamtspenden: 400.000 (2018, 2019) – Vollblutspenden: 383.000 (2018), 377.000 (2019) – TK-Einheiten: 21.000 (2018), 18.370 (2019) |
| Österreich | 8.978.929 (Stand: 01.01.2022) | – Vollblutspenden: 400.000 (2018), 337.561 (2019), 332.917 (2020), 349.279 (2021) – TK-Einheiten: 26.000 (2018), 30.129 (2019) – Plasma: 507.000 L (2018), 500.000 L (2019) |
| USA | 333.287.557 (Stand: 2022) | – Blutspender*innenzahl: 8.000.000 (2017), 7.300.000 (2019) – Gesamtspenden: 11.100.000 (2017), 11.000.000 (2019) – Plasmaspenden: 3.200.000 (2017), 2.700.000 (2019) |
Wofür werden Blutspenden benötigt?
- Krebserkrankungen (ca. 19 %)
- Herzerkrankungen (ca. 16)
- Magen- & Darmerkrankungen (ca. 16 %)
- Verletzungen (ca. 12 %)
- Leber- & Nierenerkrankungen (ca. 6 %)
- Blutarmut & Blutkrankheiten (ca. 5 %)
- Geburtskomplikationen (ca. 4 %)
- Gelenk- & Knochenerkrankungen (ca. 4 %)
- Sonstiges (ca. 18 %)
In manchen Fällen werden pro Patient*in schweren Fällen ggf. auch 10 oder sogar bis zu 100 Blutkonserven benötigt.
Blutspendearten
Für die Blut- und Plasmaspende gibt es zwei Verfahren, mit welchen die Entnahme aus dem Körper der Spender*innen durchgeführt werden. Die Vollblutspende erfolgt über die Abnahme des Blutes aus der Armbeuge. Für die Entnahme von Plasma bzw. den weiteren Einzelstandteilen des Blutes wird das Apherese-Verfahren genutzt. Hierbei wird Vollblut aus dem Körper durch eine Apheresemaschine geleitet, dort zentrifugiert und die Einzelbestandteile entnommen. Das restliche Blut wird dann wieder in den Körper zurückgeführt.
- Vollblutspende
- Entnahme von ca. 500 mL Vollblut
- Blut wird nach Spende in Bestandteile aufgetrennt und weiterverarbeitet
- Spende selbst dauert ca. 10 min
- Frauen dürfen vier, Männer sechs Mal innerhalb von zwölf Monaten Vollblut spenden
- Plasmaspende
- Entnahme über Apherese-Verfahren
- Plasmamenge hängt vom Körpergewicht der Spender*innen ab
- Spende selbst dauert ca. 45 min
- Blutplasma wird bei großen Blutverlusten oder bei Gerinnungsstörungen transfundiert und bildet die Basis für wichtige Arzneimittel
- Zwischen zwei Plasmaspenden müssen mindestens drei Tage liegen. Innerhalb von zwölf Monaten sind maximal 60 Plasmaspenden möglich
- Erythrozyten-Spende
- Entnahme über Apherese-Verfahren
- Spende selbst dauert ca. 30 min
- maximal drei Erythrozytenspenden innerhalb von zwölf Monaten möglich
- Körpergewicht von über 70 Kilogramm als Vorraussetzung
- Erythrozyten-Konzentrate erhalten Menschen bei hohem Blutverlust
- Thrombozyten-Spende
- Entnahme über Apherese-Verfahren
- Spende selbst dauert ca. 90 – 120 min
- Zwischen zwei Thrombozyten-Spenden müssen mindestens 14 Tage vergehen. Innerhalb von zwölf Monaten sind maximal 26 Thrombozyten-Spenden möglich.
- Thrombozyten-Konzentrate helfen, wenn die Blutgerinnung gestört ist.
Ablauf der Blutspende
Wie genau eine Blutspende abläuft, hat der Blutspendedienst Suhl sehr schön interaktiv veranschaulicht (HIER). Die Blutspende selbst dauert im Schnitt knappe 30 bis 40 Minuten.
Nach der Spende ist man für einen bestimmten Zeitraum gesperrt, damit sich der Körper regenerieren kann. Die Fristen für die verschiedenen Spendenarten sehen wie folgt aus:
- Vollblut zu Vollblut = 8 – 12 Wochen
- Plasma zu Plasma = 3 – 7 Tage
- Plasma zu Vollblut = 1 Woche
- Vollblut zu Plasma = 2 – 4 Wochen
Zusätzlich gibt ein nach oben und unten Altersgrenzen für die Blutspende. Die Blutspende ist erst, bei bestehender und abgeklärter Gesundheit möglich. Die Altersobergrenze liegt bei 68 Jahren. Es gibt jedoch die Ausnahme, dass Personen, bei denen keine gesundheitlichen Gründe dagegen sprechen, nach ärztlichen Urteil auch mit über 68 Jahren Blut spenden. Zusätzlich besteht die Regelung, dass man als Erstspender*in maximal 60 Jahre alt sein, aber auch hier gibt es nach ärztlicher Zustimmung Ausnahmeregelungen.
Auf der Webseite des DRK-Blutspendedienst könnt ihr einen kostenlos & schnellen Test machen, ob ihr Blut spenden dürft. Dieser berücksichtigt auch die nachfolgenden Ausschluss- oder Rückstellungskriterien.
Ausschluss- oder Rückstellungskriterien
dauerhafte Ausschlusskriterien
- schwere Herz- und Gefäßkrankheiten
- schwere Erkrankungen des Zentralnervensystems
- klinisch relevante Blutgerinnungsstörungen
- wiederholte Ohnmachtsanfälle oder Krämpfe
- andere schwere aktive/chronische Krankheiten des gastrointestinalen, urogenitalen, hämatologischen, immunologischen, metabolischen, renalen oder respiratorischen Systems, bei denen die Blutspende eine Gefährdung des Spenders oder des Empfängers nach sich ziehen kann
- bösartige Neoplasien
- Diabetes mellitus, sofern mit Insulin behandelt
- Infektion mit HIV-1/HIV-2, HBV (Ausnahme: ausgeheilte HBV-Infektion), HCV, HTLV-1/-2, Protozoonosen (Babesiose, Trypanosomiasis, Leishmaniose), Syphilis, Malaria, Osteomyelitis, Tuberkulose, Salmonella typhi/paratyphi, chronisch persistierende bakterielle Infektionen (Brucellose, Fleckfieber, andere Rickettsiosen, Lepra, Rückfallfieber, Melioidose, Tularämie)
- Personen mit dem Risiko der Übertragung spongiformer Enzephalopathien (TSE)
- Empfänger von Xenotransplantaten, Frischzellen tierischen Ursprungs
- Personen, die Drogen konsumieren oder Medikamente missbräuchlich zu sich nehmen, oder Verdacht auf
Rückstellungskriterien
- zeitlich begrenzte Rückstellung nach Infektion
- nach gesicherter Ausheilung von Q-Fieber für 2 Jahre
- nach Abklingen der Symptome einer Toxoplasmose für 6 Monate
- nach Abschluss der Behandlung eines rheumatischen Fiebers für 2 Jahre
- nach einer Hepatitis A bzw. dem Nachweis einer HAV-Infektion (IgM-AK) für 4 Monate
- nach fieberhaften Erkrankungen und/oder Durchfallerkrankungen unklarer Ursache für 4 Wochen
- nach Abklingen der Symptome anderer als der oben erwähnten Infektionskrankheiten (mit Ausnahme unkomplizierter Infekte) für mindestens 4 Wochen
- nach einem unkomplizierten Infekt für 1 Woche
- zeitlich begrenzte Rückstellung nach Exposition mit dem Risiko einer übertragbare Infektion
- Sexualverhalten, das deutlich erhöhtes Übertragungsrisiko für durch Blut übertragbare schwere Infektionskrankheiten ggü. der Allgemeinbevölkerung birgt, für 4 Monate
- kontinuierlich länger als 6 Monate dauernder Aufenthalt in einem Gebiet in dem sich HBV-, HCV-, HIV- oder HTLV-1/-2-Infektionen vergleichsweise stark ausgebreitet haben, für 4 Monate nach dem letzten Aufenthalt
- während einer Haft und nach Haftentlassung für 4 Monate
- bei engen Kontakten innerhalb einer häuslichen Lebensgemeinschaft mit dem Risiko einer Infektion mit Hepatitisviren (HBV, HCV, HAV) für 4 Monate nach letztem Kontakt
- Geburt oder Aufwachsen oder kontinuierlich länger als 6 Monate dauernder Aufenthalt in einem Malaria-Endemiegebiet für 4 Jahre
- nach Besuch eines Malaria-Endemiegebietes für min. 6 Monate
- Aufenthalt in einem Gebiet mit fortlaufender Übertragung von transfusionsrelevanten Arboviren wie West-Nil-Virus (WNV), Zika-Virus, Chikungunya-Virus, für eine Frist entsprechend der Inkubationszeit und Virämie
- nach allogenen Gewebetransplantaten und nach großen Operationen für 4 Monate
- nach anderen Operationen im Ermessen des Arztes
- nach Endoskopien mit flexiblen Instrumenten sowie Katheteranwendungen, mit Ausnahme von Einmalkathetern, für 4 Monate
- nach Empfang von autologen und/oder allogenen zellulären Blutprodukten und/oder therapeutischem Plasma für 4 Monate
- nach invasiver Exposition, auch Schleimhautkontakt, gegenüber Fremdblut bzw. Verletzungen mit durch Fremdblut kontaminierten Injektionsnadeln oder Instrumenten für 4 Monate
- nach einer Akupunktur, falls diese nicht unter aseptischen Bedingungen mit Einmalnadeln durchgeführt wurde, für 4 Monate
- nach Tätowierungen sowie anderen kosmetischen Eingriffen mit Haut- oder Schleimhautverletzungen für 4 Monate
- nach einem kleinen operativen Eingriff oder einer Zahnextraktion für 1 Woche und nach abgeschlossener Wundheilung,
- nach zahnärztlicher Behandlung sowie professioneller Zahnreinigung für 1 Tag
- zeitlich begrenzte Rückstellung nach Impfungen
- nach Verabreichung von Lebendimpfstoffen (z. B. gegen Gelbfieber, Röteln, Masern, Mumps, Varizellen, Typhus, Cholera) für 4 Wochen
- nach Impfung gegen Tollwut bei Verdacht auf Exposition für 12 Monate
- nach Hepatitis-B-Impfung für 4 Wochen
- sonstige Rückstellungsgründe
- nach Verabreichung von Sera tierischen Ursprungs für 12 Monate
- während und 6 Monate nach Schwangerschaft und während der Stillzeit
- nach Einnahme einer medikamentösen HIV-Präexpositionsprophylaxe für 4 Monate
- nach Medikamenteneinnahme in Abhängigkeit von der Pharmakokinetik und der Indikation des angewendeten Medikamentes
- mit Allergiesymptomen zum Zeitpunkt der Spende, die das Allgemeinbefinden des Spenders einschränken
- mit Alkoholmissbrauch (Alkoholkranke dürfen nach 12-monatiger Abstinenz zugelassen werden)
- Verhalten oder einer Tätigkeit, das/die ein hohes Risiko für durch Blut übertragene Infektionskrankheiten birgt, z. B. bei beruflichen oder anderen Expositionen gegenüber hochpathogenen Erregern, nach Beendigung des Verhaltens oder der Tätigkeit für einen Zeitraum, der je nach Krankheit und Verfügbarkeit geeigneter Tests festgelegt wird
- Expositionsrisiko bei besonderen epidemiologischen Situationen, wie Epidemien oder Ausbrüchen, angepasst an die entsprechende Situation
Am 01.04.23 trat die Gesetzesänderung des Transfusionsgesetz in Kraft, mit einer Umsetzungsfrist von 4 Monaten, die dafür sorgt, dass z.B. folgende Regelungen entfallen oder geändert wurden:
- Unterscheidungskriterien zwischen heterosexuellen Blutspendenden und Blutspendenden mit MSM-Hintergrund (zukünftig wird für Rückstellung ausschließlich das sexuelle Risikoverhalten und nicht die sexuelle Orientierung berücksichtigt)
- bestehende Altersgrenze für Blutspende wird aufgehoben
- Ermöglichung von telemedizinischen Verfahren zur Spenderzulassung
Risiken und Nebenwirkungen der Blutspende
- Kreislaufprobleme mit leichtem Schwindel bis Bewusstlosigkeit (v.a. wenn wenig getrunken wurde)
- Übelkeit, sehr selten mit Erbrechen
- Schmerzen und Bluterguss (Hämatome) an der Einstichstelle, lokale Entzündungen
- ggf. Schädigung von Hautnerven an der Einstichstelle (langanhaltende oder dauerhaft bleibende Beeinträchtigungen sind extrem selten)
- leichtes Kribbeln der Finger, der Zehen, der Zunge oder im Mund (ausgelöst durch gerinnungshemmende Mittel, die man bei einer Plasmaspende erhält)
Wie geht es mit den Konserven weiter?
- sowohl deine Blutprobe für die Laboruntersuchung als auch die Blutkonserve und der von dir vor der Spende ausgefüllte Spender-Fragebogen erhalten einen identischen Strichcode
- Untersuchung der Blutprobe auf bestimmte Krankheitserreger im Labor
- wenn Spende unauffällig ist und eindeutig der Spenderin oder dem Spender zugeordnet werden kann, wird sie verwendet (Spender*innen und falls gewünscht auch der/die Hausärzt*in werden bei Laborabweichungen informiert)
- Aufteilung der Vollblutspende in seine Bestandteile
- Lagerung der Bestandteile für die gesetzlich vorgesehenen Fristen (Thrombozyten: 4 Tage; Plasma: ca. 2 Jahre
- Abrufen der benötigten Konserve aus Blutbank durch behandelnde Ärzt*innen
- nach Prüfung der Kompatibilität erfolgt die Transfusion
Nach jeder Spende prüfen Labor-Mitarbeiter das entnommene Blut. Sind bestimmte Werte problematisch oder stellen sie Krankheitserreger fest, informieren sie den Spender – auf Wunsch auch dessen Hausarzt – und schließen das gespendete Blut von der Verwendung aus. Entdecken die Experten nichts, ist das Blut bereit für eine Transfusion.
Alternativ kann das Blutplasma auch für die Herstellung von Arzneimitteln genutzt werden. Mit dem Blutplasma lassen sich zum Beispiel Gerinnungsfaktor-Präparate für die Behandlung von Hämophilie A (Bluterkrankheit), Fibrinogen für die Behandlung von Blutungen, Thrombin/Fibrinkleber zum lokalen Wunderverschluss, Albumin für die Therapie schwerer Verletzungen oder großflächiger Verbrennungen sowie Immunglobuline für die Behandlung lebensbedrohlicher Infektionen wie Tetanus oder Hepatitis herstellen.
Quellen
- Bundeszentrale für gesundheitliche Aufklärung. „Blut spenden – Alle Informationen zu Blutspenden und Plasmaspenden“. Blut spenden. Zugegriffen 6. Juni 2023. https://www.blutspenden.de/.
- Casper, Vanessa. „Fakten, die für sich sprechen: Blutspende in Zahlen“. RedaktionsNetzwerk Deutschland, 14. Juni 2020. https://www.rnd.de/gesundheit/lasst-fakten-sprechen-blutspende-in-zahlen-FA2ZCMNO3ZHQVFM33HFHUGJYJQ.html.
- DRK-Blutspendedienst Baden-Württemberg – Hessen gemeinnützige Gesellschaft mit beschränkter Haftung. „DRK-Blutspendedienste“. DRK-Blutspendedienste. Zugegriffen 6. Juni 2023. https://www.drk-blutspende.de/.
- DRK-Blutspendedienste. „Verteilung von Blutgruppen“. DRK Blutspende. Zugegriffen 6. Juni 2023. https://www.drk-blutspende.de/verteilung.
- Institut für Transfusionsmedizin Suhl Gemeinnützige GmbH. „Tag der Blutspende“. ITM Suhl gGmbH. Zugegriffen 6. Juni 2023. https://www.blutspendesuhl.de/news-events/aktionen/tag-der-blutspende/.
- Malteser Hilfsdienst e.V. „Blut spenden: alle Fakten“. Aware. Zugegriffen 6. Juni 2023. https://www.malteser.de/aware/engagement/blut-spenden-alle-fakten.html.
- NDR. „Mangel an Blutspenden: ‚Wir sind noch nicht über den Berg‘“. Norddeutscher Rundfunk (NDR). Zugegriffen 10. Juni 2023. https://www.ndr.de/nachrichten/niedersachsen/hannover_weser-leinegebiet/Mangel-an-Blutspenden-Wir-sind-noch-nicht-ueber-den-Berg,blutspende434.html.
- Noll, Dagmar. „Vorräte auf Tiefstand: Warum es an Blutkonserven mangelt“. ZDFheute, 18. Januar 2023. https://www.zdf.de/uri/e9fb5d81-bd32-4b08-9e95-8bd6307d0812.
- Puzik, Claudia. „Bundestag ändert Transfusionsgesetz“. Deutsches Rotes Kreuz (blog), 17. März 2023. https://www.drk-bremen.de/bundestag-aendert-transfusionsgesetz/.
- Statista. „Blutspendenaufkommen in Deutschland – Anzahl nach Spendenart bis 2021“. Zugegriffen 6. Juni 2023. https://de.statista.com/statistik/daten/studie/307919/umfrage/blutspenden-vollbut-apherese-und-eigenblutspenden/.
- Stiftung Gesundheitswissen. „10 Fakten zur Blutspende“. Stiftung Gesundheitswissen. Zugegriffen 6. Juni 2023. https://www.stiftung-gesundheitswissen.de/gesundes-leben/notfall-erste-hilfe/10-fakten-zur-blutspende.
- tagesschau.de. „Zu wenig Blutspenden: DRK warnt wegen fehlender Reserven“. tagesschau.de. Zugegriffen 6. Juni 2023. https://www.tagesschau.de/inland/blutspende-mangel-101.html.
- Wissenschaftlicher Dienst des Deutschen Bundestages. „Spendenaufkommen und Anreize für Blut- und Plasmaspenden in ausgewählten Ländern“, 16. Februar 2023. https://www.bundestag.de/resource/blob/939022/8917f7fd747cae692eecf3b2b1c3d74f/WD-9-007-23-pdf-data.pdf.


Sei der Erste der einen Kommentar abgibt