veröffentlichende Fachgesellschaft: Royal Children’s Hospital Melbourne (RCH)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 01.09.2023
Ablaufdatum:
Quelle/Quelllink: https://www.rch.org.au/clinicalguide/
Grundsätzliches
- EKG-Interpretation immer unter Berücksichtigung des Gesamtbildes & Anamnese
- altersspezifische Grenzwerte sind wesentliches Instrument für genaue Beurteilung
- auffällige EKG-Befunde und zusätzliche Red Flags wie Brustschmerz, Belastungssynkope, schlechte Belastungstoleranz & Palpitationen sollten immer zur ärztl.Vorstellung führen
- häufige Indikationen für EKG-Diagnostik sind Brustschmerz, Synkope, Palpitationen, zyanotische Episoden, Krampfanfälle, etwaige Medikamenteneinnahmen, ungewöhnliche kardial-körperliche Untersuchung, Elektrolytstörungen oder plötzlicher Herztod oder ähnliches Ereignis in der Familienanamnese
- wenn EKG-Anomalien nicht mit den klinischen Merkmalen übereinstimmen, Platzierung der EKG-Elektroden überprüfen und EKG wiederholen
- CAVE: moderne EKG-Geräte können Intervalle & Achsen berechnen, diese aber nur als Richtwert nutzen und eher als nicht verlässlich angesehen
- CAVE: viele EKG-Auffälligkeiten variieren mit dem Alter
EKG-Analyse
Der nachfolgende schrittweise Ansatz eignet sich gut zu grundlegenden EKG-Interpretation:
- Grundsätzliches (Entwicklungsstand des Kindes erheben, Kontrolle der angebrachten Elektroden)
- Frequenzkontrolle (HF normal/abnormal?)
- Rhythmuskontrolle (Herzrhythmus normal/abnormal?)
- Kontrolle der QRS- & T-Wellen-Achse (Achse normal/abnormal?)
- Kontrolle der Dauer & Amplitude von P-, Q-, T- und U-Wellen sowie QRS-Komplex
- Kontrolle bzgl. ST-Strecken-Hebung oder -Senkung
- Kontrolle des PR- & QT-Intervalls
- Suche nach Zeichen für rechtsventrikuläre, linksventrikuläre oder biventrikulärer Hypertrophie
Frequenzkontrolle
- Schätzung der Herzfrequenz über folgende Berechnung: 300/Anzahl der große Quadrate zw. zwei R-Zacken
- Suche nach Tachykardiemustern (Sinustachykardie, supraventrikuläre Tachykardie, ventrikuläre Tachykardie, Vorhofflimmern, Vorhofflattern)
- Suche nach Bradykardiemustern (Sinusbradykardie, Knotenrhythmus und AV-Block)
Rhythmuskontrolle
- Zeichen für normalen Sinusrhythmus
- normale, altersbezogene Herzfrequenz
- P-Welle vor jedem QRS-Komplex
- P-Wellenachse zwischen 0° bis + 90° (P-Welle in Ableitungen II, III & aVF aufrecht)
- normale P-Wellen-Morphologie
- normales PR-Intervall
- Zeichen für Sinusarrhythmie: normaler Befund, unregelmäßige Frequenz (Variation des R-R-Verhältnisses > 0,12 sec)
- Sinustachykardie als Hinweis für Sepsis, Schock, Hyperthyreose oder medikamentenbedingt
- Sinusbradykardie als Hinweis für erhöhten Hirndruck, Sedierung, Schlaf oder medikamentenbedingt
Kontrolle der QRS- & T-Wellen-Achse
- QRS-Achse
- normale QRS-Achse bei älteren Kindern und Erwachsenen: positiver QRS-Komplex in Abl. I & aVF mit Achse von 0° bis + 90°
- Abweichung der linken Achse (- 30° bis – 90°) als Hinweis für atrioventrikulären Septumdefekt, linksventrikuläre Hypertrophie oder Trikuspidalatresie (normal bei Jugendlichen)
- Abweichung der rechten Achse (+ 90° bis + 180°) als Hinweis für rechtsventrikuläre Hypertrophie
- Abweichung der „Nord-West“-Achse als Hinweis für atrioventrikulären Septumdefekt, Trikuspidalatresie, Ebstein-Anomalie, Wolff-Parkinson-White-Syndrom, Dextrokardie
- T-Wellen-Achse
- in den ersten 2 – 3 Lebenstagen ist aufrechte T-Wellen in rechtspräkordialen Ableitungen (V1 & V3R) normal
- i.d.R. Umkehrung der T-Welle in der ersten Lebenswoche (CAVE: persitierende positive T-Welle in V1 oder V3R oftmals pathologisch)
- T-Welle in V2 & V3 in früher Kindheit häufig invertiert (Aufrichtung im Jugendalter in der Reihenfolge V3, V2 & V1)
- T-Welle in V5 & V6 in jedem Alter aufrecht (CAVE: Inversion ist Zeichen für linksventrikuläre Hypertrophie)
P-Welle
- P-Wellen in I & aVF normalerweise aufrecht
- normale P-Wellen-Amplitude: <3 mm (3 kleine Quadrate)
- max. P-Wellendauer: < 0,10 sec bei Kindern und < 0,08 sec bei Säuglingen
- hohe P-Welle (P-Pulmonale) als Hinweis für Erweiterung des rechten Vorhofs
- verlängerte/breite/gespaltene P-Wellen (P-Mitrale) als Hinweis für Erweiterung des linken Vorhofs
Q-Welle
- normale Q-Wellen-Dauer: 0,02 – 0,03 sec
- normal Q-Wellen-Amplitude: <5 mm
- Q-Welle in V1 oder keine Q-Welle in V5 & V6 sind pathologisches Zeichen
- abnormal tiefe Q-Welle ist Hinweis für ventrikuläre Hypertrophie
- „dolchartige“ Q-Welle in I, aVL & V5 – V6 ist Hinweis für hypertrophe Kardiomyopathie
- ungewöhnlich tiefe & breite Q-Welle ist Hinweis für Myokardinfarkt oder Fibrose
QRS-Komplex
- Messung des QRS-Komplexes: Beginn Q-Welle bis Ende S-Welle in Ableitung II
- QRS-Dauer
- Dauer > 0,12 sec (3 kleine Quadrate) gilt als pathologisch
- breiter QRS-Komplex und Unterbrechung des R/S-Wellenflusses ist grundsätzlicher Hinweis für Schenkelblock (am besten in V1 & V6; Merkhilfe „William Morrow“)
- William als Zeichen für Linksschenkelblock (negativer QRS-Komplex)
- Morrow als Zeichen für Rechtsschenkelblock (positiver QRS-Komplex)
- partieller Schenkelblock ohne QRS-Verlängerung gilt als Normalbefund
- negativer QRS-Komplex in V1 & positive Auslenkung in V6 als Hinweis für Linksschenkelblock
- positives rSR-Muster in V1 & negative Auslenkung in V6 als Hinweis für Rechtsschenkelblock (ggf. verursacht durch rechtsventrikulären Overload; Rechtsschenkelblock häufig bei Ventrikelseptumdefekt oder Fallot-Tetralogie)
- QRS-Amplitude
- hohe QRS-Amplitude bei ventrikulärer Hypertrophie oder ventrikulärer Erregungsleitungsstörungen (z.B. Schenkelblock, WPW-Syndrom)
- niedrige QRS-Amplitude bei Perikarditis, Myokarditis oder Hypothyreose (normal bei Neugeborenen)
ST-Strecken-Veränderungen
- Messung der ST-Strecke: Beginn ist Ende der S-Welle (J-Punkt) und Ende ist Anfang der T-Welle
- normale ST-Strecke ist isoelektrisch
- Normalbefunde
- ST-Strecken-Hebung/-Senkung bis 1 mm in Extremitätenableitung bei Säuglingen und Kindern normal
- ST-Strecken-Hebung/-Senkung bis 2 mm in Brustwandableitung bei Säuglingen und Kindern normal
- J-Punkt-Senkung ohne anhaltende ST-Senkung ist nicht pathologisch
- gutartige frühe Repolarisation häufiger Befund bei Jugendlichen (ST-Strecke ist in Ableitungen mit aufrechter T-Welle erhöht und konkav)
- pathologische Befunde
- gewölbte oder sattelförmige ST-Strecken-Hebung > 2 mm in V1 – V3 als Hinweis für Brugada-Syndrom (Brugada 1: gewölbte ST-Strecken-Hebung; Brugada 2: sattelförmige ST-Strecken-Hebung)
- anhaltende horizontale ST-Strecken-Senkung ≥ 0,08 sec ist pathologisches Zeichen
- pathologische ST-Strecken-Veränderungen häufig zusammen mit T-Wellen-Veränderungen (z.B. bei Perikarditis, Myokardischämie/-infarkt, schwerer ventrikulärer Hypertrophie und Digitalis-Intoxikation)
T-Welle
- aufrechte T-Wellen in V1 bei Alter zw. 4 d & 4 a normalerweise pathologisch und Hinweis für rechtsventrikuläre Hypertrophie
- nach Geburt physiologische Inversion in V1 – V3, welche sich im Kindesalter (i.d.R. im Alter von 16 Jahren) aufrichtet (erst V3, gefolgt von V2 und V1)
- abhängig vom Alter ggf. keine Umkehrung der T-Wellen in V1 – V3, aber nicht pathologisch („anhaltendes juveniles T-Wellen-Muster“)
- persistierende T-Wellen-Inversion in V1 und aufrechte T-Welle in V5 & V6 ist Normalbefund
- hohe, spitze T-Welle ist Hinweis für Hyperkaliämie, linkssventrikuläre Hypertrophie (Volumenüberlastung), zerebrale Gefäßpathologie oder posteriorer Myokardinfarkt
- flache/niedrige T-Welle ist Hinweis für Hypokaliämie, Hypo-/Hyperglykämie, Hypothyreose, Myokarditis, Perikarditis, Ischämie, Digitalis-Intoxikation, Long-QT-Syndrom (normal bei Neugeborenen)
U-Welle
- U-Welle = zusätzliche positive Abweichung am Ende einer T-Welle
- Normalbefund bei langsamer Herzfrequenz (z.B. Sinusbradykardie)
- z.B. verursacht durch Hypokaliämie
PR-Intervall
- Messung des PR-Intervall: Beginn der P-Welle bis Beginn des QRS-Komplexes in Ableitung I
- variiert abhängig von Herzfrequenz und Alter (Normalbefund: 110 – 200 sec = 5 kleine Quadrate)
- verlängertes PR-Intervall ist Hinweis für AV-Block Grad 1 (z.B. bei Myokarditis, Arzneimittelintoxikation, angeborenen Herzfehlern wie Ebstein-Anomalie, Hyperkaliämie & Ischämie; CAVE: nicht selten auch nicht-pathologischer Normalbefund)
- verkürztes PR-Intervall ist Hinweis für WPW-Syndrom, v.a. wenn Delta-Welle im QRS-Komplex vorhanden, oder Glykogenspeicherkrankheit (CAVE: nicht selten auch nicht-pathologischer Normalbefund)
QT-Intervall
- Messung des QT-Intervall: Beginn Q-Welle bis Ende T-Welle (i.d.R. in Ableitungen II & V5)
- Nachweis QT-Verlängerung ist relevant für Identifizierung von Kindern mit Risiko für lebensbedrohliche Arrhythmien im Zusammenhang mit Synkopen und plötzlichem Herztod
- Berechnung korrigierte QT-Zeit (QTc) mithilfe der Bazett-Formel (QTc = QT ⁄ √R-R-Intervall
- Nutzung der „Tangenten“-Methode, um Ende der T-Welle zu identifizieren
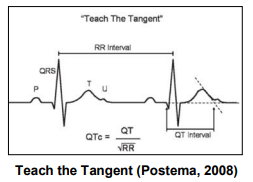
- normale QTc-Zeit: > 340 ms bis ≤ 450 ms
- QTc-Verlängerung ist Hinweis auf Elektrolytanomalien (v.a. Hypokalzämie/Hyperventilation), SHT, Long-QT-Syndrom oder selten Myokarditis, aber auch nedikamenteninduziert (z.B. Amiodaron, Trizyklika, Fluconazol, Erythromycin, Methadon, Metoclopramid, Haloperidol, Ondansetron, SSRIs)
- ggf. auch QTc-Verlängerung bei QRS-Verlängerung (z.B. Rechtsschenkelblock), aber auch nach ektopischem Herzschlag, ventrikulärer Stimulation, (supra-)ventrikulärer Tachykardie oder kürzlich erfolgter Katheterablation)
ventrikuläre Hypertrophie
- Veränderungen der QRS-Achse, QRS-Spannungen, Q-Wellen, R/S-Verhältnis und/oder T-Achse können Hinweis für ventrikuläre Hypertrophie sein
- Normalwerte abhängig vom Alter
- leicht erhöhte Spannungen in der Brustwandableitung sind häufig Normalbefund
- Zeichen für rechtsventrikuläre Hypertrophie
- Abweichung der rechten Achse (+ 90° bis + 180°; CAVE: altersabhängig)
- hohe R-Welle (altersabhängig) in V4R & V1
- tiefe S-Welle (altersabhängig) in V5 & V6
- abnormales R/S-Verhältnis, z.B. erhöhtes R/S-Verhältnis (altersabhängig) in V1 – V2
- R/S-Verhältnis <1 in V6 (ab einem Monat nach Geburt)
- aufrechte T-Welle in V1 & V4R bei Alter von 3 d – 6 a, vorausgesetzt, T-Wellen sind anderswo normal, z.B. in V6
- qR-Muster in V1, also kleine Q-Welle & große R-Welle (hochspezifisch)
- Zeichen für linksventrikuläre Hypertrophie
- Abweichung der linken Achse (- 30° bis – 90°; CAVE: alteraabhängig)
- hohe R-Welle in V5 & V6 (altersabhängig)
- tiefe S-Welle in V4R & V1 (altersabhängig)
- abnormales R/S-Verhältnis, z.B. verringertes R/S-Verhältnis in V1 – V2 (alteraabhängig)
- abnormale T-Wellen in I & aVL
- abnormale Q-Wellen in V5 & V6
- Zeichen für biventrikuläre Hypertrophie
- positive Spannungskriterien für rechts-/linksventrikuläre Hypertrophie (+ normale QRS-Dauer)
- große äquiphasische QRS-Komplexe in 2 oder mehr Extremitätenableitungen und in mittleren Brustwandableitungen (V2-5)
weitere pathologische EKG-Zeichen
Wolff-Parkinson-White-Syndrom
- kurzes, altersabhängiges PR-Intervall
- Deltawelle (kleine positive Welle vor QRS-Komplex), am besten in V2 – V6 sichtbar
- breiter QRS-Komplex
Perikarditis
- Stadium 1: weit verbreitete ST-Hebung und PR-Senkung mit reziproken aVR-Veränderungen (erste zwei Wochen)
- Stufe 2: Normalisierung der ST-Veränderungen; generalisierte Abflachung der T-Welle (1 – 3 Wochen)
- Stadium 3: Invertierung abgeflachter T-Wellen (≥ 3 Wochen)
- Stadium 4: Normalisierung des EKGs (nach einigen Wochen)
Myokarditis
- erhöhtes PR-Intervall
- verminderte T-Wellen-Amplitude
- verlängertes QT-Intervall
- verminderte QRS-Amplitude
Synkope
- verlängertes QT-Intervall
- breitkomplexige Tachykardie
- hypertrophe obstruktive Kardiomyopathie (pathologische Q-Wellen)
Hyperkaliämie
- verbreiterte/abgeflachte P-Welle
- PR-Verlängerung
- QRS-Verlängerung
- spitzenförmige T-Wellen
- Bradyarrhythmien (Sinusbradykardie, hochgradiger AV-Block mit langsamen junktionalen und ventrikulären Ersatzrhythmen, langsames Vorhofflimmern)
- Schenkelblock/faszikulären Block
- schwere Hyperkaliämie
- Sinuswellen-Entwicklung (präterminaler Rhythmus)
- Kammerflimmern
- pulslose elektrische Aktivität
- Asystolie
Hypokaliämie
- abgeflachte oder invertierte T-Wellen
- ST-Strecken-Senkung
- PR-Verlängerung
- ggf. Torsades de pointes
Hyperkalzämie
- verkürztes QT-Intervalls
Hypokalzämie
- verlängertes QT-Intervall
- selten Rhythmusstörungen (Berichte über Vorhofflimmern)
- ggf. Torsades de pointes
altersbezogene EKG-Daten
HIER findet Ihr alle altersbezogenes EKG-Daten (Intervalle, Breiten etc.)!


Sei der Erste der einen Kommentar abgibt