Einführung
Der Begriff der „Dissoziation“ wird immer noch uneinheitlich gebraucht und schließt ein großes Feld phänomenologischer Aspekte mit ein bzw. das klinische Bild ist äußerst vielgestaltig. Die International Classification of Diseases in der 11. Version zählt die folgenden Kriterien als charakterisierend auf:
- unwillkürliche Unterbrechung oder Diskontinuität der normalen Integration eines oder mehrerer der folgenden Bereiche: Identität, Empfindungen, Wahrnehmungen, Affekte, Gedanken, Erinnerungen, Kontrolle über Körperbewegungen oder Verhalten
- Unterbrechung oder Diskontinuität kann vollständig sein, ist aber häufiger partiell und kann von Tag zu Tag oder sogar von Stunde zu Stunde variieren
- Symptome sind nicht auf die direkte Medikamenten-/Substanz-Wirkung zurückzuführen oder durch eine andere psychische Störung, Verhaltensstörung oder neurologische Entwicklungsstörung, Schlaf-Wach-Störung, Erkrankung des Nervensystems oder einen anderen Gesundheitszustand erklärbar und sind kein Teil einer anerkannten kulturellen, religiösen oder spirituellen Praxis
- dissoziative Symptome sind so schwerwiegend, dass sie zu einer erheblichen Beeinträchtigung in persönlichen, familiären, sozialen, schulischen, beruflichen oder anderen wichtigen Funktionsbereichen führen
Hinsichtlich der Klassifikation kann man die dissoziativen Störungen im Sinne des ICD-11 in die zwei Gruppen einteilen:
- dissoziative Störungen auf psychischer Ebene
- dissoziative Amnesie (6B61)
- mit dissoziativer Fugue (6B61.0)
- ohne dissoziative Fugue (6B61.1)
- Trancestörung (6B62)
- Besessenheitstrance-Störung (6B63)
- dissoziative Identitätsstörung (6B64)
- partielle Dissoziative Identitätsstörung (6B65)
- Depersonalisations- / Derealisationsstörung (6B66)
- dissoziative Amnesie (6B61)
- dissoziative Störungen auf körperlicher Ebene
- dissoziative Störung mit neurologischen Symptomen wie Sehstörung, Hörstörung, Schwindel oder Benommenheitsgefühl, nichtepileptischer Anfall etc. (6B60)
Die Verteilung der dissoziativen Symptome haben Lyssenko, Schmahl et al. 2017 im American Journal of Psychiatry publiziert:
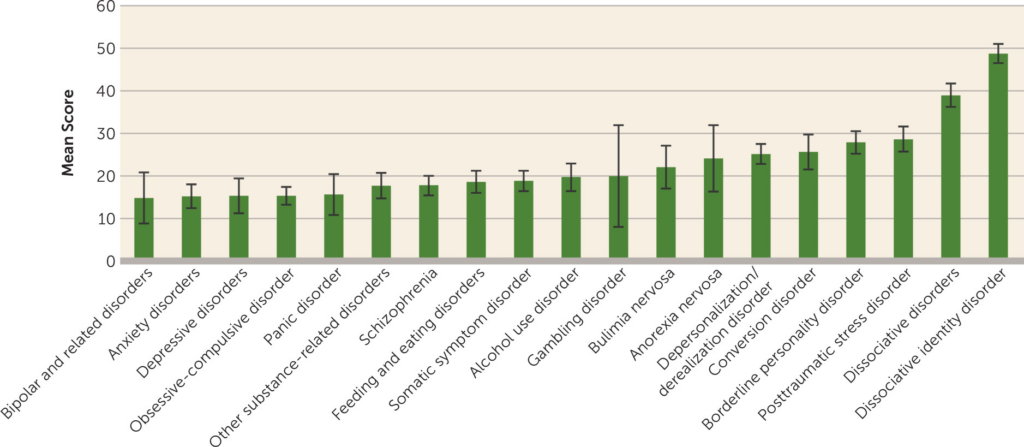
Hinsichtlich der Epidemiologie finden sich sehr uneinheitlich Zahlen, was vor allem auf die großen Unterschiede bei den Diagnosekriterien und auf stark diviergierende kultureller Faktoren zurückzuführen ist. Jedoch tauchen die folgenden Zahl häufiger in der einschlägigen Literatur auf:
- Lebenszeitprävalenz: 0,5 – 4 %
- Einzel-Punktprävalenzen
- dissoziative Amnesie: ca. 3 – 5 %
- dissoziative Störungen mit neurologischen Symptomen: ca. 0,5 %
- dissoziative Identitätsstörung: < 1 %
- Depersonalisations-/Derealisationsstörung: < 1 %
- alle Altersgruppen betroffen (Häufigkeitsgipfel zw. 17. & 40. Lebensjahr)
- Frauen bei einigen Formen scheinbar häufiger betroffen als Männer (ca. 3:1; bei Depersonalisations-Derealisationsstörungen: 1:1)
- häufige Komorbiditäten sind Angststörungen (25 – 90 %), Depressionen (70 – 90 %, somatoforme Störungen (ca. 15 %) sowie Persönlichkeitsstörungen (Cluster A: 58 %, Cluster B: 68 %, Cluster C: 37 %)
- in ca. 40 % der diagnostizierten dissoziativen Störungen wird die Diagnose „Dissoziative Störung, nicht näher bezeichnet“ vergeben
- Punktprävalenz dissoziativer Störungen auf psychischer Ebene in der Allgemeinbevölkerung beträgt 2–5 %, wobei sich vereinzelt auch Raten von bis zu 10 % fanden
- in klinischen Populationen schwanken die Prävalenzraten dissoziativer Störungen zwischen 5 und 20 %
- Prävalenz in europäischen Ländern liegt bei ca. 5 %
- Erkrankungsbeginn liegt in etwa 75 % d. F. zwischen dem 17. und dem 32. Lj., wobei bis zur Diagnosestellung meist eine lange psychiatrische Vorgeschichte besteht
Das Entstehen dissoziativer Erkrankungen ist i.d.R. multifaktoriell bedingt durch genetische, neurobiologische und psychosoziale Faktoren. Grundsätzlich kann man aber konstatieren, dass innerseelische Konflikte quasi in eine Körpersprache übersetzt werden. So kann man z.B. die Lähmung der Beine als eine Art Unfähigkeit zur Flucht bzw. als Anzeichen, dass es so nicht mehr weitergeht interpretieren. Was viele Betroffene berichten sind v.a. starke körperliche und/oder psychische Traumatisierungen in Gegenwart und/oder Vergangenheit wie z.B. sexueller/körperlicher Missbrauch, emotionale Vernachlässigung und Deprivation. Jedoch ist zu betonen, dass man die Ätiologie hier nicht nur monokausal betrachten sollte.
dissoziative Störung mit neurologischen Symptomen (ICD11-6B60)
Beitrag hierzu folgt!
dissoziative Amnesie ohne dissoziative Fugue (ICD11-6B61.1)
Bei einer dissoziativen Amnesie (früher auch als psychogene Amnesie beschrieben) handelt es sich um das vollständige oder teilweise Vergessen wichtiger persönlicher Informationen, welche nicht durch eine „gewöhnliche“ Vergesslichkeit oder eine hirnorganische bzw. internistische Erkrankung erklärt werden kann. Das Vergessen tritt hierbei typischerweise im engeren zeitlichen Zusammenhang mit belastenden oder traumatischen Ereignissen auf und umfasst oftmals einen umgrenzten Zeitabschnitt. Die vergessenen Inhalte sind gehören i.d.R. in den Bereich des bewussten Bewusstseins (autobiografisches Gedächtnis). Nicht selten ist den Betroffenen nicht bewusst, dass sie Erinnerungslücken haben und es kommt erst bei Konfrontation mit ereignisbezogenen Triggern dazu, das dies realisiert wird.
Um ein besseres Verständnis für die Entität der dissoziativen Amnesie zu haben, ist es hilfreich nochmals kurz auf die Funktionsweise unseres Gedächtnisses einzugehen. Ruft man Ereignisse im eigenen Leben ab, so geschieht dies im autobiografischen Gedächtnis, welches wie eine Bibliothek funktioniert (jedes Buch = Erinnerung an ein Ereignis). Das „Anlegen“ von Erinnerungen folgt hierbei dem nachfolgenden Prozess:
- Kodierung: Formen der Erinnerung ist mit dem Schreiben und Veröffentlichen eines Buches gleichzusetzen
- Speicherung: im Anschluss zur Kodierung wird das „Buch“ in der Bibliothek abgelegt und mit einer „Bibliotheksnummer“ markiert, um es bei Bedarf wiederfinden
- Abrufen: rasches Heraussuchen des „Buches“ auf Grundlage der „Bibliotheksnummer
Epidemiologie
- dissoziative Amnesie ist wahrscheinlich unterdiagnostiziert
- dissoziative Amnesie gilt als die häufigste dissoziative Störung
- Prävalenzschätzungen reichen von 0,2 – 7,3 %
- Häufigkeit dissoziativer Amnesien ist im Rahmen massiver Traumaexposition wahrscheinlich höher (z.B. 29 von 53 der Überlebenden der Estonia-Katastrophe zeigten Symptome einer dissoziativen Amnesie)
- Geschlechtsunterschiede reichen abhängig von der Literatur von keiner Signifikanz bis zu einer Verteilung von 1 Mann auf rund 3 Frauen (1 % : 2,6 %)
- keine signifikanten Geschlechtsunterschiede
- Häufigkeitsgipfel: zw. 20. und 40. Lebensjahr
- laut American Psychiatric Association jährlich ca. 1,8 % der Menschen weltweit betroffen
- Punktprävalenz in US-amerikanischer Studie
- in der Allgemeinbevölkerung: ca. 0,2 – 7,3 % (USA 1,8 %)
- bei ambulanten psychiatrischen Patienten: 1,3 – 10 %
- bei stationären psychiatrischen Patienten: 0,2 – 8 %
Ätiologie
Wie einleitend schon erwähnt werden dissoziative Amnesien werden oftmals durch belastende oder traumatische Ereignisse, also durch überwältigenden Stress im Rahmen dieser Erlebnisse, verursacht.
Hochstress durch Trauma –> Überforderung der integrativen Fähigkeiten und Gedächtnisfunktionen des Gehirns –> keine oder nur bruchstückhafte Abspeicherung des Erlebten im episodisch-autobiografischen Gedächtnis (Amnesie)
Typische Ursachen/Auslöser für dissoziative Amnesien mit starker innerseelischer Belastung, die laut Untersuchungen bei rund 72 % der Betroffenen zu identifizieren sind, sind u.a.:
- sexueller Missbrauch (52 %)
- Kindesmisshandlung (körperlicher Missbrauch: 40 %; emotionale Vernachlässigung: 16 %; Aussetzung: 12 %)
- Kriege, Naturkatastrophen oder Unfälle
- ehelicher Streit
- deviantes Sexualverhalten und/oder sexuelle Übergriffe
- Suizidversuch
- kriminelles Verhalten
- Tod eines nahen Angehörigen
- Weglaufen
Hinsichtlich der Wahrscheinlichkeit einer dissoziativen Amnesie ist zu betonen, dass diese stark vom Ausmaß und der Häufigkeit der Traumatisierungen abhängig ist. Kurz gesagt: Je stärker der traumatische Einfluss ist, desto höher ist die Wahrscheinlichkeit für die Entwicklung einer dissoziativen Amnesie.
Eine genetische Komponente für die Ausbildung und Ausprägung dissoziativer Amnesien werden vielfach diskutiert, jedoch gibt es noch keine eindeutigen und ausreichenden Beweise hierfür. Insgesamt ist die Genese multifaktoriell durch die o.g. Faktoren sowie lang anhaltende psychosoziale Probleme, ausgeprägte depressive und Angstsymptome und gelegentlich auch ein banales Schädel-Hirn-Trauma.
In Neuroimaging-Untersuchungen konnten u.a. folgende Ergebnisse detektiert werden:
- Brand et al. (2009): anterograde Gedächtnisdefizite als auch exekutive Dysfunktionen bei rund 1/2 von 14 Patient*innen sowie signifikant verringerte Glukoseutilisation im rechten inferolateralen präfrontalen Kortex
- Lipton et al. (2009): mikrostrukturelle Veränderungen in der weißen Substanz im Diffusion-Tensor-Imaging
- Markowitsch und Staniloiu (2013): durch Kortisolanstieg ausgelöster Gedächtnisblock unter traumatischem Stress, vorrangig in rechtshemispheralen frontotemporalen Regionen
- Dimitrova et al. (2023): eindeutige und signifikante Korrelation von verringerten bilateralen CA1-Unterfeldvolumina im Hippocampus und dissoziativer Amnesie
Symptomatik bzw. Diagnosekriterien
Hinsichtlich der Symptomatik bzw. den Diagnosekriterien geben die ICD-11 und das DSM-5 folgenden Punkte an:
- ICD-11
- Unfähigkeit gekennzeichnet, wichtige autobiografische Erinnerungen, typischerweise an kürzlich stattgefundene traumatische oder belastende Ereignisse, abzurufen, welche nicht mit einem normalen Vergessen vereinbar ist (Amnesie-Zeitraum kann einige Minuten bis Jahrzehnte betragen)
- Amnesie tritt nicht ausschließlich im Rahmen einer anderen dissoziativen Störung auf und lässt sich nicht besser durch eine andere psychische, verhaltensbezogene oder neurologische Entwicklungsstörung erklären
- Amnesie ist nicht auf die direkten Auswirkungen einer Substanz oder eines Medikaments auf das zentrale Nervensystem zurückzuführen, auch nicht auf Entzugserscheinungen, und sie ist nicht auf eine Erkrankung des Nervensystems oder ein Kopftrauma zurückzuführen
- Amnesie führt zu einer erheblichen Beeinträchtigung in persönlichen, familiären, sozialen, schulischen, beruflichen oder anderen wichtigen Funktionsbereichen
- DSM-5
- Unfähigkeit, sich an wichtige persönliche Informationen erinnern zu können, die zumeist traumatischer oder belastender Natur sind (zu umfassend, um durch gewöhnliche Vergesslichkeit erklärt werden zu können)
- Symptome verursachen in klinisch bedeutsamer Weise Leid oder Beeinträchtigungen in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen
- Störungen gehen nicht zurück auf körperliche Auswirkungen von Substanzen (z.B. Alkohol, Drogen oder Medikamente) oder neurologische oder andere med. Krankheitsfaktor (z.B. komplex-partielle Anfälle, transiente globale Amnesie, Kopfverletzungen oder SHT)
- Amnesien lassen sich nicht besser durch folgende Krankheiten erklären: dissoziative Identitätsstörung/multiple Persönlichkeitsstörung, PTBS, akute Belastungsstörung, Somatisierungsstörung oder neurokognitive Störungen (z.B. Demenz)
Weitere Symptome, die im Zusammenhang mit einer dissoziativen Amnsie sind u.a.:
- i.d.R. emotionale sowie ggf. auch körperliches Trauma in der Vergangenheit
- jüngeres Alter
- i.d.R. reversibel mit einer großen zeitlichen Spanne (Tage über Monate bis Jahre)
- gewöhnlich retrograde Amnesie (Unfähigkeit, gespeicherte Erinnerungen aus der Zeit vor dem Auftreten der Amnesie abzurufen)
- ggf. Leugnen/Ignorieren der Amnesie
- sonstige kognitive Fähigkeiten bleiben erhalten (v.a. Fähigkeit, neue Erinnerungen zu kodieren)
- Patient*innen macht sich oftmals keine Sorgen über Gedächtnisverlust (da nicht realisiert)
- erhöhte emotionale Reaktionsfähigkeit
- wiederkehrende intrusive Gedanke, Bilder, Träume & Emotionen („Flashbacks“) mit heftigen affektiven Reaktionen, nicht selten als Reaktion auf sog. „Trigger“ (oft scheinbar neutrale Stimuli)
- hohe Hypnotisierbarkeit und dissoziative Fähigkeit
- auffälliges Verhalten wie z.B. Weigerung eine Unterführung zu nutzen, weil die Betroffenen dort vergewaltigt wurden (trotz fehlender, bewusster Erinnerung an das Ereignis) sowie sonstige Veränderungen bzgl. typischer Fertigkeiten, Gewohnheiten, Vorlieben etc.
- ggf. zusätzliche Alltagsamnesien
- nicht selten Probleme mit Beziehungs- & Vertrauensaufbau
Formen der dissoziativen Amnesie
- zeitliche Formen der dissoziativen Amnesie
- retrograde Amnesie: Vergessen von Informationen, die VOR dem Ereignis bekannt waren
- anterograde Amnesie: Vergessen von Informationen, die NACH dem Ereignis liegen
- qualitative Formen der dissoziativen Amnesie
- begrenzte/umschriebene/lokalisierte Amnesie („Gedächtnislücke“): keine Erinnerung an ein bestimmtes Ereignis oder Ereignisse oder einen bestimmten Zeitraum mehr möglich (i.d.R. abgegrenzter Zeitraum)
- selektive Amnesie: Vergessen von nur einigen Teilen eines Ereignisses während einer bestimmten Zeitdauer oder nur eines Teil eines traumatischen Ereignisses
- generalisierte Amnesie: Vergessen von Identität und Lebensgeschichte sowie ggf. auch von erlernten Fähigkeiten und Verlust von Informationen über die Welt (insgesamt seltene Form)
- systematisierte Amnesie: Vergessen von Informationen einer bestimmten Kategorie (z.B. Informationen über eine bestimmte Person)
- kontinuierliche Amnesie: Vergessen sukzessiv auftretender Ereignisse
Anamnese & Diagnostik
- Abklärung von Symptomen wie intrusive visuelle Bilder, somatoforme Symptome, Konversionsstörung, Albträume oder Verhaltensinszenierung
- Neuroimaging zum Nachweis neurobiologischer Korrelate sowie zum Ausschluss von Differentialdiagnosen (siehe Ätiologie; z.B. cCT, MRT)
- EEG zum Ausschluss von Anfallserkrankungen (normales EEG bei dissoziativer Amnesie)
- umfassende psychiatrische Anamnestik & psychopathologische Befunderhebung
- körperliche/neurologische Untersuchung (i.d.R. unfällige Befunderhebung)
- Laborerhebung (i.d.R. normales Laborwerte bei dissoziativer Amnesie)
- CAVE: bei Kindern besonders schwer zu diagnostizieren, v.a. wegen Entitäten wie Unaufmerksamkeit, Lernstörungen und entwicklungsbedingter, angemessener Kindheitsamnesie (schwächer werdende Erinnerungen an Ereignisse vor dem 5. Lj.) sowie einer Sprachbarriere bzw. dem fehlenden Verständnis für bestimmte Fragen
Differentialdiagnosen
- dissoziative Identitätsstörung (betrifft die Amnesie die persönl. Vergangenheit und existieren mind. zwei distinkte Persönlichkeitszustände, spricht man auch von einer dissoziativen Identitätsstörung.)
- Posttraumatische Belastungsstörung (PTBS)
- neurokognitive Störungen wie z.B. Delir, Demenz
- substanzmittelbedingte Störungen bzw. Substanzmittelmissbrauch (Alkohol, Drogen etc.)
- artifizielle Störung oder Simulation
- Amnesie durch Schädel-Hirn-Trauma
- Epilepsie bzw. Anfallsleiden
- normale und altersbedingte Veränderungen bzgl. der Gedächtnisleistung
Wichtig ist es darüber hinaus die dissoziative Amnesie bzw. auch die Dissoziation im Allgemeinen vom Prozess der „Verdrängung“ abzugrenzen. Bei der Verdrängung handelt es sich um eine „aktive Zurückweisung von traumatischem Material“ und bei der dissoziative Amnesie um einen passiver Vorgang, bei dem „das geschwächte Ich unfähig ist, unterschiedliche psychische Funktionen in einem einzigen Bewusstseinszustand zu integrieren“ (Hinckeldey et al., 2002).
Komorbiditäten
- andere dissoziative Störungen
- somatoforme Störungen
- Depressionen
- Angststörungen
- Persönlichkeitsstörungen (i.d.R. Cluster-B-Persönlichkeitsstörung, also antisoziale, histrionische, narzisstische PS sowie Borderline-Muster, aber auch Cluster C-Persönlichkeitsstörung, also vermeidende, abhängige oder zwanghafte PS)
- Essstörungen
- (komplexe) Posttraumatische Belastungsstörungen
- autoaggressives Verhalten und/oder Suizidalität
- funktionelle neurologische Symptome/Erkrankungen
- Alkohol-/Substanzkonsumstörung
Therapie
Initial ist zu betonen, dass eine dissoziative Amnesie ist nicht direkt heilbar ist, aber es gibt eine Reihe an Möglichkeiten, um Betroffenen zu helfen, denn die spezifischen Erinnerungen können in das Bewusstsein zurückkehren. Hierzu zählen v.a. die folgenden Punkte:
- Psychotherapie als Mittel der Wahl durch Therapeut*innen mit Erfahrungen im Bereich Dissoziationen (Therapieart abhängig vom klinischen Bild; z.B. kognitiv-behaviorale Therapie, EMDR, Dialektisch-Behaviorale Therapie, Familientherapie etc.)
- Schaffung einer sicheren und stützenden Umgebung bei schwerwiegenderen Amnesien mit dem Ziel die Erinnerungslücken allmählich aufzufüllen
- in schweren Fällen Wiedererlangen von Erinnerungen durch Befragung unter Hypnose/Semihypnose, ggf. auch medikamentös induziert (z.B. Barbiturate, Benzodiazepine; CAVE: Mischung aus Wahrheit und Fantasie möglich)
- ggf. begleitende medikamentöse Therapie, z.B. zur Stimmungsregulierung oder angepasst an Komorbiditäten (bspw. Sertralin, Fluoxetin etc. bei Depressionen/Angstzuständen)
Ein weiterer therapierelevanter Faktor ist das Phänomen der traumatischen Übertragung, bei welchem missbraucht Patient*innen (v.a. in der Kindheit) ggf. erwarten auch von ihren Therapeut*innen missbraucht oder ausnutzt zu werden. Hierdurch kann es zu Misstrauen und/oder einer unbewussten Abneigung gegenüber den Therapeut*innen kommen.
Abschließend ist es in Bezug auf die Therapie von großer Relevanz, dass die Richtigkeit der im Rahmen der Psychotherapie wiedererlangten Erinnerungen durch andere bestätigt werden sollte.
Prognose
Die Prognose bei dissoziativen Amnesien sind sehr unterschiedlich und vor allem situations- und patient*innenabhängig. Der Prozess des Wiedererlangens von Erinnerungen kann rasch verlaufen, aber nicht selten ist der Weg bis zum Wiedererlangen der Erinnerungen ein langer (Monate bis Jahre). Darüber hinaus ist die Prognose stark abhängig von Lebensumständen (Belastungen & Konflikte im Zusammenhang mit der Amnesie), der allgemeinen psychologischen Anpassung sowie dem Alter abhängig (Fähigkeit des Gehirns, dissoziative Amnesien aufrecht zu erhalten, lässt mit zunehmendem Alter nach).
Wichtig ist es zu betonen, dass das Wiedererlangen der Erinnerungen eine große und v.a. überwältigende Belastung darstellen kann, sodass diese nicht selten zur Ausbildung einer posttraumatischen Belastungsstörung führt, in manchen Fällen sogar verbundne mit ausgeprägter Suizidalität, sodass diesbezüglich zu screenen ist.
In manchen Fällen kommt es auch dazu, dass dissoziative Amnesien auch ohne Traumatherapie spontan abklingen. Ein passendes Beispiel hierfür wäre ein*e Soldat*in, die ein Kriegsgebiet verlässt und in die Heimat zurückkehrt.
dissoziative Amnesie mit dissoziativer Fugue (ICD11-6B61.0)
Die dissoziative Fugue („fugere“, lat. für „fliehen“ oder „weglaufen; früher auch Fugue-Zustand oder psychogene Fugue) tritt im Rahmen der zuvor beschriebenen dissoziativen Amnesie auf . Man kann die dissoziative Fugue hierbei als eine Art unterbewusste Fluchtreaktion vor den überwältigenden Lebensumständen ansehen. Diese plötzliche Fluchtreaktion beruht nicht auf einer irgendwie gearteten Reise- oder Abenteuerlust, sondern ist willensunabhängig.
Mit der Einführung des ICD-11 ist die dissoziative Fugue keine Einzeldiagnose mehr, sondern kann nur noch in Verbindung mit der dissoziativen Amnesie diagnostiziert werden. Das Vorhandensein aller Merkmale der dissoziativen Amnesie sind also die Grundbedingung und wird begleitet von den folgenden Merkmalen der dissoziativen Fugue:
- Verlust des Gefühls der persönlichen Identität UND plötzliche Abwesenheit von zu Hause, von der Arbeit oder von wichtigen Bezugspersonen über einen längeren Zeitraum (Tage oder Wochen)
- ggf. mit Annahme einer neuen Identität (in seltenen Fällen)
Die Betroffenen erscheinen in ihrem Fugue-Zustand oftmals unauffällig, geordnet und zielgerichtet, trotz einer gewissen Unsicherheit und Verwirrung bzgl. der eigenen Identität, sofern keine neue Identität angenommen wird. Sofern es zur Annahme einer neuen Identität kommt, ist diese i.d.R. von weniger gehemmten Grundzügen der Persönlichkeit geprägt als die vorherige Identität. Die Patient*innen sind mit der neuen Identität in komplexen sozialen Situationen gut integriert.
Wie bei der dissoziativen Amnesie darf die Störung nicht auf psychotrope Medikamente oder Substanzen zurückzuführen sein und tritt nicht ausschließlich im Verlauf einer dissoziativen Identitätsstörung auf. Auch etwaige organische Grunderkrankung wie z.B. Temporallappenepilepsie müssen ausgeschlossen sein.
Gemäß dem Psychiater C. Fisher kann man die dissoziative Fugue in drei klinische Typen:
- Amnesie bezüglich eigener Biografie, Wechsel der Identität und Leben an fremdem Wohnort („klassische Fugue“)
- lediglich Amnesie bzgl. personaler Identität ohne Wechsel des Identitätsstatus
- Rückkehr zu früherer Periode im eigenen Leben mit Amnesie für die Zwischenzeit bis zur Gegenwart ohne Wechsel des Identitätsstatus
Die Wiederholung einer dissoziativen Fugue bei ein und derselben Person ist möglich, genauso wie das spätere Auftreten weiterer bzw. anderer dissoziativer Syndrome.
Epidemiologie
- Prävalenz der dissoziativen Fugue: 0,2 - 0,3 % (ca. 160.000 Menschen in Deutschland), in manchen Arbeiten bis zu 1,8 %
- Geschlechtsverhältnis von ca. 1 Mann auf 2,5 Frauen
- Häufigkeit dissoziativer Fugue-Zustände nimmt tendenziell in stressigen oder traumatischen Zeiten zu, z. B. in Kriegszeiten oder nach Naturkatastrophen
- Symptome treten in der Regel zwischen dem 20. und 30. Lebensjahr auf (Berichte über Fälle bei Kindern < 10 Jahre vorhanden)
Ätiologie
- Prädisposition durch Müdigkeit, Schlafdeprivation und starker Alkoholkonsum möglich
- oftmals verdeckte Wunscherfüllung (z.B. Ausbruch aus einer unerträglichen familiären Konstellation mit Missbrauch/Misshandlung)
- nicht selten mit schwierigen bzw. traumatischen Ereignissen wie Naturkatastrophen, Krieg, Folter & Völkermord sowie schweren ehelichen oder finanziellen Problemen, Alkoholmissbrauch, Vergewaltigung oder sexuelle Nötigung, Kindesmissbrauch, aber auch schweren Unfälle in Verbindung zu bringen (am häufigsten Kindesmissbrauch)
- ggf. auch dissoziative Fugue in Zusammenhang mit einem diskreten Schädel-Hirn-Trauma
- seltene Neuroimaging-Befunde waren mit denen der dissoziativen Amnesie konkordant
Diagnostik
- Diagnostik wie bei dissozitativer Amnesie (neurolog., psychiatr. & körperliche Untersuchung sowie Bildgebung, EEG und Laboruntersuchung (v.a. bzgl. Drogen- und Alkoholintoxikation)
- dissoziative Fugue wird selten während der Fugue selbst erkannt, da sich die Betroffenen wie schon erwähnt in der Regel in diesem Zeitraum unauffällig verhalten
- Gedächtnisverlust und Verunsicherung bzw. Störung des Identitätsbewusstseins stehen in einem auffälligen Kontrast zu den übrigen intakten höheren kortikalen Funktionen
Differentialdiagnosen
- postiktal auftretende ziellose Wanderzustände bei komplex partiellen Epilepsien mit retrograder Amnesie & Desorientierung (epileptische Fugue)
- Poriomanie (Impulskontrollstörung, die ein zwanghaftes unvermitteltes Weglaufen ohne einen einsichtigen Grund und ohne ein fassbares Ziel beinhaltet)
- andere nichtepileptische hirnorganische Störungen wie z.B. Migräne, Hirntumore, SHT, TIA, Enzephalitis, Hirnabszess oder Vaskulitis
- psychiatrische Erkrankungen wie z.B. Schizophrenie, alkohol- & drogeninduzierte Fugues, Manie oder Demenz (Alzheimer-Typ, Pick-Typ)
- dissoziative Konversionsstörung
- psychogene Amnesie mit Ich-Störung bei Borderline-Muster
- multiple Persönlichkeitsstörung
- toxisch-metabolische Entgleisung (Urämie, Hypoglykämie)
- Chorea Huntington
- Creutzfeldt-Jakob-Erkrankung
- Simulation
Komorbiditäten
Im Rahmen einer dissoziativen Fugue ist es auch möglich das es zu psychischen Begleiterkrankungen und Symptomen kommt. Hier wären z.B. zu nennen:
- Depression
- posttraumatische Belastungsstörung
- Dysphorie und/oder Trauer
- Scham- und Schuldgefühle
- suizidale und aggressive Impulsprobleme
Management
Die Therapie der dissoziativen Fugue gleicht im Endeffekt den Therapieansätzen für die dissoziative Amnesie. Jedoch ist bei der dissoziativen Fugue zu betonen, dass die Betroffenen i.d.R. erst nach Abklingen der Erkrankung vorstellig werden, wenn sie selbst die akutelle Krankheitsphase realisiert haben.
Ein empirisch-evidenzbasierender Therapieansatz für die dissoziative Fugue existiert jedoch nicht, aber die Psychotherapie wird ebenfalls als das Mittel der 1. Wahl angesehen, wobei sich die allgemeine therapeutische Haltung an der Behandlung posttraumatischer Syndrome orientiert. Bei der Psychotherapie sollte aber erwähnt werden, dass ein forciertes Vorgehen mit der Fokussierung auf die amnestischen Lücken als therapeutisch unproduktiv anzusehen ist und suizidale Krisen auslösen kann. Daher ist es ratsam, dass die Therapie von Therapeut*innen durchgeführt wird, die über ausreichende Erfahrungen im Bereich der dissoziativen Störungen verfügen. Sobald es zur Wiedererinnerung kommt, sollte der Fokus auf der harmonischen Integration der wiedererlangten Erinnerungen liegen, wobei die Geschwindigkeit des Erinnerungsprozesses durch die Patient*innen selbst bestimmt sein sollte.
Eine supportive medikamentösen Therapie mit Antidepressiva oder Anxiolytika sollte ggf. erwogen werden. Die Hypnose/Semihypnose oder eine Medikamenten-gestützte Interviewführung (z.B. mit Barbituraten oder Benzodiazepinen) zeigt in Untersuchungen eine überwiegend gute Symptomremissionen, jedoch gibt es hierzu keine kontrollierten Studien (CAVE: CAVE: Mischung aus Wahrheit und Fantasie möglich).
Prognose
Bei einer dissoziativen Fugue treten Beginn und Ende i.d.R. plötzlich ein, wobei die Rückbildung oftmals beginnt, wenn die Betroffenen sich der Situation spontan bewusst werden. Es kommt aber auch nicht selten vor, dass die Remission nach vorausgegangenem Schlaf einsetzt. Insgesamt wird die Förderung/Verbesserung des Schlafverhaltens als Therapieansatz im Kontext eines labilen Schlaf-Wach-Zyklus und einer vorliegenden Insomnie diskutiert. Die Remission selbst vollzieht sich i.d.R. schnell.
Insgesamt ist die Prognose ist meist günstig (selten refraktäre Fälle) und die Erinnerungen für die Zeit vor der Fugue kommen meist vollständig zurück. Jedoch kommt es oft zu amnestischen „Inseln“ für die Zeit der Fugue selbst. Diese „Insel“ sind jedoch grundsätzlich reversibel, hierzu muss aber eine spezifische Psychotherapie erfolgen.
Trance-Störung (ICD11-6B62)
Trance-Zustände kennt wahrscheinlich jede*r von uns. Das einfache Tagträumen, die sog. „Autobahn-Hypnose“, ausgeprägte Übermüdung- und Erschöpfungszustände, aber z.B. auch Wahrnehmungsveränderungen durch halluzinogene Drogen – all diese Zustände fallen ich den Bereich der Trance. Wissenschaftlich formuliert handelt es sich bei der Trance um einen hypnoid veränderten Bewusstseinszustand. Von diesen leichten Trance-Zuständen zu unterscheiden ist die Trance-Störung, also der pathologische Form von Trance-Zuständen. Hier ist die Wahrnehmung so eingeengt und die Fokussierung auf die Umgebung unglaublich selektiv, sodass es zu massiven Beeinträchtigungen und einem hohen Leidensdruck kommt. Als Indikator für das Vorligen pathologischer Trance-Zustände gibt vor allem der Aspekt, ob die Zustände in der jeweils vorherrschenden Kultur nicht üblich sind bzw. kein Teil typischer religiöser Praktiken sind.
Bei der Trance- sowie auch bei Besessenheitsstörung handelt es sich um eine sehr seltene und komplexe psychische Krankheit, die sich i.d.R. in Episoden zeigt, welche durch ein krankhaft verändertes Bewusstsein gekennzeichnet sind. Diese Bewusstseinsveränderung kann von einem nicht für die betroffene Person typischen Verhalten über das Sprechen von eigentlich unbekannten Sprachen bis hin zum völligen Bewusstseinsverlust für die unmittelbare Umgebung reichen.
Kurz und knapp beschrieben kommt es bei Trance-Störungen dazu, dass betroffene Personen ihre „normale“ Identität beibehalten, aber ihre Umgebung anders wahrnehmen. Anders gesagt handelt es sich dabei um die unfreiwillige Flucht aus der Realität durch den temporären Verlust der „Einheit“ von Person und Wahrnehmung.
Die pathologischen Trance-Zustände werden in die luzide und somnambule Trance eingeteilt. Die luzide Trance sind gekennzeichnet durch ein klares Bewusstsein sowie…
- mindestens partiell geordneter Erlebnisstrom
- meist fehlende abstrakte Denkprozesse
- verminderte Besonnenheit
- Erleben in einem imaginativen Bilderfluss oder ganz ohne gedankliche Vorgänge
- Defokussierung des Bewusstseins (weniger selektive und konzeptgebunde Verarbeitung)
- Gefühlserleben ggf. gesteigert, aber auch gleichmütig oder reduziert
- körperliche Koordination und Teile der Realitätsprüfung erhalten, aber reduzierte Fähigkeit zur Selbstreflexion
- zum größten Teil erinnerliche Erlebnisinhalte
Die somnambule Trance hingegen zeigt sich durch ein getrübtes oder verringertes Bewusstsein, eher schon ein traum-ähnlicher Zustand, sowie…
- eingeengtes, verlangsamtes bis verarmtes Erleben, ggf. mit dynamisch, konvulsionsartig gesteigert Phasen des Erlebens
- kaum bis keine abstrakten Denkprozesse vorhanden
- Verhalten wie in einer anderen Welt
- reduzierte Ansprechbarkeit
- keine Reaktion auf die Umwelt
- abwesend wirkend
- ggf. persönlichkeitsfremde Äußerungen und Verhaltensweisen
- erheblich reduzierte Realitätsprüfung ohne funktionierende Selbstreflexion
- körperliche Koordination nur noch partiell vorhanden
- erlebte Inhalte sind i.d.R. nicht mehr erinnerlich
Über diese Einteilung hinaus unterscheidet man die Trance-Zustände u.a. in die nachfolgenden, i.d.R. nicht-pathologischen Tranceformen:
- spirituelle Trance (z.B. Trommelmusik, Tanzen, Gebete, Gesänge in vielen Religionen um mit Gott, Geistern, spirituellen Orten etc. in Kontakt zu treten)
- hypnotische Trance (Hypnose)
- drogeninduzierte Trance (z.B. durch Halluzinogene, LSD, Meskalin, Psilocybin)
- schmerzinduzierte Trance (durch Verletzungen, Unfälle)
- traumatische Trance (bei schweren, belastenden Ereignissen)
- sportinduzierte Trance (z.B. beim Marathonlauf)
Ätiologie
Die Genese einer Trance-Störung ist multifaktoriell bedingt. Als Faktoren, die für die Ausbildung einer Trance-Störung mitverantworlich oder ursächlich sind, gelten u.a.:
- psychosoziale Stressoren (Tod von Nahestehenden, soziale Unsicherheit, pathologische Trauerreaktion, Schuldgefühle oder sonstige innere Konflikte)
- traumatheoretischer Ansatz der Trance-Störung als Folgestörung von Missbrauch, Gewalt, Krieg etc. in der Vorgeschichte (v.a. Kindheit & Jugend)
- psychiatrische Grunderkrankung (z.B. psychotische oder Persönlichkeitsstörung)
- kulturelle Faktoren wie regional-/ortstypische Rituale o.Ä.
Gemäß dem „neurologischen Modell“ von David Lewis-Williams und Thomas Dowson (1988) entsteht Trance, aber auch andere Rauschzustände, durch eine Art „Hyper-Erregung“ oder „Hyper-Ruhezustand“, welche zu verlangsamenter elektrischen Hirnaktivität führt. Die nachfolgenden Bewusstseinsveränderungen sind dann in die folgenden drei Phasen zu untergliedern:
- Wahrnehmung von Lichterscheinungen und geometrische Formen (z.B. Punkte, Zickzackstreifen, Gitter, parallele Linien und Mäanderlinien), auch Phosphene genannt
- Auffassung von verschiedenen geometrischen Formen als sinnhafte Symbole im kulturellen oder religiösen Sinne
- als Strudel oder wirbelnder Tunnel beschrieben Phase mit tiefgreifenden Erlebnissen wie Synästhesien (Verschmelzung von Sinnesreizen), Verlassen des eigenen Körpers sowie das Eintreten in andere Wirklichkeitsebenen (z.B. „Jenseits“, „Geisterwelt“), die nicht selten als Nahtoderfahrungen beschrieben werden
Hinsichtlich der Neurobiologie gibt es verschiendenste Erklärungsansätze für die Trance-Zustände, jedoch sind diese alle auf ihre eigene Art und Weise nicht abschließend gesichert.
ICD-11- & DSM-V-Diagnosekritieren bzw. Symptomatik
Gemäß den ICD-11-Kriterien ist eine Trance-Störung gekennzeichnet durch:
- Zustands, in dem es zu einer deutlichen Veränderung des Bewusstseinszustands der Person oder zu einem Verlust des normalen Gefühls der persönlichen Identität kommt, gekennzeichnet durch die folgenden Punkte (CAVE: Zustand wird als außerhalb der eigenen Kontrolle liegend erlebt):
- Einschränkung des Bewusstseins für die unmittelbare Umgebung
- ungewöhnlich enge und selektive Fokussierung auf Umweltreize
- Beschränkung von Bewegungen, Körperhaltungen und Sprache auf die Wiederholung eines kleinen Repertoires
- Trancezustand ist nicht durch die Erfahrung gekennzeichnet, dass man durch eine andere Identität ersetzt wird
- Trance-Episoden treten immer wieder auf, oder, wenn die Diagnose auf einer einzigen Episode beruht, hat die Episode mindestens mehrere Tage gedauert
- Trancezustand ist unfreiwillig und unerwünscht und wird nicht als Teil einer kollektiven kulturellen oder religiösen Praxis akzeptiert (CAVE: auch nicht durch ritualisierte Praktiken des betreffenden Kulturkreises ausgelöst bzw. in diese integriert)
- Symptome treten nicht ausschließlich während anderer dissoziativer Störung auf und lassen sich nicht besser durch andere psychische Störung, Verhaltens- oder Entwicklungsstörung erklären
- Symptome sind nicht auf direkten Auswirkungen einer Substanz oder eines Medikaments auf das ZNS zurückzuführen (inkl. Entzugserscheinungen, Erschöpfung oder hypnagogische oder hypnopompöse Zustände) und sind nicht auf Erkrankung des Nervensystems, Kopftrauma oder Schlaf-Wach-Störung zurückzuführen
- Symptome führen zu erheblichem Leid oder erheblichen Beeinträchtigungen in persönlichen, familiären, sozialen, schulischen, beruflichen oder anderen wichtigen Funktionsbereichen
Im Diagnostic and Statistical Manual of Mental Disorders in der fünften Edition (DSM-5) wird die dissoziative Trancestörung wie folgt definiert:
- vorübergehende spürbare Veränderung des Bewusstseins oder Verlust des herkömmlichen Gefühls der persönlichen Identität ohne Ersatz durch eine alternative Identität, verbunden mit einem der folgenden Punkte:
- fehlende Wahrnehmung der unmittelbaren Umgebung oder ungewöhnlich enge und selektive Fokussierung auf Umweltreize
- sich wiederholende oder begrenzte stereotype Verhaltensweisen und Bewegungen, die außerhalb der eigenen Kontrolle erlebt oder wahrgenommen werden
- Trancezustand wird von den Patient*innen oder der Gemeinschaft/Gesellschaft nicht als normal akzeptiert und ist in der Regel nicht Teil einer kulturellen oder religiösen Praxis
- Trancezustände treten unfreiwillig auf und führen zu klinisch erheblichem Leid oder Beeinträchtigungen in sozialen, beruflichen oder anderen kritischen Funktionsbereichen
- Trancezustand tritt nicht im Verlauf einer psychotischen Störung (inkl. Stimmungsstörungen mit psychotischen Merkmalen) auf, bei der nicht alle Symptome auf die Anwesenheit eines externen Agens zurückgeführt werden können; Störung ist nicht auf die direkten Auswirkungen einer Substanz oder eines allgemeinen medizinischen Leidens zurückzuführen
Weitere Symptome bzw. typische Kriterien sind z.B.:
- Sprechen in verschiedenen Dialekten und Stimmlagen
- Verhalten, als ob man eine andere Persönlichkeit wäre
- Bezugnahme auf falsche autobiografische Details
- deutlich verringertes oder aber gesteigertes Erinnerungsvermögen
- verändertes Zeitempfinden (Dehnung oder Stillstand)
- visuelle oder auditive Halluzinationen
- im Zusammenhang mit pathologischen Trancezuständen sind Suizidversuche und Unfälle möglich
- pathologische Trancezustände können durch Außenstehende provoziert oder auch unterdrückt werden
- Dauer der Episoden reicht von wenigen Minuten bis zu Stunden
- veränderter Muskeltonus (entweder Starre oder Hyperaktivität)
- Schmerz- und Empfindungslosigkeit
- unwillkürliche Bewegungen (z. B. Carpenter-Effekt)
Differenzialdiagnosen
- kulturell und rituell eingebundenen Zustände ohne pathologischen Wert
- psychotische Störungen mit Halluzinationen und Wahn (z.B. Schizophrenie)
- Depersonalisationsstörungen (CAVE: willkürlich herbeigeführte Erfahrungen von Depersonalisation oder Derealisation sind Teil Meditations-/Trance-Praktiken in vielen Kulturen und Religionen)
- dissoziative Identitätsstörung im Sinne der multiplen Persönlichkeitsstörung
- neurologische Krankheitsbilder wie Temporallappenepilepsie oder organisches Psychosyndrom nach SHT
- Intoxikation mit psychotropen Substanzen
Therapie
- Eigen- und Fremdanamnese bzgl. den Ursachen bzw. Auslösern der Trancezustände
- kultur-sensitive Psychotherapie stellt die wichtigste Behandlungsart dar (u.a. Dissoziationsstopps, stabilisierenden Imaginationsübungen, EMDR)
- ca. 30 % der Betroffenen suchten für Therapien traditionelle Heiler*innen und/oder Schaman*innen auf
- falls notwendig, können Antipsychotika und Antidepressiva zur Symptomlinderung erwogen werden
- in schweren Fällen kann eine EKT betracht gezogen werden
- abhängig von der Symptomschwere ist ein Krankenhausaufenthalt notwendig/unumgänglich
Besessenheitstrance-Störung (ICD11-6B63)
Das Phänomen der Besessenheitstrance ist in vielen Kulturen verbreitet und stellt so wie die Trance primär keinen pathologischen Zustand dar, sondern ist charakterisiert durch episodische Bewusstseinsveränderungen, während derer einzelne oder nacheinander mehrere Identitäten durch „Geister“ an die Stelle der gewohnten Identität treten. Diese „Geister“ nutzen den Körper der Betroffenen, um sprechen zu können und um etwaige Tätigkeiten auszuführen. Kurz und knapp gesagt sind die Patient*innen während Besessenheitszuständen bzw. der Besessenheitstrance davon überzeugt, von einer anderen Persönlichkeit (z.B. Geist, Gottheit oder anderer Kraft) beherrscht zu werden.
Zu betonen ist, dass die Besessenheitstrance-Zustände erst als pathologisch betrachtet werden, wenn diese nicht mehr Teil der üblichen religiösen und/oder kulturellen Praxis sind.
ICD-11- & DSM-V-Diagnosekriterien bzw. Symptomatik
Gemäß den ICD-11-Kriterien ist eine Besessenheitstrance-Störung gekennzeichnet durch:
- deutlich veränderter Bewusstseinszustand und gewohntes Gefühl der persönlichen Identität ist durch eine externe, „besitzergreifende“ Identität ersetzt (Verhalten oder Bewegungen der Person als vom besitzergreifenden Agens kontrolliert erlebt)
- Episoden treten immer wieder auf, oder, wenn die Diagnose auf einer einzigen Episode beruht, hat die Episode mindestens mehrere Tage gedauert
- Zustand der Besessenheitstrance ist unfreiwillig und unerwünscht und wird nicht als Teil einer kollektiven kulturellen oder religiösen Praxis akzeptiert
- Symptome treten nicht ausschließlich während einer anderen dissoziativen Störung auf und lassen sich nicht besser durch eine andere psychische Störung, Verhaltensstörung oder Entwicklungsstörung erklären
- Symptome sind nicht auf direkte Auswirkungen einer Substanz oder eines Medikaments auf das ZNS zurückzuführen (inkl. Entzugserscheinungen, Erschöpfung oder hypnagogische oder hypnopompöse Zustände) und sind nicht auf Erkrankung des Nervensystems oder Schlaf-Wach-Störung zurückzuführen
- Symptome führen zu einem erheblichen Leidensdruck oder zu einer erheblichen Beeinträchtigung der persönlichen, familiären, sozialen, schulischen, beruflichen oder sonstigen wichtigen Funktionsbereiche
Im Diagnostic and Statistical Manual of Mental Disorders in der fünften Edition (DSM-5) wird die dissoziative Besessenheitstrance-Störung wie folgt definiert:
- einmalige oder episodische Veränderung des Bewusstseinszustandes, die dadurch gekennzeichnet ist, dass der Patient oder sein Umfeld das gewohnte Gefühl der persönlichen Identität als Geist eines Tieres, eines verstorbenen Individuums, einer Gottheit oder einer Macht ersetzt, was sich durch mindestens eine der folgenden Erscheinungen zeigt:
- Besessenheitszustand wird von den Patient*innen oder der Gemeinschaft nicht als normal akzeptiert und ist in der Regel nicht Teil einer kulturellen oder religiösen Praxis
- Besessenheitszustände treten unfreiwillig auf und führen zu klinisch erheblichem Leid oder Beeinträchtigungen in sozialen, beruflichen oder anderen kritischen Funktionsbereichen
- Besessenheitszustand tritt nicht im Verlauf einer psychotischen Störung (inkl. Stimmungsstörungen mit psychotischen Merkmalen) auf, bei der nicht alle Symptome auf die Anwesenheit eines externen Agens zurückgeführt werden können
- Störung ist nicht auf direkte Auswirkungen einer Substanz oder eines allgemeinen medizinischen Leidens zurückzuführen
Was zusätzlich zu betonen ist, ist, dass die Besessenheits-Trance erheblich häufiger als die Trance von einer Amnesie begleitet ist.
Differenzialdiagnosen
Differenzialdiagnostisch müssen kulturell und rituell eingebundene Zustände von pathologischen, differenzialdiagnostischen Zuständen unterschieden werden. Dazu zählen z.B.:
- Intoxikation mit psychotropen Substanzen (z.B. Drogen)
- organisches Psychosyndrom (z.B. infolge eines SHT)
- organische Persönlichkeitsstörungen
- körperliche Krankheiten (z.B. Temporallappenepilepsie oder Kopfverletzung)
- Schizophrenie
- vorübergehende akute psychotische Störungen
- Depersonalisation- oder Derealisationsstörungen
- dissoziative Identitätsstörung/multiple Persönlichkeitsstörung
Therapie
- durch Eigen- und Fremdanamnese in Erfahrung bringen, in welchem Kontext und mit welchen Methoden die Zustände erzeugt wurden
- Berücksichtigung des jeweiligen kulturellen Umfeldes sowie der Glaubensmodelle
- ggf. sinnvoll mit einheimischen Medizinmännern oder Schamanen eng zusammenzuarbeiten, um Leidensminderung zu erreichen
- Mittel der Wahl: supportive psychotherapeutische Interventionen (Dissoziationsstopps, Imaginationsübungen, der Screen-Technik zur inneren Distanzierung, ggf. auch Eye Movement Desensitization and Reprocessing (EMDR) sowie weitere Ansätze der modernen Traumatherapie)
(partielle) dissoziative Identitätsstörung (ICD11-6B64/6B65)
Beitrag hierzu folgt!
Depersonalisations- oder Derealisationsstörung (DDS; ICD11-6B66)
Viele von uns werden selbst schon eine Depersonalisations- oder Derealisationsstörung gehabt haben, denn diese sind nicht zwangsläufig krankheitsbedingt. Mit einer Lebenszeitprävalenzrate von 26 – 74 % hatten/haben schon viele Menschen in ihrem Leben schon min. eine transiente Depersonalisation- oder Derealisation-Erfahrung gemacht, aber nur in ca. 2 % der Fälle haben die Depersonalisationen und/oder Derealisationen einen relevanten Krankheitswert und erfüllen die Diagnosekriterien.
Aber was ist eigentlich eine Depersonalisation und Derealisation? Beides sind Reaktionsmöglichkeiten des Körpers auf externe Einflüsse, v.a. Stress, und etwas ganz normales. Dies zeigt sich auch in unserer Sprache, wenn wir Redewendungen nutzen wie „benebelt sein“ oder „neben sich stehen“. Jetzt aber wirklich mal zur genaueren Einordnung! Bei einer Depersonalisation kommt es zum Gefühl der Entfremdung bezogen auf den eigenen Körper sowie das personale Selbst (Störung des Ich-Erlebens, Ich-Emfindens wie z.B. Wahrnehmung von Körperteilen als zu klein oder zu groß) und eine Derealisation ist das Gefühl der Entfremdung ggü. der Umwelt (z.B. Wahrnehmung von Gegenständen in 2D oder zu nah/weit). Bei beiden Phänomen ist aber im Vergleich zu anderen Krankheitsbildern wie der Psychose die Realitätsprüfung noch intakt. Beide Phänomene können zusammen, aber auch getrennt auftreten. Nicht selten stellen Depersonalisation und Derealisation ein Symptom bei einer Reihe psychiatrischer Erkrankungen wie z.B. bei Angst- & Panikstörung , Zwang, Depression, Schizophrenie, beim Borderline-Muster oder anderen dissoziativen Erkrankungen sowie bei somatischen Störungen wie Epilepsie, Migräne, Substanzmissbrauch oder Entzug.
Für die Patient*innen sind die Wahrnehmung oftmals sehr unangenehm und fremdartig. Sie können oft nur schwer verbalisiert werden und es finden sich oft typische „als wie“-Beschreibungen.
Epidemiologie
Hinsichtlich epidemiologischer Daten ist initial zu betonen, dass es für den deutschsprachigen Raum nur wenige Daten bzw. Studien gibt. Die vorliegenden Studien, die v.a. aus dem angloamerikanischen Raum sind, ergaben aber z.B. die folgenden Ergebnisse:
- Krankheitsbeginn
- Erstmanifestation im Mittel im Alter von 16 ± 8 Jahren
- Erstmanifestation > 20. Lebensjahr bei < 20 % und Erstmanifestation > 25. Lebensjahr bei rund 5 %
- häufigeres Auftreten bei Patient*innen mit psychischen Störungen
- Beginn ist in 50 % der Fälle akut und in 50 % progredient
- etwa 200.000 Menschen in den USA erleben täglich ein Depersonalisationsereignis
- Prävalenz von rund 1 – 2 % (wahrscheinlich aber stark unterdiagnostiziert; für Deutschland keine Bevölkerungsstudien vorliegend)
- 0 – 1,9 % in der Allgemeinbevölkerung
- 5 – 20 % bei ambulanten Patient*innen
- 17,5 – 41,9 % bei stationären Patient*innen
- Punktprävalenz: ca. 0,8%
- betroffen sind z.B. bis zu 66 % der Betroffenen eines traumatischen Ereignisses, 30 % der Kriegsveteran*innen (mit PTBS), 11 % der Patient*innen mit einem schweren SHT sowie bis zu 79 % der Menschen, die mit akutem Stress zu kämpfen haben
- 40 % wegen einer psychischen Störung stationär behandelten Patient*innen erlebten ein Depersonalisationserlebnis
- Manifestation ist bei beiden Geschlechtern etwa gleich häufig (Frauen haben insgesamt häufiger einzelne Depersonalisationssymptome)
- bei einer tatsächlichen 1-Jahresprävalenz von etwa 1 % muss angenommen werden, dass nur max. 1 von 100 Betroffenen die DDS-Diagnose erhalten hat
- vom Erstkontakt mit Psychiater*in, Psycholog*in o.Ä. bis zur Diagnosestellung vergehen 7 – 12 Jahre
- 6-Monats-Prävalenz von 60 % für klinisch relevante DDS in der stationären Kinder- & Jugendpsychiatrie
Ätiologie
Nicht selten beginnt eine DDS mit einer depressiven Episode (9 %) oder Panikattacken (12 %). In rund 49 % ist der Auslöser für eine Depersonalisations- oder Derealisationsstörung aber nicht identizifizierbar. In 25 % der Fälle sind sie mit starkem Stress assoziiert. Beispiele hierfür sind u.a. emotionale/körperliche Misshandlung/Missbrauch, Erleben von häuslicher Gewalt (auch im familiären Umfeld), schwer beeinträchtigte oder psychisch erkrankte Elternteile oder unerwartete Todesfälle im persönlichen Umfeld. Weitere typische Auslöser sind z.B.:
- überfordernde psychosoziale Belastungen (zwischenmenschlich, finanziell, beruflich)
- extrem stressauslösende & lebensbedrohendliche Erlebnisse (z.B. Nahtoderfahrungen)
- Cannabiskonsum in rund 13 % der Fälle (weitere seltenere Drogen als Auslöser sind Halluzinogene, Ecstasy, Ketamin oder Alkohol)
- organische Erkrankungen (v.a. Epilepsien, Migräne, vestibuläre Störungen, SHT oder das Kleine-Levin-Syndrom
- Medikamente wie z.B. Antihistaminika , Benzodiazepine , Indometacin, Koffein, Minocyclin
- emotionale Vernachlässigung
- Prämenstruelles Syndrom
- Schlafmangel
Interpretiert man eine Depersonalisation als Reaktion auf zurückliegende oder aktuelle Ereignisse, so ist eine besondere Prädisposition für bewusstseinsverändernde Störungen vorrauszusetzen, denn Menschen mit ähnlichen Erlebnissen reagieren nicht mit einer Depersonalisation darauf. Typische Risikofaktoren, die in der einschlägigen Literatur zu finden sind, sind z.B.
- Nikotinkonsum
- Marihuanakonsum
- Vorhandensein sozialer Ängste
- männliches Geschlecht
- geringere Schulbildung
- ängstliches Temperament bzw. stark vermindertes Selbstwirksamkeitsgefühl + verminderte Fähigkeiten, Aufgaben konstruktiv anzugehen, sowie Mangel an emotionaler Unterstützung
Auf der neurochemischen Ebene werden v.a. die folgenden Erklärungsmodelle diskutiert:
- serotonerges System: Wahrscheinlichkeit von Symptomen erhöht sich durch Substanzen, die als Serotonin-Agonisten wirken, wie m-CPP, Cannabis, LSD und Ecstasy (nicht bekannt ist aber, ob bei einerDepersonalisation, die nicht durch Substanzen ausgelöst wird, Abweichungen im serotonergen System vorliegen)
- glutamaterges System: Ketamin als NMDA-Antagonist kann Effekte hervorrufen, die einer Depersonalisation entsprechen (nicht bekannt ist aber, ob bei einerDepersonalisation, die nicht durch Ketamin ausgelöst wird, Abweichungen im glutamatergen System vorliegen)
- Opioidrezeptoren: durch mehrere, kleinere Pilotstudien gestützte Vermutung, dass bei Depersonalisation eine Fehlregulation der körpereigenen opidoiden Transmittersysteme vorliegt (Opioid-Antagonisten, wie Naloxon, Naltrexon & Nalmefen, vermindern Symptome)
Neurophysiologisch gibt es Erklärungsansätze, die das Erscheinen von Depersonalisation und Derealisation auf Abweichungen bei neuronalen Verbindungen zu Spiegelneuronsystemen zurückführen könnten. In Neuroimaging-Befundung gab es oftmals nicht einheitliche Ergebnisse, aber man kann von einer hohen neuronalen Interkonnektivität ausgehen. Detektierte Auffälligkeiten waren u.a.:
- Unterfunktion im linken vorderen Inselcortex (wichtiger Ort für Gefühlserlebnisse und bei der Wahrnehmung des eigenen Körpers)
- erhöhte präfrontal-kortikale Aktivität (v.a. Regionen, die für die Kontextualisierung und Bewertung von emotional bedeutsamen Informationen und weniger für die Induktion von Affektzuständen verantwortlich sind) mit Hemmeffekten auf subkortikale limbische Zentren, v.a. auf die Amygdala
- Beteiligung höherer kortikaler Assoziationsareale, die für die polymodale Integration des Körperschemas mitverantwortlich sind
Symptomatik bzw. Diagnosekriterien
Gemäß der ICD-11 ist die Depersonalisations-Derealisations-Störung durch folgende Kriterien gekennzeichnet:
- anhaltende oder wiederkehrende Erfahrungen von Depersonalisation, Derealisation oder beidem
- Depersonalisation = Selbst wird als fremd oder unwirklich empfunden ODER Losgelöstsein von den Gedanken, Gefühlen, Empfindungen bzw. dem eigenen Körper oder den eigenen Handlungen ODER man tut so, als wäre man ein Beobachter von außen
- Derealisation = Erleben anderer Personen, Objekte oder der Welt als fremd oder unwirklich (z.B. traumhaft, weit entfernt, nebelig, leblos, farblos oder visuell verzerrt) ODER Gefühl sich von der eigenen Umgebung losgelöst zu fühlen
- intakte Realitätsprüfung
- Depersonalisations- oder Derealisationserfahrungen treten nicht ausschließlich im Rahmen einer anderen dissoziativen Störung auf
- Depersonalisations- oder Derealisationserfahrungen lassen sich nicht besser durch eine andere psychische, verhaltensbezogene oder neurologische Entwicklungsstörung erklären
- Depersonalisations- oder Derealisationserfahrungen sind nicht auf die direkten Auswirkungen einer Substanz oder eines Medikaments auf das zentrale Nervensystem zurückzuführen, auch nicht auf Entzugserscheinungen, und sind nicht auf eine Erkrankung des Nervensystems oder ein Kopftrauma zurückzuführen
- Symptome führen zu erheblichem Leid oder Beeinträchtigungen in persönlich, familiären, sozialen, schulischen, beruflichen oder anderen wichtigen Funktionsbereichen
Im DSM-5 wird die Depersonalisations-Derealisationsstörung wie folgt klassifiziert:
- andauernde oder wiederkehrende Erfahrungen von Depersonalisation, Derealisation oder beidem
- Depersonalisation: Erfahrungen von Unwirklichkeit, Entferntsein, oder das Gefühl, ein außenstehender Beobachter gegenüber den eigenen Gedanken, Gefühlen, Empfindungen, Körper oder Handlungen zu sein (z.B., Wahrnehmungsveränderungen, gestörtes Zeitempfinden, Empfindung des Selbst als unwirklich oder abwesend, emotionale und/oder körperliche Taubheit)
- Derealisation: Erfahrungen von Unwirklichkeit und Entferntsein in Bezug auf die Umgebung (z.B. werden Personen oder Dinge als unwirklich, traumartig, wie hinter einem Nebelschleier, leblos oder verzerrt empfunden)
- intakte Realitätsprüfung
- Symptome verursachen in klinisch bedeutsamer Weise Leiden oder Beeinträchtigungen in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen
- Störung ist nicht auf physiologische Effekte einer Substanz (z.B. Droge, Medikation) oder einen anderen medizinischen Krankheitsfaktor (z.B. epileptische Anfälle) zurückzuführen
- Störung ist durch keine andere seelische Erkrankung besser erklärbar, wie z.B. eine Schizophrenie, Panikstörung, Depression, akute Belastungsreaktion, Posttraumatische Belastungsstörung oder eine andere dissoziative Störung
Hinsichtlich der genaueren Symptomatologie finden sich bei beiden Phänomenen Einschränkungen wie die Angst „verrückt“ zu werden, das Gefühl die Kontrolle über sich zu verlieren oder das quälende Gefühl einer vollkommenen Isolation und das eigene Leben zu verpassen. Die Symptome sind i.d.R. episodisch-schwankend und können wenige Stunde bis Tage, aber auch manchmal auch Wochen, Monate oder Jahre anhalten. In seltenen Fällen besteht die Symptomatik konstant und mit gleicher Intensität über Jahre/Jahrzehnte.
Bei der Depersonalisation gibt zusätzlich u.a. die folgenden Auffälligkeiten:
- affektive Symptome wie emotionale Taubheit, fehlende Empathie (Alexithymie), Depression, Angstzustände oder Motivationsverlust
- kognitive Symptome wie Konzentrationsstörungen, Gedankenrasen/Gefühl der gedanklichen Leere, Gedächtnisstörungen, beeinträchtigtes visuelles Vorstellungsvermögen oder Probleme bei der Verarbeitung neuer Informationen
- physiologische/perzeptuelle Symptome wie partielle/vollständige physiologische Taubheit, Gefühl der Gewichtslosigkeit/Leichtigkeit, Benommenheit/Schwindelgefühl, Erkennungsverlust von eigenem Spiegelbild & Stimme, veränderte Zeitwahrnehmung, sensorische Störungen von Geschmack, Tastsinn, Größer- & Kleinersehen (z.B. erscheinen Körperteile plötzlich als zu klein oder zu groß) oder sensorische Verzerrungen von Geräuschen. & Farbverlust sowie Gefühl, das die Welt flach & zweidimensional erscheint
Bei der Derealisation gibt zusätzlich u.a. Auffälligkeiten wie die Wahrnehmung der Umgebung wird wie durch einen Schleier oder wie in einem Traum sowie das Gefühl, dass die Welt unwirklich, fade oder leblos erscheint.
Wichtig zu betonen ist aber, dass das Depersonalisations-/Entfremdungsgefühle auch bei Gesunden vorübergehend auftreten können, v.a. bei Stress oder großer Angst, bei Schlafmangel, nach der Einnahme von Drogen oder im Rahmen einer Migräne. Diese Gefühle sind jedoch erst pathologisch, wenn diese regelmäßig oder dauerhaft auftreten.
Diagnostik
Wie bei allen psychiatrischen Erkrankungen hat auch bei Depersonalisationen und/oder Derealisationen neben der psychiatrisch-pychologischen Diagnostik eine vollständige körperliche Diagnostik zu erfolgen, um etwa Differentialdiagnosen auszuschließen. Die Differentialdiagnostik ist v.a. auch wichtig, da Symptome von Depersonalisation bei vielen unterschiedlichen Krankheiten vorkommen können wie z.B. im Rahmen von Panikattacken.
Zur Diagnostik können u.a. die folgenden Screening-Tools und Fragebögen genutzt werden
- Strukturiertes Klinisches Interview für DSM-IV für Dissoziative Störungen (SKID-D)
- Depersonalization Severity Scale (DSS)
- Cambridge Depersonalisation Scale (CDS)
- Structured Clinical Interview for Depersonalization-Derealization Spectrum (SCI-DER)
Differentialdiagnosen
Da eine hohe Komorbiditätsrate besteht, ist eine sorgfältige Differentialdiagnostik von hoher Relevanz!
- psychiatrische Differentialdiagnosen
- autistische Stressreaktionen (Overload/Meltdown/Shutdown)
- Hypochondrie
- Major Depression
- Zwangsstörung
- Angststörung
- psychotische Störungen
- substanzinduzierte Störungen (z.B. LSD, Cannabis)
- organisch bedingte psychische Störungen
- andere dissoziative Störungen
- organische Differentialdiagnosen
- Temporallappenepilepsie
- Migräne
- Gehirntumore
- zerebrovaskuläre Erkrankungen
- Enzephalitis
- metabolische Störungen wie Hypoparathyreoidismus, Hypothyreose, Hypoglykämie
Komorbiditäten
- depressive Störung (62 %; Major Depression in 10 %; Dysthymie in 23 %)
- Angst-Panikstörung (41 – 64 %; generalisierte Angststörung in 16 %)
- Zwangsstörung (16 %)
- soziale Phobie (28 %)
- Agoraphobie (14 %)
- bipolare Störung (8 %)
- Schizophrenie oder schizotype Erkrankung (7 %)
- Drogen- oder Alkoholabhängigkeit (7 bzw. 5 %)
- PTBS
- Persönlichkeitsstörung (52 %; v.a. ängstliche-vermeidende, Borderline- oder zwanghafte PS)
- beginnende Demenz
Therapie
Wie so oft bei psychiatrischen Erkrankungen besteht auch die Therapie der Depersonalisations-Derealisations-Störung aus einem multimodalen Ansatz aus Psychotherapie und einer ggf. notwendigen psychopharmakologischen Therapie. Grundsätzlich muss man aber sagen, dass die Therapie der primären Depersonalisation-Derealisations-Störung ohne Evidenz erfolgt. Hauptziel ist die Behandlung aller aktuellen sowie früheren Belastungen, die für das Auftreten verantwortlich sind bzw. sein könnten. Sofern es sich um eine sekundäre Depersonalisations-Derealisations-Störung handelt, ist die Grunderkrankung zu therapieren.
Das Mittel der Wahl bei der Behandlung der DDS ist und bleibt die Psychotherapie, wobei hier aktuell eher die kognitive Verhaltenstherapie im Vordergrund steht. Grundlage für die Psychotherapie ist im Rahmen der Psychoedukation die Vermittlung, dass es sich bei der DDS um eine behandelbare Krankheit handelt, um so die Angst zunehmen, dass die Patient*innen langsam verrückt werden. Darüber hinaus sollte geschaut werden wie eine geeigneter Umgang mit schwierigen Situationen aussehen kann und wie man das Stressmanagement im Allgemeinen strukturiert. Die Vermeidung von Schlafmangel, extremes Computerspielen, reizreiche Umgebungen und Substanzmissbrauch sollten überdies im Rahmen einer Lebensstilanpassung mit thematisiert werden. Wie in etwa die Behandlungsphasen & Module der Psychotherapie aufgebaut sein könnte wurde in „Psychiatrie und Psychotherapie: Klinik und Therapie psychischer Erkrankungen“ (Hrsg. Tebartz van Elst, Schramm & Berger) in Anlehnung an Priebe et al. anschaulich aufgezeigt:
- Modul 1 – Dissoziative Symptome verstehen und Veränderungsmotivation erhöhen
- Problem- & Verhaltensanalyse
- Informationsvermittlung
- Stärkung der Veränderungsmotivation
- Modul 2 – Dissoziative Symptome erkennen und reduzieren
- Erarbeitung von Frühwarnzeichen
- Strategien zur Unterbrechung der Dissoziation (antidissoziative Fertigkeiten)
- Kontingenzmanagement der Konsequenzen
- Modul 3 – Akute Anfälligkeit reduzieren
- Normalisierung von Trink- und Essverhalten
- Besserung des Schlafs
- Reduktion sonstiger Verwundbarkeitsfaktoren
- Modul 4 – Situationsüberdauernde Anfälligkeit reduzieren
- Verbesserung der Affektregulation
- Kognitive Interventionen
- Aufbau eines erfüllten Lebens
- Modul 5 – Auslösesituationen modifizieren
- Modifizieren ungünstiger Auslösesituationen
- Exposition gegenüber nicht schädlichen Stimuli
- Behandlung der posttraumatischen Belastungsstörung, von Angststörungen sowie weiterer ursächlicher komorbider Störungen
Für die medikamentöse Therapie sowie sonstige nicht-psychotherapeutischen Behandlungsversuche der DDS muss konstatiert werden, dass es aktuell noch keine Medikamente gibt, die zur Behandlung des Depersonalisations-Derealisationssyndroms zugelassen sind. Alle medikamentösen Behandlungsversuche finden also als Off-Label-Use statt. Folgende Punkte werden bzgl. der psychopharmakologischen bzw. nicht-psychotherapeutischen Therapie in der einschlägigen Literatur erwähnt:
- Nutzen von SSRI, Neuroleptika, Opioid-Rezeptor-Antagonisten und Benzodiazepinen (außer bei Angstsymptomen) nicht belegt
- 300 mg/d Lamotrigin über 12 Wochen hat laut einer randomisierten kontrollierten Studie eine gute Responserate
- erste Versuche mit der transkrankiellen Hirnstimulation zeigten positive Ergebnisse
- Antipsychotika sind nicht zur Behandlung des Depersonalisations-Derealisationssyndroms zugelassen und verschlechtern häufig das Befinden der Betroffenen
- Antidepressiva führen i.d.R. nicht zur Reduktion der DDS-Symptomatik, haben aber einen Einfluss auf komorbide Depressionen oder Angststörungen
- Nutzung von Benzodiazepinen zur kurzfristigen Beschwerdelinderung
- ggf. Behandlungsversuch mit dem Opiatantagonisten Naltrexon (50-200 mg/d) mit Therapieerfolgüberprüfung nach spätestens 4 Wochen erwägen
- keine Indikation für Elektrokrampftherapie
Die Episoden einer Depersonalisations-Derealisationsstörung variieren hinsichtlich der zeitlichen Komponenten stark und können von nur wenigen Stunden bis zu lang anhaltenden Episoden über Wochen, Monate oder Jahre reichen. Bei ca. 1/3 ist der Verlauf anhaltend, bei rund 1/3 treten einzelne abgegrenzte Episoden auf und bei einem weiteren Drittel gehen die Episoden in einen kontinuierlichen Verlauf über. Was aber zu betonen ist, ist dass sich Patient*innen mit Depersonalisations-Derealisations-Störung oft ohne Intervention verbessern. Sofern eine primäre Depersonalisations-Derealisations-Störung in chronisch-persistierender Form vorliegt, ist ein erhöhtes Suizidrisiko zu berücksichtigen.
Quellen
- Agyemang, Anja, Jörg Angenendt, Gerd Antes, Rahel Bachem, und Martin Härter. Psychiatrie und Psychotherapie: Klinik und Therapie psychischer Erkrankungen. Herausgegeben von Ludger Tebartz van Elst, Elisabeth Schramm, und Mathias Berger. 7. Auflage. München: Elsevier, 2024.
- Antwerpes, Frank, Timo Freyer, und Sabrina Mörkl. „Depersonalisation“. DocCheck Flexikon, 21. März 2024. https://flexikon.doccheck.com/de/Depersonalisation.
- „Depersonalisation“. In Wikipedia, 10. Dezember 2023. https://de.wikipedia.org/w/index.php?title=Depersonalisation&oldid=240060481.
- „Derealisation“. In Wikipedia, 5. Dezember 2022. https://de.wikipedia.org/w/index.php?title=Derealisation&oldid=228604601.
- Deutsche Gesellschaft für Psychosomatische Medizin und Ärztliche Psychotherapie, Deutsches Kollegium für Psychosomatische Medizin, Deutsche Gesellschaft für Psychiatrie, Psychotherapie, Psychosomatik und Nervenheilkunde, Deutsche Psychoanalytische Vereinigung, Deutsche Gesellschaft für Verhaltenstherapie, und Deutsche Gesellschaft für Psychologie, Hrsg. „Leitlinie ‚Diagnostik und Behandlung des Depersonalisations-Derealisationssyndroms‘“. Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften, 18. September 2014. https://register.awmf.org/assets/guidelines/051-030l_S2k_Depersonalisations_Derealisationssyndrom-abgelaufen_2014-09.pdf.
- Duale Reihe Psychiatrie, Psychosomatik und Psychotherapie. Duale Reihe. Stuttgart: Georg Thieme Verlag KG, 2022. https://doi.org/10.1055/b000000071.
- Heidenreich, Thomas, Johannes Michalak, und Matthias Michal. „Depersonalisation Und Derealisation: Grundlagen Und Kognitiv-Behaviorale Perspektive“. Verhaltenstherapie 16, Nr. 4 (2006): 267–74. https://doi.org/10.1159/000095903.
- Hull, Megan, und Anna Pickering. „About Depersonalization-Derealization Disorder: Statistics“. The Recovery Village Drug and Alcohol Rehab, 8. Mai 2023. https://www.therecoveryvillage.com/mental-health/depersonalization-derealization-disorder/depersonalization-disorder-statistics/.
- Kapfhammer, Hans-Peter. „Dissoziative Störungen – Psychiatrie, Psychosomatik, Psychotherapie“. Springer Medizin – e.Medpedia, 15. Juni 2016. https://www.springermedizin.de/emedpedia/detail/psychiatrie-psychosomatik-psychotherapie/dissoziative-stoerungen?epediaDoi=10.1007%2F978-3-642-45028-0_73.
- Maronde, Birgit. „Die Depersonalisationsstörung wird zu selten erkannt“. Medical Tribune, 18. April 2012. https://www.medical-tribune.de/medizin-und-forschung/artikel/die-depersonalisationsstoerung-wird-zu-selten-erkannt.
- MEDICLIN Traumazentrum Durbach. „Depersonalisations- und Derealisationssyndrom“. Zugegriffen 16. Juni 2024. https://www.traumazentrum-durbach.de/traumafolgestoerungen/depersonalisations-und-derealisationssyndrom/#was-ist-ein-depersonalisations-derealisationssyndrom.
- Michal, Matthias. Depersonalisation und Derealisation: die Entfremdung überwinden. 1. Aufl. Rat & Hilfe. Stuttgart: Kohlhammer, 2012.
- Michal, Matthias, Uli Sann, Markus Niebecker, Claudia Lazanowsky, Karin Kernhof, Stephanie Aurich, Gerd Overbeck, Mauricio Sierra, und German E. Berrios. „Die Erfassung des Depersonalisations-Derealisations-Syndroms mit der deutschen Version der Cambridge Depersonalisation Scale (CDS)“. PPmP – Psychotherapie · Psychosomatik · Medizinische Psychologie 54, Nr. 9/10 (September 2004): 367–74. https://doi.org/10.1055/s-2004-828296.
- Michal, Matthias, Rüdiger Zwerenz, Regine Tschan, Jens Edinger, Marcel Lichy, A. Knebel, Inka Tuin, und Manfred Beutel. „Screening nach Depersonalisation-Derealisation mittels zweier Items der Cambridge Depersonalisation Scale“. PPmP – Psychotherapie · Psychosomatik · Medizinische Psychologie 60, Nr. 05 (Mai 2010): 175–79. https://doi.org/10.1055/s-0029-1224098.
- Psychotherapeutenkammer Hessen. „Depersonalisationsstörungen / Derealisationsstörungen“. Zugegriffen 16. Juni 2024. https://ptk-hessen.de/thema/depersonalisationsstoerungen-derealisationsstoerungen/.
- PSYLEX – Aktuelle Nachrichten aus der Psychologie. „Depersonalisation – psychische Störungen“. Zugegriffen 16. Juni 2024. https://psylex.de/psychologie-lexikon/depersonalisation/#2.
- Schmahl, Christian. „Dissoziative Störungen – Theorie und Praxis“. 2. Juni 2023. https://www.oberbergkliniken.de/fileadmin/Veranstaltungen/Aktuelle_Trends_nicht-pharmakologischer_Ansaetze_in_der_Behandlung_psychischer_Stoerungen/2023-05-30_Vortragsfolien_Schmahl.pdf.
- Schuster, Nicole. „Depersonalisation: Losgelöst von sich selbst“. Pharmazeutische Zeitung online, 6. Februar 2018. https://www.pharmazeutische-zeitung.de/ausgabe-062018/losgeloest-von-sich-selbst/.
- Sierra, M., A. S. David, und E. C. M. Hunter. „The epidemiology of depersonalisation and derealisation“. Social Psychiatry and Psychiatric Epidemiology 39, Nr. 1 (1. Januar 2004): 9–18. https://doi.org/10.1007/s00127-004-0701-4.
- Spiegel, David. „Depersonalisations-/Derealisationsstörung – Psychiatrische Erkrankungen“. MSD Manual Profi-Ausgabe, 1. Mai 2023. https://www.msdmanuals.com/de-de/profi/psychiatrische-erkrankungen/dissoziative-störungen/depersonalisations-derealisationsstörung.
- [U25] Freiburg. „Derealisation/Depersonalisation – Infos zu Ursachen und Häufigkeit“. Zugegriffen 16. Juni 2024. https://www.u25-freiburg.de/infothek/derealisation-depersonalisation/.
- Yang, Jinyan, L. S. Merritt Millman, Anthony S. David, und Elaine C.M. Hunter. „The Prevalence of Depersonalization-Derealization Disorder: A Systematic Review“. Journal of Trauma & Dissociation 24, Nr. 1 (1. Januar 2023): 8–41. https://doi.org/10.1080/15299732.2022.2079796.
Quellen – dissoziative Amnesie mit/ohne dissoziative Fugue
- Adli, Mazda. Referenz Psychische Störungen. Herausgegeben von Michael Bauer, Andreas Meyer-Lindenberg, Falk Kiefer, und Alexandra Philipsen. Referenz. Stuttgart New York: Georg Thieme Verlag, 2021.
- AerzteZeitung.de. „‚Wie kam ich hierher?‘ – so fragen Fugue-Patienten“, 3. Februar 2004. https://www.aerztezeitung.de/Medizin/Wie-kam-ich-hierher-so-fragen-Fugue-Patienten-319549.html.
- Brand, Matthias, und Hans Joachim Markowitsch. „Dissoziative (‚psychogene‘) Gedächtnisstörungen – Neuropsychologie Und Funktionelle Hirnbildgebung“. E-Neuroforum 13, Nr. 2 (1. Juni 2007): 40–46. https://doi.org/10.1515/nf-2007-0202.
- Casarella, Jennifer. „What Is Dissociative Fugue?“ WebMD, 28. August 2022. https://www.webmd.com/mental-health/dissociative-fugue.
- Cleveland Clinic. „Dissociative Amnesia: Regaining Memories To Recover From Trauma“, 18. September 2023. https://my.clevelandclinic.org/health/diseases/9789-dissociative-amnesia.
- Cleveland Clinic. „Dissociative Fugue: What It Is, Causes, Symptoms & Treatment“, 19. April 2022. https://my.clevelandclinic.org/health/symptoms/22836-dissociative-fugue.
- Dimitrova, Lora I., Sophie L. Dean, Yolanda R. Schlumpf, Eline M. Vissia, Ellert R. S. Nijenhuis, Vasiliki Chatzi, Lutz Jäncke, Dick J. Veltman, Sima Chalavi, und Antje A. T. S. Reinders. „A Neurostructural Biomarker of Dissociative Amnesia: A Hippocampal Study in Dissociative Identity Disorder“. Psychological Medicine 53, Nr. 3 (Februar 2023): 805–13. https://doi.org/10.1017/S0033291721002154.
- „Dissociative Amnesia“. In Wikipedia, 11. März 2024. https://en.wikipedia.org/w/index.php?title=Dissociative_amnesia&oldid=1213156165.
- „Dissociative Fugue“. In Wikipedia, 7. September 2024. https://en.wikipedia.org/w/index.php?title=Dissociative_fugue&oldid=1244556749.
- dissociative.cafe. „Dissoziative Amnesie“, 17. April 2024. https://www.dissociative.cafe/de/wiki/dissoziative-amnesie/.
- „Dissoziation (Psychologie)“. In Wikipedia, 8. September 2024. https://de.wikipedia.org/w/index.php?title=Dissoziation_(Psychologie)&oldid=248420581#Dissoziative_Amnesie.
- False Memory Deutschland e.V. „Verdrängung und dissoziative Amnesie“. Zugegriffen 17. September 2024. https://www.false-memory.de/wissenschaft/verdraengung/.
- Fink, Bijan, Frank Antwerpes, Danny Siwek, Patrick Messner, und Xaver Skibbe. „Dissoziative Amnesie“. DocCheck Flexikon, 21. März 2024. https://flexikon.doccheck.com/de/Dissoziative_Amnesie.
- Giger, P., T. Merten, und H. Merckelbach. „Tatbezogene Amnesien – authentisch oder vorgetäuscht?“ Fortschritte der Neurologie · Psychiatrie 80, Nr. 07 (Juli 2012): 368–81. https://doi.org/10.1055/s-0031-1273221.
- Global Emergency of Mental Disorders. Elsevier, 2021. https://doi.org/10.1016/C2020-0-02409-6.
- Hinckeldey, Sabine von, und Gottfried Fischer. Psychotraumatologie der Gedächtnisleistung: Diagnostik, Begutachtung und Therapie traumatischer Erinnerungen ; mit 3 Tabellen. UTB für Wissenschaft Psychologie, Medizin 2295. München Basel: Reinhardt, 2002.
- Leong, Stephanie, Wendi Waits, und Carroll Diebold. „Dissociative Amnesia and DSM-IV-TR Cluster C Personality Traits“. Psychiatry (Edgmont) 3, Nr. 1 (Januar 2006): 51–55.
- Liu, Tom, und Jeffrey M. Rothschild. „Dissoziative Amnesie“. buoyhealth, 28. Dezember 2018. https://www.buoyhealth.com/learn/de/dissociative-amnesia.
- Markowitsch, Hans J. „Amnesie, dissoziative im Dorsch Lexikon der Psychologie“, 2021. https://dorsch.hogrefe.com/stichwort/amnesie-dissoziative.
- Psychology Today. „Dissociative Fugue (Psychogenic Fugue) | Psychology Today“, 2. August 2021. https://www.psychologytoday.com/intl/conditions/dissociative-fugue-psychogenic-fugue.
- Reile, Doris. „Trauma – Folgen der veränderten Funktionsweise“. Psychotheraiepraxis Dipl. Psych. Doris Reile. Zugegriffen 17. September 2024. https://www.psy-reile.de/trauma/trauma4.html.
- Sottosanti, Karen. „Fugue State“. Britannica, 11. September 2024. https://www.britannica.com/science/fugue-state.
- Spiegel, David. „Dissoziative Amnesie – Psychiatrische Erkrankungen“. MSD Manual Profi-Ausgabe, 1. Mai 2023. https://www.msdmanuals.com/de-de/profi/psychiatrische-erkrankungen/dissoziative-störungen/dissoziative-amnesie.
- Stahlschmidt, Stephan. „Dissoziative Fugue – Symptome, Ursachen, Diagnose, Therapie“. Traumatherapie-Praxis Stephan Stahlschmidt. Zugegriffen 22. September 2024. https://posttraumatische-belastungsstoerung.com/dissoziative-fugue.
- Stephan. „Dissoziative Amnesie – Symptome, Ursachen, Therapie“. Traumatherapie-Praxis Stephan Stahlschmidt, 25. Mai 2017. https://posttraumatische-belastungsstoerung.com/dissoziative-amnesie.
- Thomas-Antérion, C. „Dissociative Amnesia: Disproportionate Retrograde Amnesia, Stressful Experiences and Neurological Circumstances“. Revue Neurologique 173, Nr. 7–8 (Juli 2017): 516–20. https://doi.org/10.1016/j.neurol.2017.07.007.
- Van Den Heuvel, Natascha, Patrick Tietz, Frank Antwerpes, Inga Haas, Martin P. Wedig, Walburga Rentzsch, und Sabrina Mörkl. „Dissoziative Fugue“. DocCheck Flexikon, 21. März 2024. https://flexikon.doccheck.com/de/Dissoziative_Fugue.
- Zösmayr, Klara. „Dissoziative Amnesie“. Assistenzhund Ylvi (blog). Zugegriffen 17. September 2024. https://assistenzhund-ylvi.at/ptbs/dissoziation/dissoziative-amnesie/.
Quellen – Besessenheitstrance-/Trance-Störung
- American Psychological Association. „Dissociative Trance Disorder“, 19. April 2018. https://dictionary.apa.org/.
- Antwerpes, Frank, und Sabrina Mörkl. „Trance“. DocCheck Flexikon, 21. März 2024. https://flexikon.doccheck.com/de/Trance.
- Ärzteblatt, Deutscher Ärzteverlag GmbH, Redaktion Deutsches. „Dissoziative Störungen: Häufig fehlgedeutet“. Deutsches Ärzteblatt, 10. August 2004. https://www.aerzteblatt.de/archiv/43054/Dissoziative-Stoerungen-Haeufig-fehlgedeutet.
- Chadha, Yatika, Ragini Patil, Saket Toshniwal, und Nayan Sinha. „Trance and Possession Disorder With Underlying Dysthymia: A Case Report“. Cureus, 26. Februar 2024. https://doi.org/10.7759/cureus.54991.
- „Dissoziation (Psychologie)“. In Wikipedia, 2. Mai 2024. https://de.wikipedia.org/w/index.php?title=Dissoziation_(Psychologie)&oldid=244612827#Trance-_und_Besessenheitszust%C3%A4nde.
- During, Emmanuel H, Fanny M Elahi, Olivier Taieb, Marie-Rose Moro, und Thierry Baubet. „A Critical Review of Dissociative Trance and Possession Disorders: Etiological, Diagnostic, Therapeutic, and Nosological Issues“. The Canadian Journal of Psychiatry 56, Nr. 4 (April 2011): 235–42. https://doi.org/10.1177/070674371105600407.
- Kardels, Björn, Michael Kinn, und Frank-Gerald B. Pajonk, Hrsg. Akute psychiatrische Notfälle: Ein Leitfaden für den Notarzt- und Rettungsdienst. Stuttgart: Georg Thieme Verlag, 2008. https://doi.org/10.1055/b-002-39781.
- LWL-Klinik Paderborn. „Dissoziative Störungen“. Zugegriffen 16. Juli 2024. https://www.lwl-klinik-paderborn.de/de/fuer-patienten-angehoerige/informationen-zu-erkrankungen-erwachsenenpsychiatrie/dissoziative-stoerungen/.
- Machleidt, Wielant, und Iris Tatjana Graef-Calliess. „Transkulturelle Aspekte psychischer Erkrankungen – Psychiatrie, Psychosomatik, Psychotherapie – eMedpedia“. Springer Medizin – e.Medpedia, 9. Mai 2016. https://www.springermedizin.de/emedpedia/detail/psychiatrie-psychosomatik-psychotherapie/transkulturelle-aspekte-psychischer-erkrankungen?epediaDoi=10.1007/978-3-642-45028-0_17.
- Mind Help. „Dissociative Trance Disorder“. Zugegriffen 16. Juli 2024. https://mind.help/topic/dissociative-trance-disorder/.
- Passie, Torsten. „Trance und Besessenheitszustände“. Psychedelic Science. Zugegriffen 16. Juli 2024. https://psychedelic-science.net/bewusstseinsforschung/vera%CC%88nderte-bewusstseinszusta%CC%88nde/trance-und-besessenheitszustaende/.
- Spiegel, David, Richard J. Loewenstein, Roberto Lewis-Fernández, Vedat Sar, Daphne Simeon, Eric Vermetten, Etzel Cardeña, und Paul F. Dell. „Dissociative Disorders in DSM-5“. Depression and Anxiety 28, Nr. 9 (September 2011): 824–52. https://doi.org/10.1002/da.20874.
- Stahlschmidt, Stephan. „Trance- und Besessenheitszustände (Dissoziative Störung)“. Traumatherapie-Praxis Stephan Stahlschmidt, 3. Juli 2017. https://posttraumatische-belastungsstoerung.com/trance-und-besessenheitszustaende.
- „Trance“. In Wikipedia, 9. August 2023. https://de.wikipedia.org/w/index.php?title=Trance&oldid=236267250.


Sei der Erste der einen Kommentar abgibt