veröffentlichende Fachgesellschaft: Deutsche Gesellschaft für Orthopädie und Unfallchirurgie e.V. (DGOU)
Klassifikation gemäß AWMF: S3
Datum der Veröffentlichung: 01.02.2026
Ablaufdatum: 31.01.2031
Quelle/Quelllink: https://register.awmf.org/de/leitlinien/detail/187-009
Grundsätzliches
- pertrochantäre Oberschenkelfrakturen gehören zu den häufigsten Frakturen in Deutschland und machen etwa 50 % aller hüftgelenknahen Frakturen aus
- verbunden mit erheblichem Verlust an Mobilität und Lebensqualität sowie hohen 1-Jahres-Mortalität
- jährlich über 70.000 Behandlungen von pertrochantären Oberschenkelfrakturen in Deutschland (Inzidenz von nahezu 109 pro 100.000 Einwohnenden)
- zwischen 2009 & 2019 Anstieg der Inzidenz um 24 % (maßgeblich durch altersbedingte demografische Entwicklung)
- pertrochantäre Frakturen sind typische Verletzungen des älteren Menschen, i.d.R. durch Niedrigenergietraumata wie Stürze aus dem Stand (durch Osteoporose begünstigt)
- Verhältnis von Frauen zu Männern beträgt 69:3
- Verhältnis von < 70 Jahre zu <70 Jahre liegt bei 13:87
- 1-Jahres-Mortalität nach Hüftfrakturen liegt bei 11 – 29 % (i.d.R. Fraktur nicht selbst ursächlich)
Präklinik
Anamnese vor Übergabe in die Notaufnahme
- bei Patient*innen mit V. a. pertrochantäre Oberschenkelfraktur bei Übergabe in die Notaufnahme durch den Rettungsdienst Bereitstellung von Angaben der SAMPLER-Anamnese sowie folgende Informationen:
- Unfallhergang
- Zeitpunkt und Substanzen der letzten Medikamenteneinnahme (v.a. gerinnungsrelevante Medikamente)
- mitgebrachte Hilfsmittel (Brillen, Hörgeräte, Unterarmgehstützen/Rollator, etc.)
- bisherige Mobilität/Gehfähigkeit
- Angaben zum häuslichen Umfeld, Pflegegrad, Versorgungssituation, ggf. Überleitbogen vorhanden
- Betreuungsvollmacht, Vorsorgevollmacht, Patientenverfügung
- Ansprechperson/Angehörige/pflegende Person

EXKURS – genaue Erhebung der Symptomatik nach dem OPQRST-Schema
O – Onset (Beginn Beschwerden; plötzlicher oder allmählicher Beginn)
P – Palliation/Provokation (Linderung/Verstärkung der Beschwerden durch?)
Q – Qualität (Beschreibung der Beschwerden durch Patient*innen)
R – Region/Radiation (Lokalisation der Beschwerden sowie Ausstrahlung)
S – Stärke (Beschwerdestärke auf Skala von 0 – 10)
T – Time (Beschwerden im Zeitverlauf)
Schmerzerhebung und Schmerzerfassung im weiteren Verlauf
- bei Patient*innen mit (V. a.) pertrochantäre Oberschenkelfraktur Schmerzen ab dem rettungsdienstlichen Erstkontakt standardisiert und kontinuierlich erfassen:
- mittels validierter eindimensionaler Schmerzintensitätsskalen (NRS – numerische Rating-Skala, VRS – verbale Rating-Skala)
- bei Einschränkungen von Kognition, Bewusstsein, Kommunikation Instrumente zur Fremdeinschätzung (Beurteilung von Schmerzen bei Demenz, BESD; Beobachtungsinstrument für das Schmerzassessment bei alten Menschen mit Demenz, BISAD; PAIC 15 Skala, Pain Assessment in Impaired Cognition; Zurich Observation Pain Assessment, ZOPA)
- vor sowie nach Verabreichung der ersten analgetischen Maßnahme
- Ruheschmerz sowie Schmerzintensität bei allen schmerzverursachenden Prozeduren und schmerztherapeutischen Maßnahmen, ebenso schmerzhafte Funktionseinschränkungen und therapieassoziierte Nebenwirkungen
suffiziente Analgesie im Rettungsdienst
- zügige suffiziente medikamentöse Analgesie und ggf. Analgosedierung ab rettungsdienstlichem Erstkontakt
- Applikation peripherer Nervenblöcke im präklinischen Setting nur zu rechtfertigen, wenn notwendige Infrastruktur vorhanden ist und diese durch fachlich kompetentes und geübtes Personal appliziert wird
Erstmaßnahme Traktion
- skelettale Traktion und/oder oberflächliche Hauttraktion präoperativ nicht als Maßnahme zur Schmerzlinderung
Transport und Lagerung
- schonende, achsengerechte und immobilisierende Lagerung bei V.a. pertrochantäre Oberschenkelfraktur während des Transports, die für Patient*innen möglichst schmerzfrei ist
Einbinden einer Vertrauensperson in die Versorgung
- bei Personen mit Betreuungsbedarf und V. a. pertrochantäre Oberschenkelfraktur Möglichkeit schaffen, von Vertrauensperson im Krankentransport und in der Notaufnahme begleitet zu werden
Klinik
Analgesie in der Klinik
- medikamentöse Analgesie
- Einleitung und Gewährleistung einer unverzüglichen und effektiven medikamentösen Schmerzlinderung unter Beachtung des WHO-Stufenschemas
- Analgesie soll Umlagerungen/Transport und alle notwendigen Untersuchungen erlauben
- altersgerechte Wahl und Dosis der Analgetika (CAVE: ggf. verbundene Nebenwirkungen genau überwachen)
- NSAR bei älteren Patient*innen nicht anwenden
- Einleitung und Gewährleistung einer unverzüglichen und effektiven medikamentösen Schmerzlinderung unter Beachtung des WHO-Stufenschemas
- Analgesie mittels peripherer Nervenblöcke
- sofern nicht kontraindiziert periphere Nervenblöcke nach Übergabe in klinischen Bereich von geschultem Personal applizieren, wenn medikamentös keine suffiziente Schmerzlinderung erreicht
Diagnostik
- klinische Leitsymptome („klinischer Befund“) als Indikationen für Röntgen-Untersuchung der betroffenen Seite:
- Ruhe- und/ oder Belastungsschmerzen in der Leiste oder im Oberschenkel
- Unfähigkeit zu gehen oder zu stehen
- Außenrotation und Verkürzung des betroffenen Beins in Rückenlage
- Hämatom im Trochanterbereich
- Schmerzzunahme bei aktiven und passiven Hüftbewegungen
- bei V.a. pertrochantäre Oberschenkelfraktur als erste bildgebende Diagnostik Röntgenaufnahme in 2 Ebenen (Beckenübersicht a.p./ 2. Ebene; Gold-Standard)
- wenn Röntgenaufnahme in 2. Ebene schmerzbedingt nicht durchführbar
- bei eindeutigem Befund aus Beckenübersichtsaufnahme muss Ebene nicht zwingend umgesetzt werden
- bei unklarem Befund aus Beckenübersichtsaufnahme weitere Diagnostik mit CT
- für Beurteilung akuter Hüftschmerzen mit V.a. hüftgelenksnahe Fraktur nach Sturz oder leichtem Trauma mit fraglichem Röntgenbefund CT-Diagnostik als nächste bildgebende Untersuchung
- MRT-Untersuchung, wenn trotz unauffälliger CT-Befunde weiterhin V.a. Hüftfraktur besteht
- Tabelle empfohlener Bildgebung bei V. a. hüftgelenknahe Fraktur, modifiziert nach ACR Appropriateness Criteria
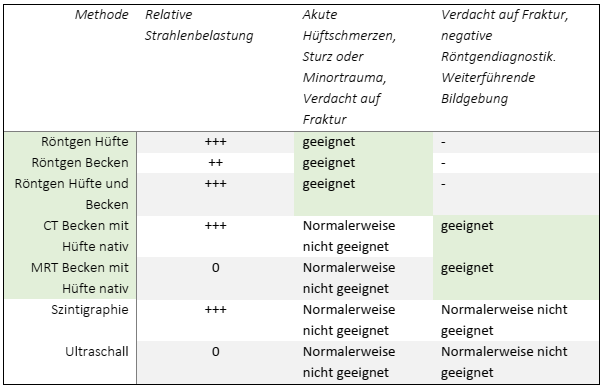
- auf Basis des gegenwärtigen Evidenzstandes keine Rechtfertigung, dass die KI-unterstützte-Auswertung der Röntgenaufnahmen die fachärztliche Analyse durch Radiolog*innen oder Unfallchirurg*innen ersetzt
Frakturklassifikation
- proximale Oberschenkelfrakturen der Trochanterregion nach AO/OTA-Klassifikation in einfach pertrochantär (31 A1), mehrfragmentär pertrochantär (31 A2) und intertrochantär (31 A3) einstufen
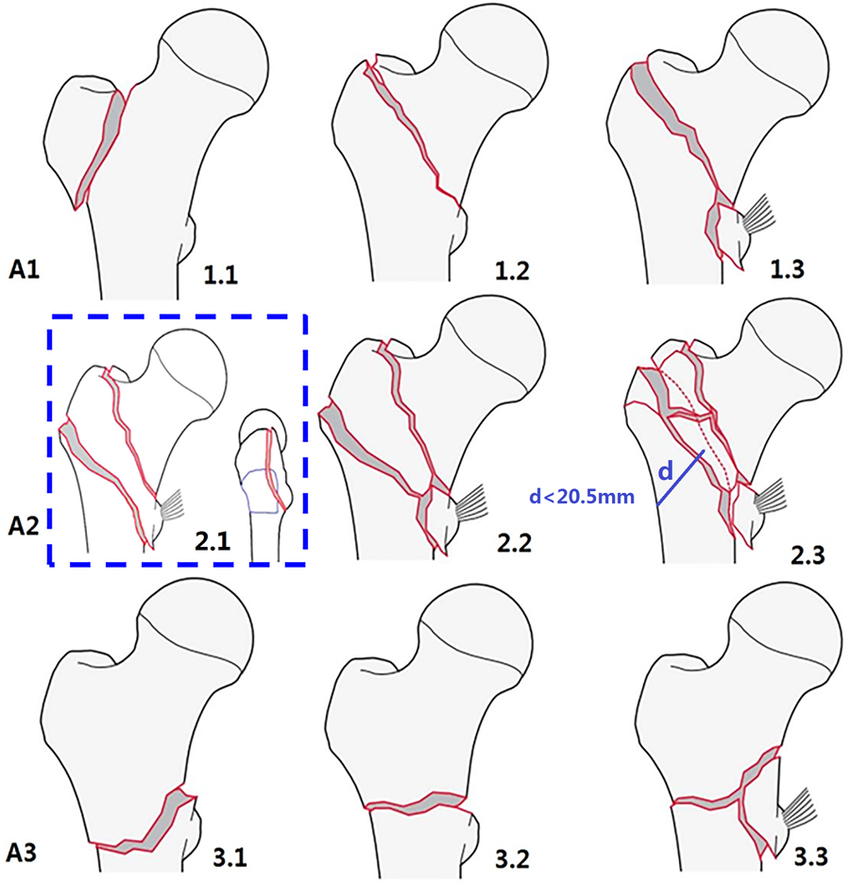
- Wahl des Implantates soll sich primär nach Frakturtyp (einfach- oder mehrfragmentär, subtrochantäre Ausdehnung) richten
Operation als Standardverfahren
- operative Stabilisierung der pertrochantären Oberschenkelfraktur ist Standardverfahren (erste Therapieoption)
- wird OP im individuellen Patient*innenfall durch multiprofessionelles Team als unvertretbar eingeschätzt (d. h. OP-Indikation besteht, jedoch ist das Nutzen-Schaden-Verhältnis aus ärztlicher Fürsorgeperspektive nicht vertretbar), Patient*in und Angehörige/Betreuer*innen hinsichtlich nicht-operativer, palliativer Therapiestrategien aufklären und in gemeinsamer Entscheidungsfindung die bestmögliche Behandlung festlegen
- nicht-operative, palliative Therapie/Pflege soll folgende Prinzipien gewährleisten
- Handeln zum Wohle der Patient*innen mit effektiver Schmerz- und Symptomlinderung, Förderung der limitiert möglichen Selbstständigkeit und größtmöglicher Lebensqualität
- Vermeidung von Schaden und unnötigem Leiden
- Achtung der Menschenwürde und Selbstbestimmung (Patient*innenautonomie)
- soziale Gerechtigkeit (Gleichbehandlungsprinzip)
OP-Vorbereitung, -Zeitpunkt, -Verfahren etc.
alle weiteren Empfehlungen aus der Leitlinie „Evidenzbasierte interdisziplinäre Therapie hüftgelenknaher, pertrochantärer Oberschenkelfrakturen“ sind in der Leitlinie selbst ab Kapitel 2.5 zu finden
Behandlungsalgorithmen
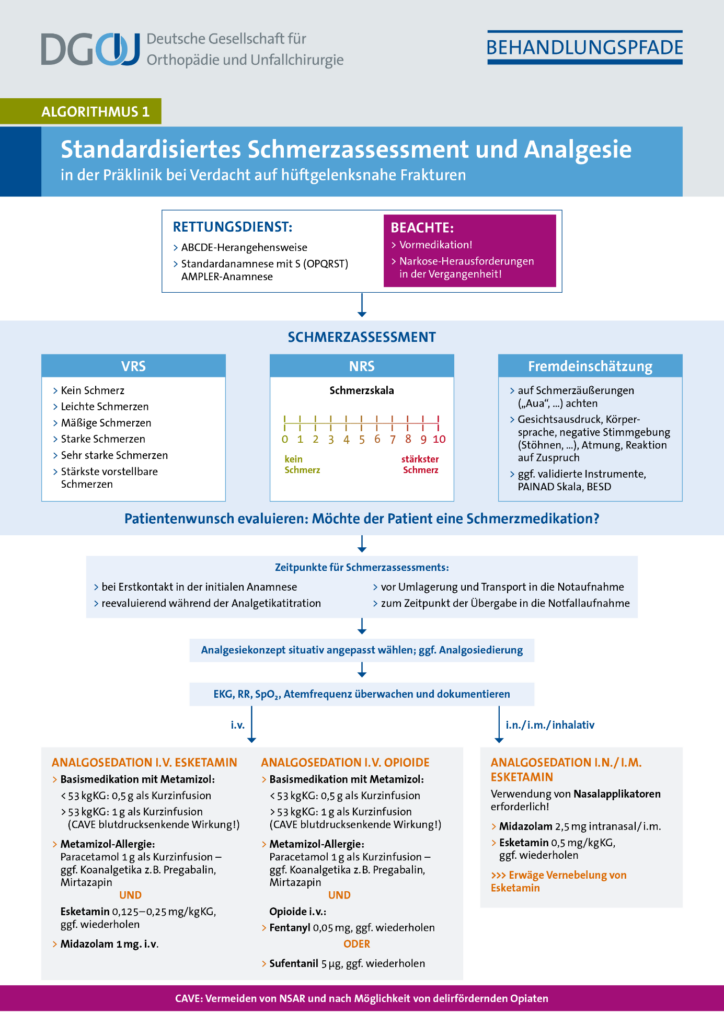
standardisiertes Schmerzassessment und Analgesie in der Präklinik bei V. a. hüftgelenksnahe Frakturen
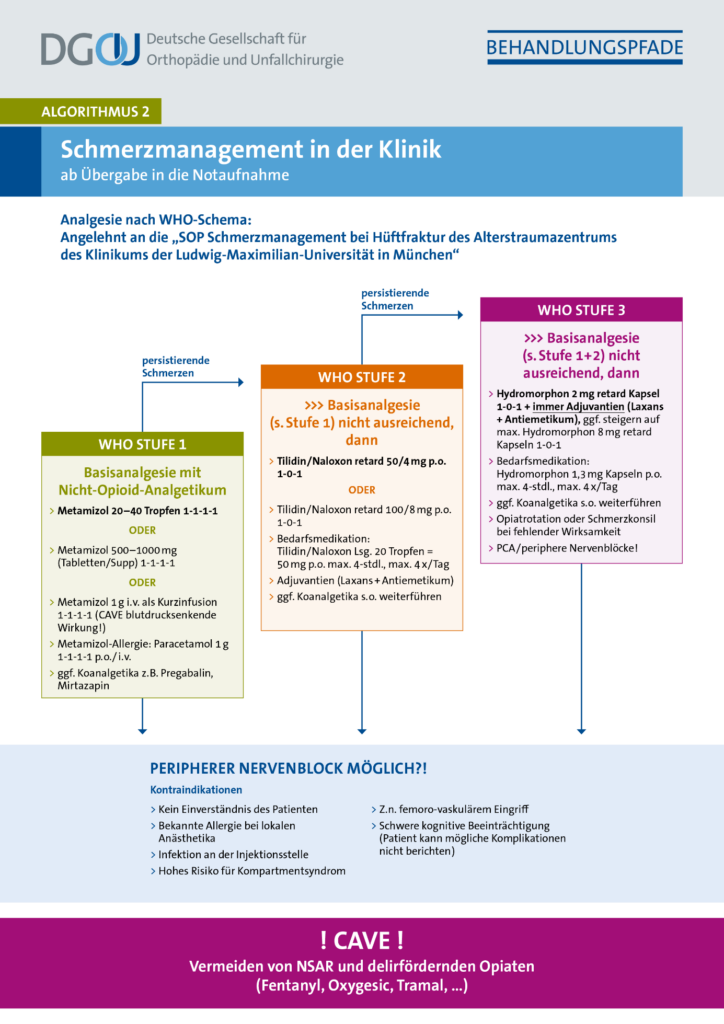
Schmerzmanagement in der Klinik ab Notaufnahme
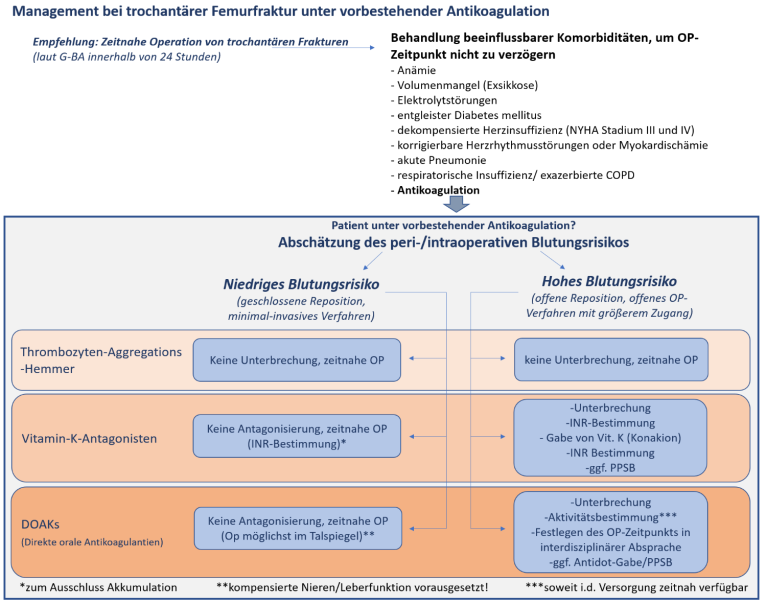
Algorithmus zum Umgang mit Patient*innen unter vorbestehender Antikoagulation


Sei der Erste der einen Kommentar abgibt