veröffentlichende Fachgesellschaft: Paediatric Innovation, Education and Research Network (PIER)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 18.02.2026
Ablaufdatum: 18.02.2029
Quelle/Quelllink:https://www.piernetwork.org/guidelines-stroke.html
Arterial Ischaemic Stroke in Children Pathway
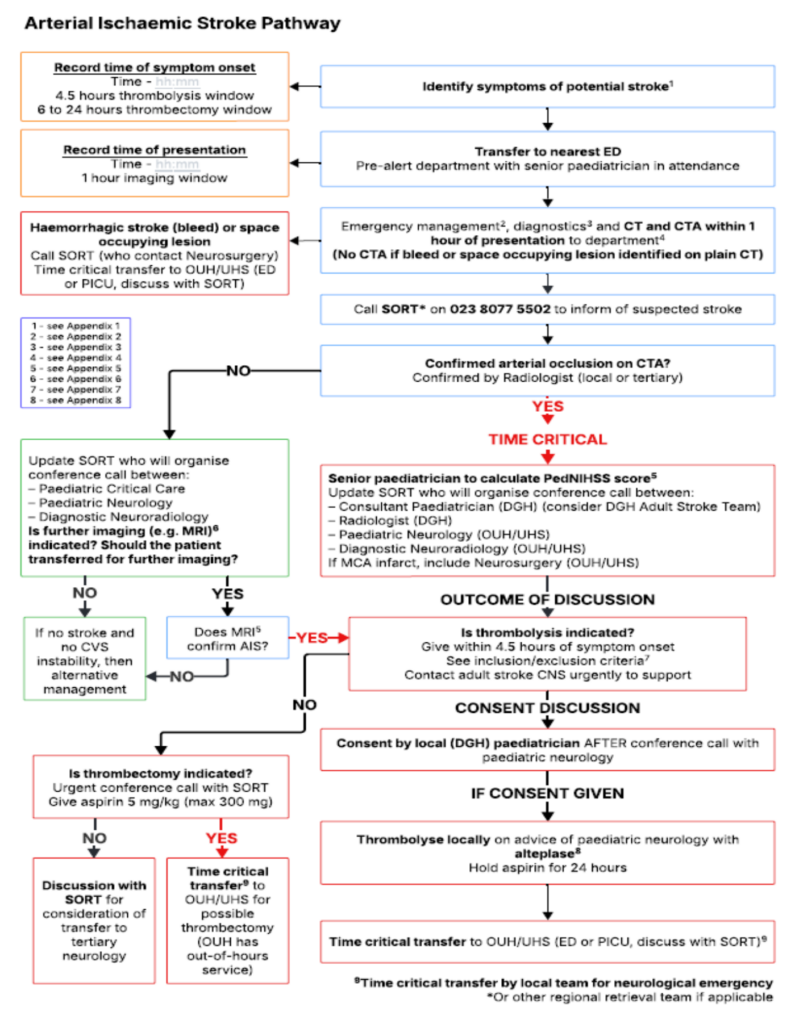
Symptomatik
- akutes fokales neurologisches Defizit/Hemiparese
- Sprachstörungen
- unerklärliche, anhaltende Bewusstseinsstörung (GCS ≤ 12 oder AVPU < V)
- Kopfschmerzen
- Krampfanfälle
- Aphasie
- Bewusstseinsstörung
- Ataxie, Schwindel, Benommenheit
- abgeklingendes akutes fokales neurologisches Defizit (auch vor KH-Einlieferung)
Notfallmanagement
- Intubation bei GCS < 8 (AVPU = U), bei Verlust der Schutzreflexe oder bei V.a. bzw. nachgewiesen erhöhtem Hirndruck
- Gabe von Highflow-Sauerstoff mit Ziel-SpO2-Wert von ≥ 92 %
- Bolus von 10 ml/kg isotonischer Flüssigkeit bei Kreislaufstörung
- BZ-Messung innerhalb von 15 min –> 2 mL/kg G10 bei BZ < 3 mmol/L (54 mg/dL) sowie Hypoglykämie-Screening in Betracht ziehen
- Monitoring: RR, Temperatur, SpO2, HF, AF, GCS, PedNIHSS
Labordiagnostik
- Blutgasanalyse
- großes Blutbild, PT, APTT
- Fibrinogen
- Harnstoff und Elektrolyte
- Blutzucker
- Blutgruppenbestimmung
- C-reaktives Protein
- Leberfunktionstests
- Ammoniak
- Blutkulturen bei Bedarf
Einschluss- & Ausschlusskriterien für Thrombolyse bei akutem ischämischem Schlaganfall
Einschlusskriterien
- Vorliegen eines akuten fokalen neurologischen Defizits, das mit arterieller Ischämie vereinbar ist
- PedNIHSS von mind. 4 und max. 24 Punkten
- Behandlung kann innerhalb von 4,5 Stunden nach bekanntem Symptombeginn erfolgen
- Team der Tertiärversorgung muss Folgendes beurteilen:
- intrakranielle Blutung wurde ausgeschlossen
- CT zeigt normales Hirnparenchym oder minimale frühe ischämische Veränderungen ODER MRT zeigt akute Ischämie in der diffusionsgewichteten Bildgebung
- CT-Angio ODER MRT-Angio zeigt partielle/vollständige Okklusion der intrakraniellen Arterie, die dem klinischen/radiologischen Defizit entspricht
- intrakranielle Blutung wurde ausgeschlossen
Ausschlusskriterien
- relative Ausschlusskriterien
- Alter < 2 Jahre – Rücksprache mit dem Neurologieteam aus Tertiärversorgung
- bekannte Sichelzellenanämie
- klinisches Behandlungsteam soll vor Telefonkonferenz Folgendes beurteilen:
- unbekannter Zeitpunkt des Symptombeginns
- Schwangerschaft
- Alter < 2 Jahre
- klinisches Bild, das auf SAB hindeutet, auch wenn die Bildgebung des Gehirns keine Blutungen zeigt
- Patient*innen, die eine Bluttransfusion ablehnen würden, falls diese indiziert wäre
- Vorerkrankung mit intrakranieller Blutung
- bekannte zerebrale arteriovenöse Malformation, Aneurysma oder Neoplasma
- anhaltender RRsys >15 % über dem 95. Perzentil für das Alter im Sitzen oder Liegen
- Glukose < 50 mg/dL oder > 396 mg/dL
- Blutungsneigung, inkl. Thrombozytenzahl < 100000, PT > 15 s (INR > 1,4) oder erhöhte aPTT über oberen Normgrenzen
- klinisches Bild, das mit akutem Myokardinfarkt oder Post-MI-Perikarditis vereinbar ist und vor Behandlung eine kardiologische Abklärung erfordert
- vorangegangener Schlaganfall, schweres SHT oder intrakranielle OP innerhalb der letzten 3 Monate
- größere OP oder Biopsie eines wichtigen Organs < 10 d (relative Kontraindikation)
- gastrointestinale oder Harnwegsblutung < 21 d (relative Kontraindikation)
- Arterienpunktion an nicht komprimierbarer Stelle oder Lumbalpunktion < 7 d (relative Kontraindikation)
- Patient*innen, bei denen Herzkatheteruntersuchung über komprimierbare Arterie durchgeführt wurde, sind nicht ausgeschlossen
- Patient*innen mit maligner Erkrankung oder innerhalb eines Monats nach Abschluss einer Krebsbehandlung
- Patient*innen mit zugrunde liegender signifikanter Blutungsstörung
- Patienten mit leichter Thrombozytenfunktionsstörung, leichter von-Willebrand-Krankheit oder anderer leichter Blutungsstörungen sind nicht ausgeschlossen
- leichte Ausfallerscheinungen (PedNIHSS < 4 Punktw) zu Beginn der tPA-Infusion oder zum Zeitpunkt der Sedierung für die Neurobildgebung, falls zutreffend
- schweres Defizit, das auf großflächigen Schlaganfall hindeutet, mit PedNIHSS-Wert vor tPA > 24 Punkte, unabhängig vom in der Neurobildgebung festgestellten Infarktvolumen
- zuvor diagnostizierte primäre Angiitis des Zentralnervensystems (PACNS) oder sekundäre ZNS-Vaskulitis (fokale zerebrale Arteriopathie im Kindesalter stellt keine Kontraindikation dar)
- bekannte Allergie gegen rekombinanten Gewebe-Plasminogenaktivator
- bei Patient*innen, die innerhalb der letzten vier Stunden Heparin erhalten haben, muss aPTT im Normbereich liegen
- Low-Molecular-Weight-Heparin (LMWH) innerhalb der letzten 24 h (aPTT und INR spiegeln Wirkung von LMWH nicht wider)
Alteplase-Gabe
- Alter < 2 Jahre (inkl. Neonaten)
- Dosis: 0,2 mg/kg i.v. über 60 min
- Vorbereitung
- Ampulle(n) der entsprechenden Stärke mit mitgeliefertem Wasser für Injektionszwecke auf Konzentration von 1 mg/mL verdünnen
- Dosis anhand des Körpergewichts der Patient*innen berechnen
- erforderliches Dosisvolumen aus der verdünnten Spritze aufziehen
- jeden 1 mL der verdünnten Lösung weiter mit 4 mL NaCl 0,9 % verdünnen, um Endkonzentration von 0,2 mg/mL zu erhalten
- 0,2 µg/kg/h = 1 mL/kg/h
- Infusion so einstellen, dass sie über 60 min läuft
- Alter >2 Jahre
- Dosis: insgesamt 0,9 mg/kg i.v. (max. 90 mg)
- erste 10 % (0,09 mg/kg) als Bolus i.v. über 1 – 2 min
- restliche 90 % (0,81 mg/kg) als Infusion über 60 min
- Vorbereitung
- Ampulle(n) der entsprechenden Dosierung mit beiliegendem Wasser auf Konzentration von 1 mg/mL verdünnen
- zwei Spritzen gleichzeitig vorbereiten
- Inhalt der ersten Spritze mit 10 % der Dosis als Bolusinjektion i.v. (0,09 mg/kg) über 1 min verabreichen
- Inhalt der zweiten Spritze mit 90 % der Dosis als Infusion (0,81 mg/kg) über 60 min verabreichen
- wenn Infusionsdosis i.v. > 50 mg: verdünnte Dosis zu gleichen Teilen auf zwei 50-mL-Spritzen aufteilen –> 10 % der Dosis als Bolus über 1 min, gefolgt von 90 % der Dosis als Infusion über 60 min
- Dosis: insgesamt 0,9 mg/kg i.v. (max. 90 mg)


Sei der Erste der einen Kommentar abgibt