veröffentlichende Fachgesellschaft: Sociedad Española de Neonatología (Spanish Society of Neonatology; SENEO)
Klassifikation gemäß AWMF:
Datum der Veröffentlichung: 24.04.2026
Ablaufdatum:
Quelle/Quelllink: https://doi.org/10.1016/j.anpede.2026.504143
Empfehlungen
- Durchführung einer strukturierten Teambesprechung vor Risikogeburten (Analyse des Falls und der Risikofaktoren, Rollenverteilung, Kommunikation mit Angehörigen, Überprüfung der Materialressourcen, Überprüfung der Algorithmen und Erstellung eines Behandlungsplan)
- Integration von Nachbesprechung und Dokumentation der Daten nach Reanimation in die tägliche Praxis
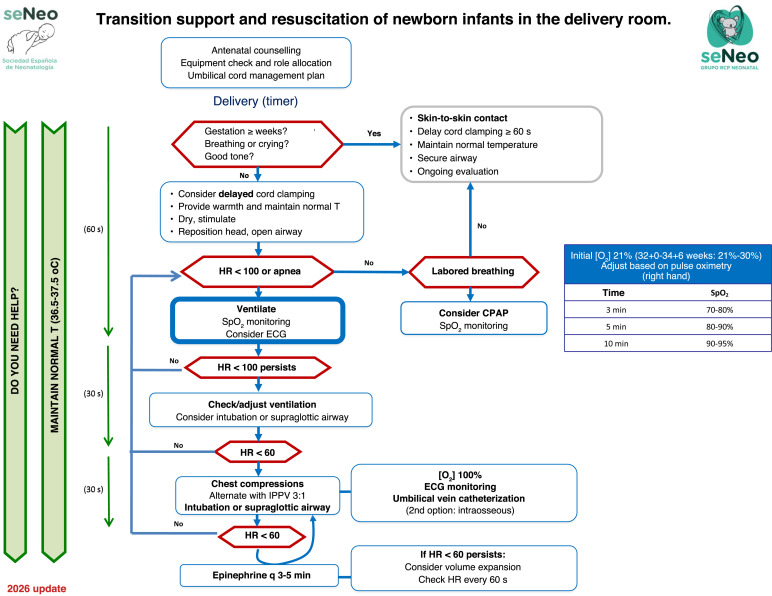
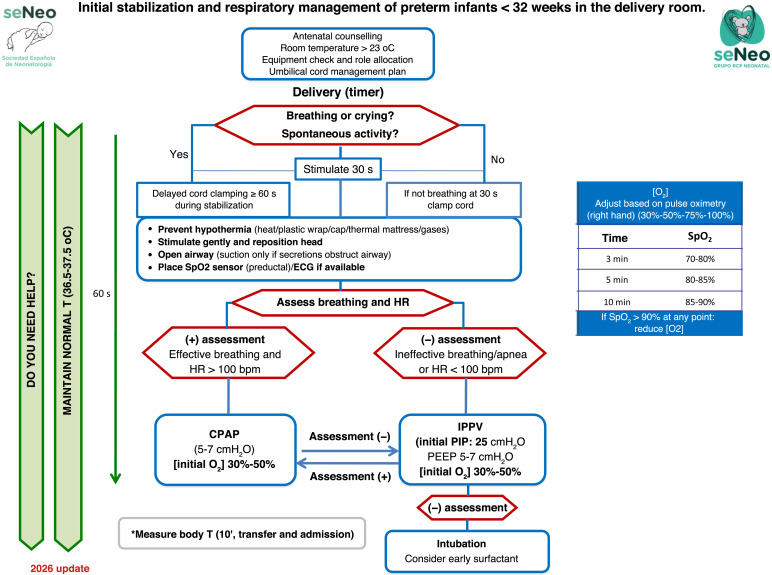
- Nabelschnurmanagement
- verzögertes Abklemmen der Nabelschnur (Delayed Cord Clamping, DCC; > 60 sec) bei Neugeborenen mit guter Atmung und gutem Muskeltonus
- bei Säuglingen mit schwacher Muskelspannung und unzureichender Atmung taktile Stimulation für 30 sec vor Abklemmen der Nabelschnur
- bei Neugeborenen mit niedrigem Muskeltonus oder Atemstillstand Ausstreichen der Nabelschnur (Cord Melking, CM) oder Reanimation ohne Abklemmen Nabelschnur
- kein Ausstreichen der Nabelschnur bei Säuglingen < 28. SSW
| zeitbasierte Entscheidung | physiologisch fundierte Entscheidung | Nabelschnur-ausmelken |
|---|---|---|
| sofortiges Abklemmen der Nabelschnur (ICC): ≤ 15 sec, ohne Einleitung einer Beatmungsunterstützung | Reanimation bei intakter Nabelschnur: jederzeit bis zum Abklemmen der Nabelschnur (i.d.R ≥ 60 sec mit vorheriger Atemunterstützung) | Ausmelken der intakten Nabelschnur (I-UCM): Melken der Nabelschnur bei intakter Verbindung zur Plazenta |
| frühes Abklemmen der Nabelschnur (ECC): < 60 sec, ohne Einleitung einer Beatmungsunterstützung | physiologisch basierte Nabelschnurabklemmung (PBCC): basierend auf physiologischen Beobachtungen (Atemdauer oder PPV) | Ausmelken der Nabelschnur nach Abklemmen und Durchtrennen eines langen Nabelschnursegments (C-UCM): Melken der Nabelschnur nach Abklemmen und Durchtrennen eines langen Nabelschnursegment |
| verzögerte Abnabelung (DCC): ≥ 60 sec, vor Beatmung |
- Larynxmaske
- Nutzung einer Larynxmaske für Säuglinge > 34. SSW oder mit Gewicht von mind. 2000 g als Alternative zur ETI oder zur Verwendung einer Beatmungmaske für die intermittierende Überdruckbeatmung (IPPV), wenn eine der beiden Techniken nicht mgl. oder unwirksam ist
- Einsatz einer Larynxmaske auch bei Säuglingen, die Thoraxkompressionen benötigen, als Alternative zur funktionellen Beatmung in Betracht ziehen, wenn funktionelle Beatmung nicht wirksam
- Videolaryngoskopie
- sofern die Ressourcen es zulassen, ist es sinnvoll und gerechtfertigt, die Videolaryngoskopie als bevorzugte Intubationsmethode im Kreißsaal in Betracht zu ziehen und diese vorrangig anzuwenden, wenn die Intubation von Personal in der Ausbildung durchgeführt wird oder ein schwieriger Atemweg zu erwarten ist
- Verwendung der direkten Laryngoskopen stellt valide Alternative dar und sollte stets verfügbar sein
- regelmäßige spezielle Schulungen zur Intubation mit beiden Methoden (direkte Laryngoskopie und Videolaryngoskopie)
- Sauerstofftherapie
- initiale Sauerstoffkonzentration (FiO2) von 0,21 bei Säuglingen > 35. SSW
- initiale Sauerstoffkonzentration (FiO2) von 0,21 – 0,3 bei Säuglingen zw. 32. – 34. SSW
- intermediäre initiale Sauerstoffkonzentration (FiO2) von 0,3 – 0,5 bei Säuglingen < 32. SSW unabhängig von der Atemunterstützung
- Nutzung der präduktalen Pulsoximetrie zur Anpassung der FiO2 zum Einhalten des angestrebten Sauerstoffsättigungsbereich
- Gefäßzugang, Glukose und Bicarbonat
- Nabenvenenzugang als primäre Variante des Gefäßzugangs bei der Reanimation von Neugeborenen
- i.o.-Zugang stellt in bestimmten Situationen oder bei erfolglosem Nabenvenenzugang eine sinnvolle Alternative dar
- Förderung der Schulung der Nabelvenenkatheterisierung durch erfahrene Ausbilder*innen
- BZ ab Beginn der Reanimationsphase überwachen und im Normbereich (45 – 150 mg/dL) halten
- keine Gabe von Natriumbicarbonat während der Reanimation von Neugeborenen
Algorithmen
Unterstützung bei Geburt und Wiederbelebung von Neugeborenen im Kreißsaal
Erstversorgung und Atemwegsmanagement bei Frühgeborenen < 32. SSW im Kreißsaal


Sei der Erste der einen Kommentar abgibt