Die AG Notfall- und Intensivversorgung der DGP, die AG Ethik der DGINA, die Sektion Ethik der DIVI, der DBRD, die BAND, die Sektion Palliativmedizin der DGAI und die AG Palliativmedizin der DGIIN haben am 24.04.2026 ein gemeinsames Positionspapier mit dem Titel „Die Integrierte Notfallplanung – Chancen und Grenzen in der Akut- und Notfallmedizin“ veröffentlicht. Die Kurzfassung des Positionspapieres gibt es nachfolgend.
Problem: Entscheidungsfindung im Notfall
- medizinische Maßnahmen nur zulässig, wenn Indikation und Patient*innenwille vorliegen, sonst Tatbestand der Körperverletzung (§ 823 BGB; §§ 223 ff. StGB) erfüllt
- in Notfällen müssen Entscheidungen wie Reanimationsbeginn oder -abbruch oft unter Zeitdruck, mit unvollständiger Diagnostik und unklaren Erfolgsaussichten getroffen werden
- bei akut nicht einwilligungsfähigen Menschen – besonders mit chronischen oder lebenslimitierenden Erkrankungen – ist der Wille zu invasiven Maßnahmen häufig nicht zuverlässig ermittelbar
- vorausverfügte Festlegungen (z.B. Patientenverfügung) sind rechtlich bindend, wenn sie auf die Situation passen, aber in der Praxis jedoch oft nicht vorhanden, nicht verfügbar, schwer verständlich, veraltet oder zu eng auf Sterbeprozesse fokussiert (nur 18 % der 784 befragten Fachkräfte hatten im letzten relevanten Notfall Zugriff auf ein vorausverfügtes Dokument)
- unklar ist häufig, wie weit der rechtliche Schutz für nichtärztliche Fachkräfte reicht, wenn sie aufgrund dokumentierter Ablehnung lebensverlängernder Maßnahmen auf Interventionen verzichten
- kategorische Ablehnung → Verzicht meist möglich
- Ablehnung nur bei Aussichtslosigkeit → ärztliche Einschätzung (ggf. telemedizinisch) sinnvoll
- Notruf hebt Vorausverfügungen nicht automatisch auf, dennoch besteht diese Fehlvorstellung häufig
Folgen
- werden Maßnahmen unter Unsicherheit getroffen, drohen ungeeignete oder schädliche Therapien
- umgekehrt kann bei vorhandener medizinischer Indikation, aber fehlenden oder unklaren Festlegungen, nach dem Prinzip „in dubio pro vita“ eine maximalinvasive Therapie erfolgen, auch wenn sie eigentlich abgelehnt worden wäre
- Übertherapie belastet Patient*innen und Angehörige, Gesundheitssystem durch unnötige Ressourcenbindung und Mitarbeitende durch Angst vor Fehlentscheidungen –> Moral Stress, Moral Injury, Burn-out und letztlich Berufsausstieg
- Risiko der Unterversorgung entsteht, wenn eigentlich indizierte Maßnahmen unterlassen werden, weil der mutmaßliche Wille falsch interpretiert wird, z.B. wenn eine nicht passende Patientenverfügung als generelle Ablehnung lebensrettender Therapien missverstanden wird
Bedarf
- bei nicht einwilligungsfähigen Patient*innen braucht es ein kompaktes, standardisiertes Instrument, das Behandlungswünsche eindeutig dokumentiert, unabhängig von bestehenden Erkrankungen, und zugleich ermöglicht, bei lebenslimitierenden Erkrankungen spezifisch angepasste Therapiestrategien festzulegen
Lösungsansätze
- bundesweit existieren zahlreiche regionale Notfall‑/Palliativausweise, meist mit Ankreuzoptionen zu Reanimation, Intubation, Intensiv‑ oder Krankenhausbehandlung, oft ergänzt durch ärztliche Bestätigung (Studien zeigen, dass diese Krankenhauseinweisungen reduzieren können und ein Sterben am gewünschten Ort ermöglichen)
- einheitliche, flächendeckende und digital angebundene Lösung fehlt, die zudem rechtliche Unsicherheiten beseitigt
- als Antwort auf das Problem wurde die Projektgruppe DNA gegründet (DGINA + DGP), um in einem mehrstufigen Konsentierungsprozess ein bundesweit einheitliches, verbindliches Dokument zu entwickeln
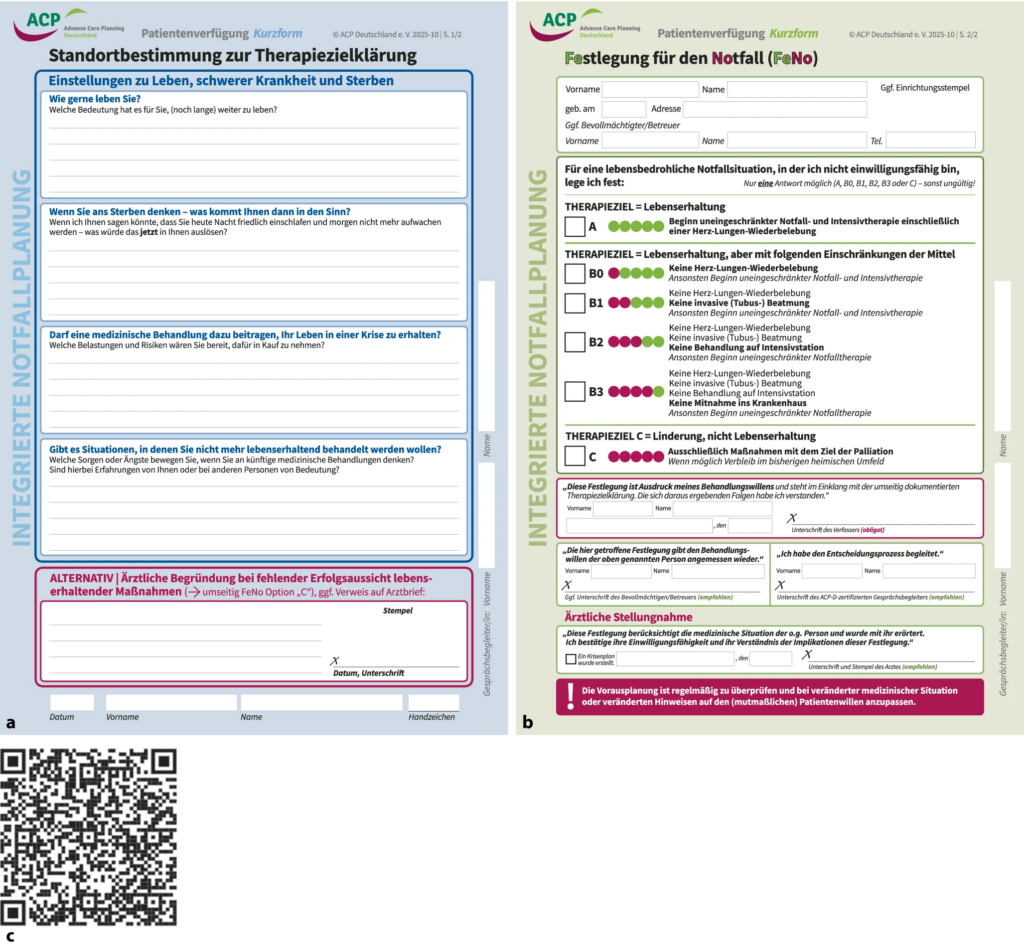
Integrierte Notfallplanung (INP)
- noch vor Abschluss der DGINA/DGP‑Arbeitsgruppe stellte ACP‑Deutschland mit der Integrierten Notfallplanung (INP) das erste bundesweit verfügbare Konzept vor
- Ziel ist es, durch konkrete Notfall‑Festlegungen (FeNo) nachvollziehbare Therapieentscheidungen im Akutfall zu ermöglichen
- INP geht über klassische Notfallausweise hinaus
- Werteklärung („Standortbestimmung zur Therapiezielklärung“) als Basis der Entscheidungen
- spezifische Regelungen für lebenslimitierende Prognosen
- Möglichkeit, bei fehlender Indikation rein symptomorientierte Therapie festzulegen – möglichst ohne Krankenhaus
- INP wird in einem verkürzten ACP‑Prozess erstellt (für Ärzt*innen kostenfrei über DocCheck, sonst Qualifikation als INP‑Gesprächsbegleiter*in notwendig)
- zur Anwendungssicherheit wurde die INP durch ausführliche rechtliche Bewertung ergänzt
EXKURS – Advance Care Planning (ACP)
– ACP befähigt Menschen jeden Alters, auf Basis ihrer Werte medizinische Ziele und Präferenzen für zukünftige Behandlungssituationen zu formulieren und regelmäßig zu überprüfen
– kontinuierlicher Gesprächsprozess, der nicht nur auf das Lebensende beschränkt ist
– ACP strukturiert Vorausentscheidungen für drei Krisenszenarien: dauerhafte Einwilligungsunfähigkeit, akute Einwilligungsunfähigkeit sowie Einwilligungsunfähigkeit unklarer Dauer
– ACP wird von zertifizierten Gesprächsbegleiter*innen in mehreren Schritten durchgeführt
– ACP erhöht nachweislich die Zahl aussagekräftiger Verfügungen und Notfallbögen – international und auch in Deutschland
kritische Würdigung
- Autor*innen des Positionspapieres sehen die INP als wichtigen, längst fälligen Schritt
- einheitliche Struktur bietet klare Orientierung und Sicherheit, besonders bei rein symptomlindernder Behandlung
- Möglichkeit das Fehlen einer Indikation für lebenserhaltende Maßnahmen zu dokumentieren, schließt zuvor häufig kritisierte Lücke
- strukturierte Vorlage kann Ärzt*innen helfen, bei fehlenden Vorsorgedokumenten schneller und gezielter mit Angehörigen über den mutmaßlichen Willen zu sprechen
Herausforderungen und offene Fragen
- Format & Zugänglichkeit
- DIN‑A4‑Format ist alltagstauglich ungeeignet –> zusätzliche kompakte Version (z. B. DIN A6) sollte geprüft werden, muss aber synchron gehalten werden
- digitale Integration in die ePA, inklusive Zugriffsoptionen für Rettungsdienstpersonal ohne eHBA, ist notwendig
- Dokument sollte hinsichtlich Gebrauchstauglichkeit, Barrierefreiheit und Geschlechtergerechtigkeit überarbeitet werden
- Dokumentationslogik & Indikation
- entscheidend ist, ob die INP den Patient*innenwillen oder ärztlich begründete Therapielimitierung abbildet –> Ersteres kann teils ohne ausführliches Gespräch sinnvoll sein und letzteres ist bisher nur für Kategorie C vorgesehen
- differenziertere Darstellung der Indikationsseite, inklusive Umgang mit Dissens und klarer rechtlicher Absicherung, ist notwendig
- auch Wünsche zur Deaktivierung implantierter Devices sollten dokumentierbar sein
- Qualifikation & Skalierung
- Bedarf an ACP‑D‑geschulten Gesprächsbegleiter*innen wird bei bundesweiter Einführung die bestehenden Strukturen übersteigen
- Qualitätsstandards, Zuständigkeiten, Finanzierung und Übergangsregelungen müssen definiert werden
- hybride Erweiterung des Train‑the‑Trainer‑Konzepts sollte geprüft werden
- für Ärzt*innen ohne Online‑Schulung braucht es klare Umsetzungsempfehlungen, um Fehlentscheidungen zu vermeiden
- Schulung & kulturelle Faktoren
- Informationsbedarf aller beteiligten Gruppen ist hoch –> digitale, skalierbare Formate, die in bestehende Strukturen integriert sind und kulturell wie sozial unterschiedliche Wertvorstellungen am Lebensende berücksichtigen, sind notwendig
- Rechtssicherheit & Haftung
- rechtliche Umsetzbarkeit, v.a. für nichtärztliche Berufsgruppen, muss abschließend geklärt werden
- klare Zuständigkeiten und ggf. gesetzliche Anpassungen sind nötig, da sowohl Akutversorgende als auch Beratende haftungsrelevanten Risiken ausgesetzt sein können
- Verankerung in Aus‑ und Weiterbildung
- Grundlagen der Therapiezielermittlung müssen verbindlich in Medizinstudium, ärztliche Weiterbildung, Pflegeausbildung und NotSan‑Curricula integriert werden, da alle beteiligten Berufsgruppen entsprechende Kompetenzen benötigen
Perspektiven und nächste Schritte
- Potenzial & Bedingungen
- INP kann zentrale Probleme der Versorgung nicht einwilligungsfähiger Patient:innen lösen
- Fachgesellschaften unterstützen Einführung, erwarten jedoch Klärung offener Fragen und verbindliche Rahmenbedingungen
- modulare Toolbox
- aufbauend auf ACP‑D wird eine frei verfügbare Toolbox vorgeschlagen, die INP, Kompaktversion, Schulungs‑, Technik‑ und Rechtsmodule umfasst und bundesweite Skalierung ermöglicht
- lokale funktionierende Lösungen sollen bestehen bleiben, aber um überregionale Nutzbarkeit ergänzt werden
- frühzeitige Einbindung aller relevanten Akteur*innen – inkl. Patient*innenvertretungen und Rechtswissenschaft – ist essenziell
- Phasen der Entwicklung
- Entwicklung soll über Bedarfsanalyse, gemeinsame Erarbeitung der Komponenten und Leitlinienkonsentierung erfolgen
- verlängert zwar den Prozess, erhöht aber Akzeptanz und Praxistauglichkeit
- Regelversorgung & politische Voraussetzungen
- INP entfaltet ihr Potenzial nur in der Regelversorgung, braucht aber klare politische und strukturelle Vorgaben, Einbindung von KV und Kostenträgern sowie angemessene Vergütung aller Beteiligten
- präventive Vorausplanung muss über Pflege‑ und Eingliederungshilfe hinausreichen
- enge Vernetzung von Rettungsdienst, AAPV und SAPV ist notwendig –> Notfallreform nutzen, um diese Kooperationen strukturell und finanziell zu stärken
Fazit
- passgenaue Versorgung
- INP stellt sicher, dass Patient*innen auch in zeitkritischen Situationen eine ihrem Zustand, ihrer Prognose und ihrem Willen entsprechende Behandlung erhalten
- INP verhindert damit Über‑ wie Untertherapie am Lebensende
- Entlastung des Systems
- durch klare Steuerung und Möglichkeit, unnötige Krankenhauseinweisungen zu vermeiden, stärkt INP die Versorgung im vertrauten Umfeld (AAPV/SAPV) und entlastet Rettungsdienst sowie Notaufnahmen
- Schutz der Fachkräfte
- belastbare Entscheidungsgrundlage verhindert ungewünschte oder als sinnlos empfundene Maßnahmen, reduziert moral injury und Burn‑out und trägt zur langfristigen Arbeitsfähigkeit des Personals bei


Sei der Erste der einen Kommentar abgibt